Краснуха — симптомы и лечение
Содержание:
Степень восприимчивости к заболеванию
Теперь мы знаем, передается ли краснуха через третьих лиц. Теперь же поговорим, насколько к этому заболеванию восприимчивы люди и как долго пациент остается заразным после инфицирования.
К сожалению, краснуха относится к высококонтагиозным заболеваниям. Больные способны выделять вирус все время до начала сыпи и еще по меньшей мере 4 дня после ее начала. Младенцы с врожденным типом краснухи могут несколько месяцев быть заразными. Зато иммунитет после перенесенного заболевания сохраняется на всю жизнь.
Дети, рожденные женщинами с иммунитетом к недугу, обычно защищены от него до 7-9 месяцев. Но это только при условии, что ребенок не находится на искусственном вскармливании. Для того чтобы понять, насколько ваш малыш будет защищен внутриутробно и после рождения, можно провести специальный тест на наличие антител lgG. Кровь берут у женщин уже беременных или готовящихся к зачатию. По результатам выявляются группу риска, то есть серонегативных женщин.
Поэтому желательно пройти этот тест всем, кто планирует беременность. При низком иммунитете необходимо провести вакцинацию. Делать прививку во время беременности запрещено. Поэтому если у вас есть какие-то сомнения относительно крепости своего иммунитета, устраните их до зачатия.
Краснуха: как передается через третьих лиц?
Этот вопрос чаще всего волнует беременных женщин и тех, кто только планирует беременность, но возможности провести вакцинацию не имеет.
Итак, можно ли заразиться от своих знакомых, у которых есть дети школьного возраста? С теоретической точки зрения, это вполне возможно. При этом необязательно, что ваши подруги тоже заразятся. Если у них сильный иммунитет, они уже переболели краснухой или были привиты, то им ничего не угрожает. Зато предметы, с которыми контактировал ребенок, могут стать миной замедленного действия. Достаточно просто взять в руки ручку или игрушку, побывавшую в руках у зараженного, — и вирус проникнет в ваш организм.
Бывали случаи, когда дети из разных классов, посещавшие одни и те же кабинеты в разное время, но не контактировавшие друг с другом, заражались из-за того, что сидели за одной партой.
Также и беременная женщина может прийти к подруге, зараженного ребенка которой в доме в данный момент нет, но подхватить краснуху. Поэтому лучше избегать общения даже с теми, кто может стать косвенной причиной заболевания. Ведь опасность в том, что вы можете общаться с ребенком и не знать, что он уже заражен.
Лечение
Фото: mamazdorova.ru
Краснуха в большинстве случаев лечится амбулаторно, то есть в домашних условиях, в случае осложненного течения заболевания показана госпитализация в инфекционное отделение
Важно организовать необходимые условия в доме, где находится человек, заболевший краснухой. В первую очередь следует часто проветривать комнату, где находится больной, и делать в ней влажную уборку
В первые 4 – 5 дней заболевания рекомендуется соблюдать постельный режим
Также особое внимание стоит уделить питанию. Назначается молочно-растительная диета, обогащенная витаминами, и обильное питье, необходимое для ускоренного выведения из организма токсических веществ
В рационе должны превалировать фрукты и овощи, которые не только насытят организм полезными веществами, но также способствуют его укреплению, что необходимо в борьбе с вирусом.
Медикаментозное лечение заключается в назначении симптоматических и патогенетических препаратов, так как этиотропная терапия, которая воздействовала бы непосредственно на вирус краснухи, до сих пор не разработана.
Продромальный период заболевания сопровождается повышением температуры тела, которая обычно снижается после появления высыпаний на коже. Для купирования повышенной температуры тела используются жаропонижающие средства. При умеренном насморке назначаются сосудосуживающие капли для носа. Для устранения сухого кашля, который зачастую беспокоит при краснухе, назначаются противокашлевые средства. При наличии вязкой трудноотделяемой мокроты на помощь прибегают к отхаркивающим препаратам, действие которых направлено на разжижение мокроты, что способствует облегчению выделения мокроты. Также показано назначение антигистаминных средств. В случае развития артрита назначаются противовоспалительные средства сроком до 7 дней, в течение которых предполагается устранение беспокоящих симптомов.
В большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшейся иммунной реакции в ответ на внедрение вируса краснухи. Симптоматическая и патогенетическая терапия значительно облегчает течение заболевания и предотвращает развитие осложнений. К сожалению, врожденная форма краснухи лечению не поддается.
Симптомы
- Инкубационный период. Это период от момента заражения (попадания вируса в организм) до начала неспецифических проявлений болезни. На данном этапе симптомы заболевания отсутствуют. Продолжительность периода от 10 до 25 дней.
- Продромальный период. Период от начала неспецифических симптомов до появления симптомов свойственных данному заболеванию. Продолжительность периода 1- 3 дня.
Неспецифические симптомы (легкое познабливание, сонливость, першение в горле, покашливание, небольшой ринит и др.).
- Разгар заболевания (в этот период проявляются симптомы характерные для краснухи)
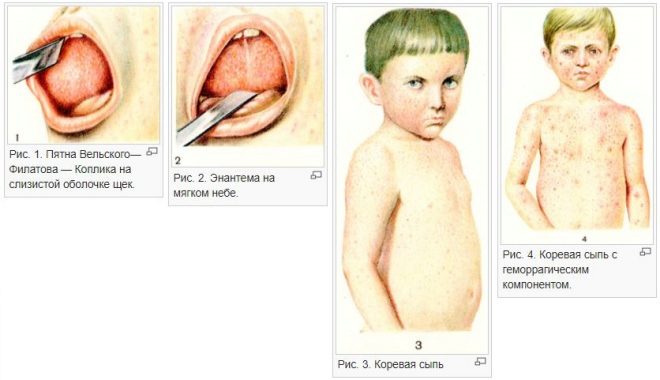
Появление сыпи
Особенности высыпаний при краснухе
Еще до того, как болезнь перейдет во вторую стадию, и ребенок «пойдет пятнами», при желании, можно заметить ярко-розовые крапинки во рту. Если вести наблюдение в динамике, постепенно одинокие точки сливаются в темно-красные пятна, и примерно в это же время у малыша начинает сильно болеть горло.
Важно понимать, как проявляется сыпь при краснухе у детей. Ее характер отличает болезнь от той же скарлатины
В первую очередь, высыпания возникают на нижней части лица:
- в области ушек;
- на носогубном треугольнике;
- на щеках.
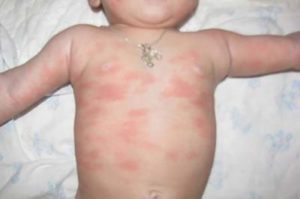
Через 24 часа красные пятнышки как будто в один момент возникают по всему телу. Но больше всего их можно заметить на:
- плечиках;
- локотках;
- попе;
- наружной поверхности бедер;
- коленках.
Вот как выглядит сыпь при третьей болезни в сравнении с тем же признаком у скарлатины на рисунке
А так выглядит распространившаяся на лицо и тело сыпь:
По сути, высыпания выглядят, как плоские розовые пятнышки без пузырьков или корочек. Форма чаще круглая или овальная. Некоторые из них находятся близко друг к другу, визуально сливаясь в фигуры неправильной формы. Примерно на вторые сутки пятна становятся все больше похожи на папулы размером до 5 миллиметров. В этот период у некоторых деток проявляется кожный зуд, но чесаться врачи не рекомендуют. По прошествии трех суток сыпь потихоньку сходит на нет, постепенно теряя цвет и как будто расползаясь. Иногда на ее месте кожа становится сухой и шелушится, но это также временное явление.
Краснуха
Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто краснухой болеют непривитые дети 2-9 лет. Особенно опасна краснуха в первые 3 месяца беременности при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения— через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Что происходит при заражении краснухой?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
Диагностика и лечение краснухи
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Профилактика краснухи у детей
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают
Важно предотвратить контакт больного ребёнка с беременными женщинами
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Методы лечения краснухи у ребенка
У детей краснуха обычно протекает нетяжело, и требует общих подходов к лечению, аналогичных таковым при ОРВИ:
- Показан постельный режим на время лихорадки — и полупостельным режимом на время высыпаний.
- Также показана влажная уборка в помещении, где находится ребенок, с частым проветриванием и дезинфекцией.
- Малышу показана еда по аппетиту и обильное теплое питье, витаминизированные блюда и напитки — понемногу, но часто.
- Антибиотики и противовирусные препараты при краснухе не назначаются, они не показаны для лечения. Применяют симптоматические препараты – жаропонижающие при высокой температуре, комплексы витаминов в виде аскорутина, витаминов группы В или витамин С, применение антигистаминных средств в возрастной дозировке, препараты для облегчения боли в горле и устранения заложенности, нормализации носового дыхания местно.
Осложнения при краснухе
На самом деле, при краснухе осложнения – довольно редкое явление, и встречаются они обычно у детей, которые страдают иммунодефицитом.
Среди возможных проявлений выделяют такие патологии:
- Отит;
- пневмония;
- ангина;
- энцефалит;
- евстахеит;
- мужское бесплодие;
- артрит;
- тромбоцитопеническая пурпура;
- менингоэнцефалит;
- синусит;
- орхит.
Причина появления осложнений – это тяжелое течение краснухи, отсутствие лечения, несоблюдение врачебных назначений, присоединение вторичной инфекции бактериальной природы на фоне пониженного иммунитета.
Отдельно выделяют осложнения краснухи при беременности. Болезнь главным образом влияет на плод, вызывая разные пороки развития, иногда – несовместимые с жизнью. Организм матери при этом не страдает, но вирус преодолевает плацентарный барьер и провоцирует самопроизвольный аборт, уродства плода.
Как передается краснуха от ребенка к взрослому
Механизмы инфицирования нисколько не отличаются от описанных выше. Единственное, что нужно учесть — зараженные младенцы часто выделяют большое количество патогенных бактерий вместе с мочой и фарингеальными выделениями. Вирус же способен сохранить жизнедеятельность вне организма носителя еще довольно длительный период, поэтому заразиться можно, контактируя только с различными выделениями больного пациента.
В связи с этим все пеленки и одежда ребенка должны быть обязательно обработаны после контакта с малышом. Нельзя выкидывать использованные одноразовые средства гигиены в общественные мусорные ящики. Обычно об этом заботится медперсонал, но если ребенок проходит лечение дома, забота об этом ляжет на плечи родителей.
Диагностика
Фото: mamaplus.md
Диагностика любого заболевания начинается со сбора жалоб и анамнеза. Уточняется характер жалоб, время их появления, что этому предшествовало. После врач приступает к осмотру пациента
При краснухе обращается внимание на наличие характерных высыпаний на теле (преимущественно на разгибательных поверхностях конечностей, спине и ягодицах), оценивает их цвет, четкость контуров, возвышенность над поверхностью кожи. Также производится пальпация лимфатических узлов
Краснуха зачастую протекает с лимфаденитом затылочных и переднешейных лимфоузлов, который характеризуется увеличением лимфоузлов в размерах и местной болезненностью. Кроме того, пациенты могут предъявлять жалобы на мышечную боль и болезненность суставов. Среди лиц женского пола часто встречается явление полиартрита (множественное воспаление суставов). Полиартрит проявляется болевым синдромом, отечностью, покраснением и местным повышением температуры кожи над поверхностью пораженного сустава.
Следующий этап в диагностике любого заболевания – назначение общих лабораторных анализов. Общая картина крови при краснухе изменяется следующим образом: наблюдается снижение лейкоцитов, увеличение лимфоцитов, повышение СОЭ. Данные изменения не являются специфическими для рассматриваемого заболевания, так как могут быть выявлены при массе других патологических процессах. Поэтому полагаться на данные показатели можно лишь для подтверждения других признаков, указывающих на наличие краснухи.
Специфическим методом является серологическая диагностика, в результате которой определяется уровень иммуноглобулинов (Ig) классов M и G в сыворотке крови. Антитела к IgM появляются через 1 – 2 дня после появления сыпи, спустя 2 – 3 недели титр достигает максимального уровня, затем через 2 – 3 месяца антитела исчезают полностью. То есть иммуноглобулины класса М указывают на наличие в организме острого процесса. Антитела IgG к вирусу краснухи вырабатываются через 3 – 4 недели с момента поступления вируса в организм, максимального уровня достигают через 8 – 9 недель. Особенность заключается в том, что антитела IgG после выздоровления остаются в организме человека пожизненно, обеспечивая таким образом защиту от повторного инфицирования вирусом краснухи.
Симптомы и признаки
Признаки краснухи у взрослых обычно начинаются с катаральных проявлений:
- повышенная температура;
- общая слабость и недомогание;
- головная боль;
- слезотечение и светобоязнь;
- небольшой насморк;
- першение в горле и сухой насморк;
- легкое воспаление горла и слизистой.
Симптомы краснухи начальной стадии – это увеличенные лимфатические узлы в затылочной и среднешейной области. Основной симптом краснухи – это специфическая сыпь, появляющаяся с первых дней болезни, распространяется по всему теле буквально за сутки. Сыпь начинает распространение с области шеи, за ушами, под волосами и на лице, оставляя нетронутыми ладони и подошвы. Сыпь представляет собой мелкие красные или розовые пятна округлой формы, имеющие ровные края и не возвышающиеся над кожей.
Как выглядит сыпь при краснухе
Сыпь обладает характерными признаками:
- пятна появляются сначала на волосистой части головы, шее и верхней части туловища, быстро распространяясь в нисходящем направлении, и уже в течение суток расходится по всему телу,
- сыпь не зудит, малыши ее не ощущают,
- больше всего пятна локализуются на ягодицах, предплечьях и бедрах,
- краснушные элементы выступают над здоровой кожей на пару миллиметров,
- пятна не появляются на коже стоп и ладоней,
- сыпь проходит без рубцов, шрамов, оставляя на своем месте небольшие шелушения.
Если просматривать в интернете фото больных детей, то можно убедиться наглядно в том, что пятна и высыпания спровоцированы именно краснухой, а не обычной аллергией. Если не заняться лечением сразу, то могут возникнуть последствия. У детей, которые заразились после рождения, риск осложнений не велик. В редких случаях возникает краснушный энцефалит, который поражает головной мозг или тромбоцитопеническая пурпура.
Этиология и патогенез
Вирус Краснухи выделен Паркменом (Р. D. Parkman) с сотр. и Уэллером и Невой (Т. Н. Weller, F. A. Neva) в 1961 г. Отнесен к роду рубивирусов семейства тогавирусов (см. Вирусы). Вирион диам. 60—75 нм, имеет сферическую форму и состоит из изометрически построенного нуклеокапсида, содержащего однотяжевую РНК, и внешней оболочки, имеющей 5—6 выступов длиной 5—8 нм. В составе вириона определяются липиды и ок. 8 полипептидов с различным молекулярным весом. Вирус термолабилен, но может сохраняться при t° — 20—70°, чувствителен к действию органических растворителей, стабилен при pH 6,8—8,1. Обладает комплементсвязывающей и гемагглютинирующей активностью. Размножается в клетках многих первичных и перевиваемых культур, однако только в немногих проявляет цитопатическое действие и образует бляшки; склонен вызывать хроническую инфекцию клеток, особенно эмбрионального происхождения. Отмечено размножение вируса в организме мелких лаб. животных (хорьки, морские свинки, кролики, крысы, мыши) и обезьяны.
Возбудитель болезни проникает в организм через слизистую оболочку верхних дыхательных путей, а оттуда уже во второй половине инкубационного периода в кровь, обусловливая развитие вирусемии (см.). В стадии высыпания начинается продукция антител, содержание которых в крови достигает максимума через 2—3 и более недель после высыпания. Вирус К. проявляет тропизм к лимфатической ткани, вызывая характерное системное поражение лимф, узлов.
Что такое краснуха
Краснуха – это вирусная инфекция, которая встречается в двух видах: врожденном и приобретенном. Для первого варианта она характеризуется возникновением у детей серьезных пороков развития, а для второго – сыпью, симптомами интоксикации и увеличением лимфоузлов. На латинском языке краснуха называется Rubeola.
Человечеству о краснухе известно достаточно давно, но как отдельную нозологическую форму данный недуг описали лишь в 1834 году, а выделить возбудителя инфекции удалось лишь в 1962 году.
Вирус краснухи принадлежит к РНК-содержащим возбудителям, имеет шарообразную форму и размер около 60-70 нм. Принадлежит к токсономическому классу тогавирусов. Он неустойчив во внешней среде, резистентен к антибиотикам, стоек по отношению к минусовым температурам, а в ультрафиолете он сразу погибает.
Краснуха у беременных
Мы знаем, как передается краснуха, и понимаем, что заразиться ею очень легко. Однако самой страшной эта болезнь является для беременных, так как больше всего страдает от вируса плод. Исход заражения в любом случае будет носить неблагоприятный характер. Во-первых, потому что взрослые, как мы писали выше, переносят инфекцию намного тяжелее, а беременной женщине и так непросто справиться с теми изменениями, что происходят с ее телом. Во-вторых, из-за внутриутробных изменений вирусы проникают через плаценту в кровь и заражают малыша
Поэтому так важно в период беременности по максимуму сократить все возможные контакты с детьми, если у вас слабый иммунитет. И помните, заразиться можно и не от прямого контакта с заболевшим
Распространенность краснухи
До того как была разработана вакцина от краснухи, от нее страдали люди по всему миру. Заболевание находилось на уровне эндемии, а эпидемии вспыхивали каждые 5-10 лет. А все из-за того, что краснуха передается воздушно-капельным путем.
К 2002 году почти 60% всех стран на земле включили вакцинацию против краснухи в свои национальные программы по иммунизации. Большинство из них пользуются двухдозной схемой. Благодаря этому краснуха практически искоренена на территории этих государств. Тем не менее вирусы этой болезни полностью не искоренены, и заразиться ею человеку, не прошедшему вакцинацию, очень легко. Поэтому иногда случаются локальные вспышки заболевания, особенно в холодное время года.
Механизмы передачи краснухи
Пациенты с острой краснухой контагиозны еще до появления каких-либо симптомов. Когда возникает сыпь, больной крайне заразен, приблизительно в течение пяти дней, а потом вирус выделяется еще на протяжении 21-го дня. От ребенка страдающего хроническим видом краснухи вирус передается в течение двух лет с момента рождения, через физиологические отправления (фекалии, мокрота и др.).
Краснуха, как и другие болезни, передающиеся различными путями, имеют и несколько механизмов передачи:
- капельный (для острой формы);
- гемо-контактный (для хронической формы).
Чтобы все правильно понимать, нельзя путать механизм передачи инфекции и путь передачи. Это совершенно разные понятия. Механизм передачи – это более широкое понятие, оно предусматривает выделение возбудителя от источника во внешнюю среду, некоторое его пребывание в этой среде и внедрение в новый организм. Путь передачи – это же лишь форма реализации механизма передачи. У краснухи имеются следующие пути передачи:
- воздушно-капельный (острая форма);
- контактно-бытовой (острая форма);
- трансплацентарный (хроническая форма).
Вирус краснухи характеризуется высокой восприимчивостью. Особенно это касается детей. Однако, если имеется с рождения переданный от матери иммунитет, то они могут быть не восприимчивы к возбудителю краснухи в течение шести месяцев с момента рождения.
Чаще всего краснухой болеют дети детсадовского и младшего школьного возраста. Особой сезонности у данного заболевания не наблюдается, но в холодный период часто отмечается незначительный подъем. Возможны и эпидемические вспышки этой инфекции.
Если переболеть краснухой, то иммунитет от нее образуется на всю жизнь
Причем не важно, какой формой переболеть, скрытой или с ярко выраженной клиникой
Патогенез
Краснуха попадает в здоровый организм посредством проникновения через дыхательные пути и слизистые оболочки. Гематогенным путем вирус разносится и проникает также в лимфатическую систему, где он в лимфатических узлах размножается около 7 дней. Клинически это проявляется лимфаденопатией – заметным увеличением самих узлов в размерах. Также могут наблюдаться катаральные явления – ринит, першение в горле, сухой непродуктивный кашель, слезотечение. На фоне субфебрилитета начинает появляться сыпь, которая имеет вид мелких пятен овальной или круглой формы розово-красного цвета. В детском возрасте эта болезнь протекает намного легче, чем во взрослом.
Обратите внимание: при лабораторных исследованиях крови и мазка из носоглотки вирус можно обнаружить еще за 8 дней до появления сыпи. После высыпаний вирус диагностически подтверждается выделением его из анализа кала или мочи
Возникновение болезни Краснуха
Вирус краснухи относится к тогавирусам (семейство Togaviridae, род Rubivirus).
Вирионы представляют собой сферические частицы диаметром 60—70 нм, на поверхности расположены редкие ворсинки длиной 8 нм, содержат РНК. В отличие от других тогавирусов вирус краснухи содержит нейраминидазу. Вирус патогенен для некоторых видов обезьян. Способен размножаться на многих клеточных культурах, но цитопатическое действие оказывает лишь на немногих, в частности на культуре ВНК-21 (хомячковые). Вирус краснухи агглютинирует эритроциты голубей, гусей, обладает гемолитическими свойствами. Во внешней среде вирус нестоек, быстро погибает при высушивании, при изменениях рН (ниже 6,8 и выше 8,0), под влиянием ультрафиолетовых лучей, эфира, формалина и других дезинфицирующих веществ.
Общепринятая классификация краснухи
- «малый» комплекс пороков развития (дефекты органов зрения и слуха, пороки сердца);
- «большое» сочетание пороков развития (нарушение развития различных органов и систем).
Приобретенная краснуха классифицируется по нескольким критериям.
По типу:
- типичная;
- атипичная (с обособленным синдромом высыпаний, с отдельным синдромом увеличенных лимфоузлов, стертая, бессимптомная).
По течению:
- без осложнений;
- с осложнениями (присоединение другой инфекции, рецидив хронического заболевания и др.).
- легкая;
- средняя;
- тяжелая.
Главными основаниями для определения тяжести являются:
- интенсивность проявления интоксикационного синдрома;
- количество и интенсивность сыпи.
Что такое краснуха?
Прежде чем ответить на вопрос: «Как передается краснуха у взрослых?», нужно дать полную характеристику этого заболевания.
Краснуха относится к инфекционным заболеваниям острой формы, которое характеризуется сильным повышением температуры, насморком, небольшим кашлем, увеличением лимфатических узлов и их болезненностью. Главный симптом – появление на коже высыпаний. Опасность патологии состоит в том, что инкубационный период может длиться почти месяц. Но при этом зараженный является носителем и распространителем вируса. Подвержены недугу люди всех возрастов, однако чаще всего заражаются дети до 10 лет.
Как выглядит краснуха у детей на начальной стадии – признаки и симптомы заболевания
Вирус изначально попадает от больного человека на слизистые оболочки респираторного тракта, и проникает через капиллярные стенки в кровь, разносясь по всему организму, поражая все органы и ткани в стадии вирусемии.
Период бессимптомной инкубации с вирусемией длится до 2-3 недель, а при внутриутробном заражении плода у матери вообще может не быть внешних проявлений.
Зараженные вирусом люди становятся опасными для окружающих в плане заражения во второй половине периода инкубации. Заразность повышается еще за неделю до появления типичной сыпи, и длится еще неделю с момента высыпаний.
Локализация сыпи при разных инфекционных заболеваниях у детей первых лет жизни
Чаще всего, вирусы распространяются среди детей в закрытых помещениях и местах скопления людей (больницы, школы или садики).
- Если ребенок переносит приобретенную форму краснухи, иммунитет остается пожизненным и стойким. Случаи повторного заражения крайне редки (при резких проблемах с иммунной системой). После вакцинации, на фоне ослабления иммунитета, через 20 лет возможно повторное заражение, протекающее без ярких и явно выраженных проявлений краснухи, без высыпаний по телу, с преобладанием респираторных симптомов.
- Если ребенок переносит врожденную форму краснухи, иммунитет может быть не таким стойким, так как он формируется при незрелости иммунной системы у плода. Но такие дети остаются носителями вируса примерно два года с момента рождения, выделяя вирусы во внешнюю среду — и заражая окружающих.
Для краснухи характерны две основные клинические формы – это типичная, со всеми проявлениями сыпи и лихорадки, поражениями лимфоузлов, и атипичная, протекающая под маской ОРВИ.
Важно!
При последней не возникает сыпи вообще, или она имеет нехарактерный вид, ее мало.
Также возможны только респираторные симптомы — или вообще бессимптомное течение, с распространением вируса в окружающую среду.
Дети с такой формой опасны другим детям и беременным в плане заражения вирусами.
Профилактика краснухи у детей – эффективна ли прививка от краснухи?
Основной профилактикой краснухи считается вакцинация. Она защищает, как самих детей, так и беременных женщин и плод на раннем сроке.
Проводится прививка против краснухи малышам за счет живой, но ослабленной вакцины, по схеме. Параллельно с нею, проводят вакцинацию против кори и вируса паротита.
Обычно первую прививку ставят в 12-15 месяцев. В последующем, для подкрепления и оживления иммунитета — в возрасте 6-7 лет.
К сведению родителей:
Такая вакцинация надежно защищает от всех трех инфекций на весь период детства, формируя устойчивый иммунитет.
Прививка дает эффективность до 98%, если она выполняется по всем правилам, переносится хорошо, побочных эффектов не дает.
Патологическая анатомия
Вирус обладает особой способностью поражать эмбриональные ткани; при возникновении краснушной инфекции у женщины в первые три месяца беременности возникает хрон, инфекция эмбриона. Вирус К. тормозит митотическую активность клеток, оказывает цитодеструктивное действие с задержкой развития тканей и органов эмбриона, в результате чего возникают различные эмбриопатии (пороки развития мозга, органов зрения и слуха, сердца, скелета и пр.). При инфицировании в более поздние сроки беременности вирус поражает сосуды плаценты, обусловливая хрон, ишемию тканей и органов плода, нарушая их развитие. Патологическая анатомия К., возникающей при постнатальном заражении, не изучена.
Лекарства
Фото: playbuzz.com
Как известно, этиотропного лечения не существует, лекарственные средства назначаются для устранения или облегчения симптомов заболевания.
При насморке используются сосудосуживающие капли для носа. В настоящее время фармакологический рынок предоставляет массу различных препаратов данной группы, созданных для применения как среди взрослых, так и среди детей. При попадании сосудосуживающих каплей на слизистую оболочку полости носа происходит спазм расположенных в ней кровеносных сосудов. Это приводит к уменьшению отека слизистой, что способствуют устранению заложенности носа, уменьшению выделения их носа и улучшению носового дыхания.
Назначение противокашлевых средств выполняется для подавления кашлевого рефлекса. При наличии кашля с вязкой трудноотделяемой мокротой показано назначение отхаркивающих средств. По механизму действия выделяют 2 группы отхаркивающих препаратов: одна стимулирует отхаркивание, другая разжижает мокроту. В большинстве случаев используются муколитические средства, то есть те, которые разжижают мокроту, тем самым облегчая отхаркивание
Важно отметить, что одновременный прием противокашлевых и отхаркивающих средств строго запрещен!
Для устранения повышенной температуры тела используются жаропонижающие средства. Существуют различные формы выпуска жаропонижающих средств: таблетки, сиропы, свечи. Такое многообразие создано для удобства применения среди пациентов разных возрастных групп. Однако, при краснухе зачастую наблюдается незначительное повышение температуры тела, которое не требует назначения жаропонижающих препаратов. К их помощи стоит прибегать, когда температура превышает 38,0 °С.
Симптомы болезни Краснуха
В первый день болезни появляется розеолезная или розеолезно-папулезная сыпь на неизмененном фоне кожи преимущественно на разгибательных поверхностях конечностей вокруг суставов. Спустя 2-3 дня эта сыпь исчезает бесследно. Умеренное повышение температуры тела, легкие катаральные явления, пятнистая гиперемия мягкого неба, увеличенные и умеренно болезненные шейные, околоушные и затылочные лимфатические узлы. На 4-7-й день болезни может развиться осложнение в виде серозного менингита или энцефалита со сравнительно благоприятным течением. Иногда краснушный панэнцефалит прогрессируете нарастанием неврологических симптомов в виде атаксии, судорожных припадков, угнетения сознания.
При заражении женщины корью в первые 8-10 нед. беременности часто наступает внутриутробная смерть плода или тяжелые нарушения процесса эмбриогенеза с формированием грубых аномалий развития в виде триады Грегга: поражения глаз (катаракта, ретинопатия, глаукома, хориоретинит, микрофтальм), глухота и пороки развития сердечно-сосудистой системы (открытый артериальный проток, дефекты межпредсердной и межжелудочковой перегородок, гипоплазия легочных артерий). Возможны пороки развития ЦНС — микро- и макроцефалия. Поэтому при развитии кори в I триместре беременности с типичной сероконверсией рекомендуют прерывание беременности. При инфицировании плода после 16 нед. беременности риск врожденных уродств меньше, развиваются единичные дефекты развития, иногда присоединяется менингоэнцефалит.
Чем проявляется краснуха?
Классическая краснуха (приобретенная форма) проявляется следующими симптомами:
- мелкопятнистая сыпь в большом количестве, имеющая ровные очертания, не сливается, имеет бледно-розовый цвет, может покрывать различные участки тела (лицо всегда обязательно);
- катаральные симптомы (затрудненное носовой дыхание за счет отека слизистой или серозного или серозно-гнойного отделяемого из носовых ходов, ограниченная гиперемия небных дуг, редкий сухой кашель);
- лимфаденит (увеличение периферических лимфоузлов, наиболее выраженно — затылочных и заднешейных);
- синдром интоксикации (вялость, лихорадка, снижение аппетита и так далее).
Для данного заболевания характерна определенная последовательность этапов и их продолжительность:
- скрытый период (от 11 до 21 дня);
- преморбидный период (от нескольких часов до 1-2 дней);
- период ярко выраженных клинических проявлений (2-3 дня);
- реконвалесцентный период.