Постинфарктный кардиосклероз
Содержание:
Что же такое инфаркт миокарда?
Не надо думать, что инфаркт миокарда – это особый вид опасной для жизни патологии, который развивается на пустом месте. На самом деле данное состояние является острым следствием ишемической болезни сердца, при которой нарушается кровоснабжение сердечной мышцы.
Нарушение кровообращения само по себе не смертельно. Да, оно тормозит поставку к сердцу кислорода и питательных веществ, что значительно затрудняет работу важнейшего органа живых существ. Однако, если бороться с этим состоянием, по назначению врача принимая антиагреганты, бета-блокаторы, антиаритмические средства, препараты и продукты, содержащие полезные для сердца Омега-3 жирные кислоты, то можно жить вполне счастливой жизнью.
Важно понимать, что в подавляющем большинстве случаев нарушение коронарного кровообращения вызвано такой патологией, как атеросклероз сосудов, когда на стенках сосудов оседает вредный холестерин, уменьшая просвет, по которому течет кровь. Чем больше поступление в организм такого холестерина, тем тяжелее ситуация, ведь со временем холестериновые бляшки на стенках кровеносных сосудов становятся все больше, и в какой-то момент могут практически полностью перекрыть кровоток
При более-менее сохраненном кровотоке есть смысл говорить об атеросклерозе сосудов и связанной с ним ишемической болезни сердца, но как только объем поступающей в сердце крови становится слишком малым или кровообращение на каком-то участке прекращается вообще, речь идет уже о развитии инфаркта миокарда.
Причиной острого нарушения кровообращения может стать и тромбоз сосудов, поэтому при патологиях сердца и сосудов очень важно следить за вязкостью крови, принимая антикоагулянты, препятствующие ее сворачиванию. Свернувшаяся кровь способная образовывать сгустки, которые в своем движении по сосудам могут в месте сужения артерий и вен образовывать серьезное препятствие кровотоку
Тяжесть состояния при инфаркте зависит от того, насколько сильно нарушено коронарное кровообращение. Если холестериновая бляшка или тромб полностью перекрывают путь крови, развивается острое состояние. У человека в запасе остается от 20 до 40 минут, после чего клетки сердца начинают отмирать вследствие критической нехватки кислорода.
Если произошла не закупорка, а сильное сужение сосудов, в связи с чем кровоток стал очень слабым, и сердце перестало получать так необходимый ему кислород, возникает предынфарктное состояние, симптомом которого может быть лишь боль за грудиной в течение продолжительного времени. Невыраженность симптомов или их отсутствие становятся препятствием для своевременной диагностики опасного состояния, которая могла бы предупредить инфаркт миокарда. Пациент и окружающие его люди могут просто игнорировать подобные проявления очень опасной для жизни болезни, и за помощью к врачам обращаются, когда симптомы становятся острыми и в любой момент могут привести к летальному исходу.
Процесс некротизации клеток сердца является необратимым. Нет волшебных таблеток, способных восстановить умершие клетки, поэтому пораженный участок сердца так и остается слабым местом, что может в дальнейшем стать причиной повторных инфарктов.
Согласно статистике, инфаркт миокарда чаще случается у людей старше 65 лет. В более молодом возрасте такой диагноз ставят в основном мужчинам. Вероятность болезни у женщин намного ниже благодаря специфическим половым гормонам. Интересным моментом является и то, что среди чернокожего населения планеты процент людей, перенесших инфаркт миокарда заметно выше по сравнению с показателями заболеваемости среди светлокожих жителей планеты.
Факторами риска развития инфаркта миокарда считаются:
- вредные привычки, и в частности курение,
- повышенное артериальное давление (гипертония),
- малоподвижный образ жизни (гиподинамия),
- избыточный вес,
- высокий уровень холестерина в крови, который способствует развитию атеросклероза сосудов,
- нарушение углеводного обмена, проявляющееся в повышении уровня сахара в крови, что при отсутствии соответствующих мер приводит к развитию сахарного диабета.
Инфаркт миокарда – это необратимый процесс гибели клеток сердца, поэтому легче его не допустить, чем затем лечить и всю оставшуюся жизнь быть подверженным повторению опасного для жизни состояния.
Профилактика
Последствием постинфарктного кардиосклероза в большинстве случаев является смерть. Поэтому необходимо постараться избежать рецидивов. В этом поможет правильное питание и образ жизни, оптимальные физические нагрузки.
 Заменить полноценные физические нагрузки можно лечебной гимнастикой. Но упражнения должен подбирать врач, чтобы не допустить перегрузки миокарда.
Заменить полноценные физические нагрузки можно лечебной гимнастикой. Но упражнения должен подбирать врач, чтобы не допустить перегрузки миокарда.
Больной обязан полностью отказаться от вредных привычек, избегать стрессов и соблюдать диету. Необходимо отказаться от жирной пищи, яичных желтков, чая, кофе, алкоголя, острых специй, солений, копченостей, овощей, содержащих щавелевую кислоту.
Профилактика также включает прием витаминных средств. Больше внимания следует уделять таким микроэлементам, как калий и магний, а также витаминам В и С.
Если у больного аритмия, то ему надо строго следить за своим состоянием и при необходимости употреблять противоаритмические препараты.
Сердце требует постоянного внимания. Только при условии соблюдения всех профилактических мероприятий можно добиться его продолжительной и нормальной работы
При постинфарктном кардиосклерозе важно сразу же начинать лечение, чтобы предотвратить прогрессирование патологического процесса
https://youtube.com/watch?v=LClCMMW5KX8
Профилактика заболевания
Эта болезнь сердца практически не подвержена лечению, поэтому лучше не допускать ее появления и соблюдать профилактические меры для снижения риска инфаркта миокарда, они представлены ниже:
- Наблюдайте за работой своего сердца, делайте его кардиограмму каждые полгода. Если инфаркт не удалось предотвратить, то необходимо своевременное лечение.
- Лечитесь в санаториях. Там предусмотрены все процедуры, режим и диета, ведущие к оздоровлению пациента либо поддержанию его здоровья на необходимом уровне.
- Правильно питайтесь и соблюдайте оздоровительную диету. Забудьте об употреблении алкоголя и кофе.
- Выполняйте разнообразные физически нагрузки, но не переусердствуйте. В зависимости от возраста и общего состояния здоровье, может понадобиться консультация врача.
- Больше отдыхайте.
- Сон должен составлять 7–8 часов в сутки.
- Смотрите юмористические передачи, больше шутите и улыбайтесь.
- Общайтесь с приятными людьми.
- Больше ходите и дышите свежим воздухом.
Правильное функционирование сердца возможно лишь при должном уходе, заботе о нем и своевременном лечении пациента. Чтобы полностью обезопасить себя от возникновения инфаркта, а соответственно, обезопасить себя от постинфарктного синдрома, требуется на протяжении всей жизни вести здоровый образ жизни, ограждать себя от всевозможных стрессов и больше отдыхать.
https://youtube.com/watch?v=xlgOHRft2xA
Причины и классификация постинфарктного кардиосклероза

Постинфарктный кардиосклероз – форма ишемической болезни сердца
Кардиосклероз имеет несколько форм, но наиболее распространенной является постинфарктная его разновидность. При инфаркте некротические процессы в миокарде приводят к рубцеванию ткани. Мышечная сердечная ткань заменяется соединительной, что значительно снижает сократительную способность сердца и может привести к хронической сердечной недостаточности.
О том, как возникает постинфарктный кардиосклероз, причина смерти и прогноз при заболевании – все это расскажет врач-кардиолог. Основной причиной кардиосклероза является очаговый некроз миокарда, который возникает при инфаркте. На сердце образуются своеобразные рубцы, которые не дают желудочкам нормально сокращаться, что снижает объем перекачиваемой крови.
К кардиосклерозу может приводить не только инфаркт миокарда, но и миокардиодистрофия (дистрофические процессы и дисфункция сердечной мышцы), различные травмы грудной клетки.
В зависимости от локализации и тяжести течения заболевания выделяют три разновидности кардиосклероза:
- Очаговый. Очаговая форма кардиосклероза характеризуется точечным, очаговым поражение мышцы. Очаговый кардиосклероз встречается после инфаркта очень часто, в зависимости от обширности поражения появляются различные осложнения.
- Диффузный. При диффузной форме заболевания рубцовая ткань равномерно распределяется по всей поверхности сердечной мышцы и поражает довольно обширную часть миокарда. Эта форма кардиосклероза может развиваться при любой форме ишемической болезни сердца и чаще всего приводит к хронической сердечной недостаточности.
- С поражением клапанного аппарата. Если кардиосклероз поражает клапаны сердца, они начинают деформироваться. Клапанная недостаточность приводит к порокам сердца и прочим осложнениям.
В зависимости от обширности пораженных тканей выделяют мелкоочаговый и крупноочаговый кардиосклероз. Чем крупнее рубцы, тем больше выражена симптоматика и тем выше опасность летального исхода.
Локализация рубцов также влияет на течение заболевания. Самым опасными являются левожелудочковые рубцы, которые значительно нарушают работу сердца. Рубцы на предсердиях или перегородках считаются менее опасными.
Диагностика и симптоматика

При патологии рубцовые процессы могут затрагивать и клапаны сердца
Симптомы кардиосклероза могут проявляться в различной степени. Это зависит от локализации рубцов и разновидности болезни. Чаще всего симптомы постинфарктного кардиосклероза совпадают с клинической картиной сердечной недостаточности. У больного появляется одышка, которая поначалу беспокоит во время физической активности, а затем появляется и в состоянии покоя. Со временем симптомы усиливаются, больной начинает просыпаться ночью от сильной нехватки воздуха, что заставляет его принимать вертикальное положение.
При постинфарктном кардиосклерозе нередко наблюдается тахикардия (учащенное сердцебиение, иногда болезненное), головокружение, слабость, быстрая утомляемость. Тахикардия может возникать резко, без видимых причин и приводить к болезненным ощущениям в грудной клетке. При сильных нарушениях кровообращения наблюдается посинение конечностей, кожи вокруг губ.
При диагностике заболевания врач собирает анамнез, а затем назначает диагностические процедуры:
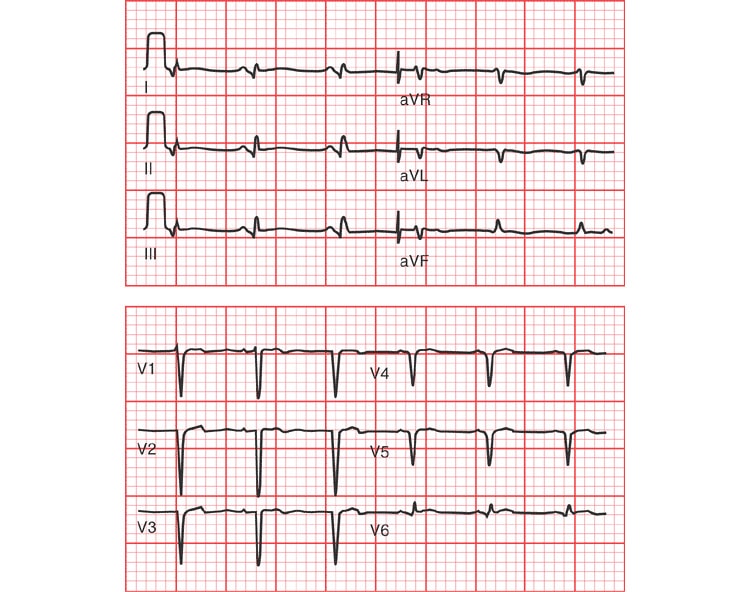
- ЭКГ. С электрокардиограммы начинается обследование любого сердечного заболевания. Это довольно простая, недорогая и быстрая процедура, которая позволяет с помощью сердечных импульсов оценить работу сердца, его сократительную функцию, ритм и частоту сердечных сокращения. Процедура безболезненная и занимает не больше пары минут. Результат в виде кардиограммы выдается пациенту в тот же день.
- ЭхоКГ. Процедура ЭхоКГ объединяет в себе ЭКГ и УЗИ сердца. Процедура безболезненная и занимает от 10 до 30 минут. Она проводится с помощью стандартного аппарата УЗИ. ЭхоКГ позволяет оценить не только сократительную способность сердца, но и увидеть наличие кист, опухолей, увеличение желудочков.
- Ангиография. Это метод рентгенологического исследования кровеносных сосудов с помощью контрастирующего вещества. Процедура имеет ряд противопоказаний, но является одной из самых информативных при диагностике атеросклероза и других поражений сосудов, артерий.
Перед назначением обследования врач посоветует сдать анализ крови, чтобы оценить состояние организма. Также диагностика включает в себя анализ мочи. Это позволит определить направление для дальнейшего обследования.
Лечение миокардиодистрофии народными средствами
Нетрадиционная медицина может применяться только как дополнение к основной терапии по согласованию с лечащим доктором. Народная медицина рекомендуется отвары и настойки на травах. Хорошие результаты даёт отвар тмина и боярышника.
Ниже приведены простые народные средства для борьбы с кардиосклерозом.
- Смесь из сметаны, мёда и свежего белка. Взбейте 2 свежих куриных белка с 1 чайной ложкой пчелиного мёда и 2 чайными ложками сметаны. Полученную массу нужно принимать натощак.
- Целебный сбор. Залейте 300 мл кипятка сухое сырьё (по 1 ч. ложке боярышника, тысячелистника, омелы белой, барвинок). Дайте настояться 1 час. Принимать нужно маленькими порциями в течение дня.
- Корень девясила. 300 г сухого сырья залейте 500 мл водки и выдерживайте в тёмном месте в течение недели. Отфильтрованный отвар нужно принимать трижды в день по 30 мл.
- Лимон и хвоя. Очистите лимон от кожуры и разделите пополам. Половинку лимона залейте хвойным отваром. Дайте настояться. Принимать нужно в течение недели, после чего сделать двухнедельный перерыв и повторить курс.
- Сок лука и мёд. При заболеваниях миокарда полезно употребление лукового сока вперемешку с мёдом. Смесь нужно хранить в холодильнике.
Стадии в зависимости от очага поражения заболеванием
Для каждой локализации болезни различают свои стадии развития атеросклероза. Теперь мы рассмотрим свои особенности и различия в атеросклерозе сосудов для каждого отдела сердечно-сосудистой системы.
Какой врач лечит атеросклероз?
Аорта
Аорта является сосудом самого крупного калибра, имеет огромное число ответвлений и кровоснабжает почти все жизненно важные органы тела человека. Атеросклеротические процессы преобладают чаще в брюшном отделе аорты, нежели в грудном. При этом расположении очага классификация стадий следующая:
- Первая. Характеризуется отложениями холестерола, которые скапливаются в интиме и постепенно образовывают липидное пятно. Длительность стадии не ограничена и зависит от агрессивности факторов риска атеросклероза.
- Вторая – фиброз. Формируется атеросклеротическая бляшка за счет разрастания соединительной ткани вокруг липидной инфильтрации.
- Третья – атерокальциноз. В месте поражение из тромботических масс высвобождаются и выпадают в осадок соли кальция, вследствие чего сосудистая стенка выдается в просвет и вызывает его сужение — стеноз.
Что такое атеросклероз аорты и ее ветвей? Признаки и методы лечения
Сосуды головного мозга
Атеросклерозу подвергаются сосуды, питающие головной мозг. При наличии нескольких участков развития болезни, ставится диагноз рассеянный атеросклероз. Стадии развития этой формы атеросклероза такие:
- Начальная – проявляется ухудшением памяти, бессонницей, головокружениями. Поражения сосудов незначительны.
- Компенсаторная – те же симптомы, что и в начальной стадии, но степень их выраженности гораздо сильнее. Дополнительно появляются перепады настроения, ухудшается работоспособность. Патологии в сосудах намного сильнее.
- Декомпенсаторная – симптоматика постоянная, развивается деменция, снижаются когнитивные функции, нарушается моторика, падает уровень интеллекта.
Атеросклероз головного мозга — полное описание заболевания. Методы лечения и диагностики
Сосуды нижних конечностей
При локализации процесса на ногах, развивается облитерирующий атеросклероз сосудов нижних конечностей. В современной медицине предложена следующая классификация степеней его развития:
- Начальная. Боль в нижних конечностях только при высокой физической нагрузке.
- Средняя стадия. Боли возникают при ходьбе свыше двухсот метров
- Критическая. Ходьба больше пятидесяти метров затруднена острым болевым синдромом.
- Осложненная стадия. Массовые некротические очаги, особенно на стопах, из-за которых невозможно наступить на больную конечность.
Атеросклероз нижних конечностей — полное описание заболевания и методов лечения
Венечные артерии сердца
Коронарные (они же венечные) артерии осуществляют внутреннее кровоснабжение самого сердца. В отличие от прочих форм и локализаций, их поражение происходит наиболее стремительно. Различают три основные стадии развития атеросклероза в этом отделе:
- Первая. Явные проявления атеросклероза чаще всего отсутствуют, но уже могут появляться некоторые изменения на ЭКГ – небольшой сдвиг интервал S-Е, особенно после физической нагрузки. Основная характеристика этой стадии атеросклероза коронарных артерий – дистрофические процессы в сердечной мышце.
- Вторая. В литературе получила название некротической из-за образования участков некроза сердечной мышцы с преобладанием дегенеративных процессов. Может осложниться затяжным инфарктом. Данная стадия болезни выделяется типичной симптоматикой. На ЭКГ уже отчетливы видны изменения S-T интервала и зубцов Т и Q.
- Третья. Специалисты медицинской сферы эту стадию зачастую называют атеросклеротическим кардиосклерозом. Очаги рубцевания могут быть как отграниченными, так и распространенными по всему миокарду. Образовавшиеся выпячивания миокарда могут внешне напоминать аневризмы. Симптомы стадии достаточно тяжелые — аритмия мерцательного типа, падение сократительной способности, застой крови в обоих кругах кровообращения, сердечная астма, блокады – синоатриальные, межпредсердные, атриовентрикулярные и т.д. На ЭКГ – ярко выраженное постоянное понижение вольтажа и масса других негативных изменений.
Нетрадиционная медицина
Народная медицина предлагает огромное количество советов, направленных на улучшение состояния больного после постановки диагноза постинфарктного кардиосклероза.
- Один из них — это отвар из полевого хвоща (работает как мочегонное), ромашки, календулы и зверобоя. Такая сухая смесь продается практически в каждой аптеке. Рекомендуется только проконсультироваться с врачом для определения оптимальной концентрации отвара. Это уже зависит от того, на какой стадии сейчас послеинфарктный кардиосклероз и есть ли легочная недостаточность.
- Крайне много положительных отзывов можно найти насчет лечения кардиосклероза смесью меда и проросших зерен пшеницы. Готовится такой состав достаточно просто. Потребуется порядка 100 г пшеницы, которую нужно залить водой (до уровня семян). Спустя несколько дней появятся первые ростки. Через неделю их вместе с семенами тщательно промывают под проточной водой, измельчают при помощи мясорубки или кухонного комбайна, добавляют 1-2 стакана меда и натощак принимают по 1 ст. л. Такое состав не только облегчает болезненную симптоматику при кардиосклерозе, но и предотвращает аортокардиосклероз.
- А вот сами врачи рекомендуют делать чай из перетертых виноградных косточек. Он, кстати, довольно приятный на вкус. Некоторые только из сортов дают горчинку. Кстати, нет разницы, какой виноград использовать: белый, синий, розовый и т. д. Структура и состав косточек у них практически идентичный. Данный чай имеет в своем составе огромный комплекс витаминов группы В, железо, магний, которые как раз и нужны для регенерации сердечной мышцы. Конечно же, полностью восстановиться она не сможет, но как минимум некроз не будет увеличиваться.
- Следует упомянуть и про положительный результат после приема отвара сон-травы. Она действует как успокоительное, но при этом не влияет на скорость реакции (аналог валерьяны). Ее допускается использовать в любом возрасте, что является несомненным преимуществом, ведь кардиосклероз в основном выявляется после 50-60 лет.
Но все же нужно понимать, что вылечить постинфарктный кардиосклероз физиологически невозможно. Все представленные выше рекомендации и вариации лечения используются исключительно для поддержания здоровья сердечно-сосудистой системы, стимуляции работы сердечной мышцы. И данных советов придется придерживаться всю оставшуюся жизнь. В противном случае летальный исход неизбежен, так как кардиосклероз — прогрессирующее заболевание.
https://youtube.com/watch?v=xlgOHRft2xA
Профилактика
Специфических мер предотвращения развития ПИКС и его осложнений не существует. Вся профилактика сводится к строгому соблюдению всех врачебных назначений и динамическому контролю. Однако даже при самой рационально подобранной схеме лечения случаются летальные исходы.
Таким образом, причиной смерти при кардиосклерозе постинфарктном может служить любое его осложнение. Эффективного лечения и специфической профилактики не существует. Выявить патологию можно лишь при прохождении инструментального обследования, что уменьшает истинные цифры распространенности болезни. Все это свидетельствует о серьезной опасности этой проблемы.
https://youtube.com/watch?v=xlgOHRft2xA
http://serdechka.ru/bolezni/kardioskleroz/postinfarktnyj.html
http://kardiopuls.ru/bolezni/razryv/postinfarktnyj-kardioskleroz/
http://vseoserdce.ru/disease/cardiosclerosis/prichina-smerti-postinfarktnyj-kardioskleroz.html
Классификация
Кардиосклероз классифицируют по причинам, которые будут перечислены и описаны ниже в соответствующем разделе, по интенсивности процесса и по локализации. В зависимости от классификации меняется течение болезни, поражаются разные функции сердца.
По интенсивности и локализации выделяют:
- очаговый кардиосклероз;
- диффузный кардиосклероз (тотальный);
- с поражением клапанного аппарата сердца.
Очаговый кардиосклероз
Очаговое поражение сердечной мышцы наблюдается после перенесённого инфаркта миокарда. Реже очаговый кардиосклероз формируется после локализованного миокардита. Характерно чёткое ограничение очага поражения в виде рубцовой ткани, которую окружают здоровые кардиомиоциты, способные полноценно выполнять все свои функции.
Факторы, влияющие на тяжесть заболевания:
- Глубина поражения. Определяется типом перенесённого инфаркта миокарда. При поверхностном поражении повреждаются только внешние слои стенки, и после формирования рубца под ним остается полноценно функционирующий мышечный слой. При трансмуральном поражении некроз поражает всю толщу мышцы. Рубец формируется от перикарда и до полости камеры сердца. Этот вариант считается наиболее опасным, т.к. при нём высок риск развития такого грозного осложнения, как аневризма сердца.
- Размеры очага. Чем больше площадь поражения миокарда, тем выраженнее симптоматика и хуже прогноз для пациента. Выделяют мелкоочаговый и крупноочаговый кардиосклероз. Одиночные мелкие включения рубцовой ткани могут не давать абсолютно никаких симптомов и не влиять на работу сердца и самочувствие пациента. Крупноочаговый кардиосклероз чреват для пациента последствиями и осложнениями.
-
Локализация очага. В зависимости от расположения очага определяют опасные и не опасные. Расположение небольшого участка соединительной ткани в межжелудочковой перегородке или в стенке предсердия считается неопасным. Такие рубцы не влияют на основную работу сердца. Поражение левого желудочка, который выполняют основную насосную функцию, считается опасным.
Количество очагов. Иногда диагностируется сразу несколько небольших очагов рубцовой ткани. В данном случае риск осложнений прямо пропорционален их числу. - Состояние проводящей системы. Соединительная ткань не только не обладает нужной эластичностью, в сравнении с мышечными клетками, но и неспособна проводить импульсы с нужной скоростью. Если рубцовая ткань затронула проводящую систему сердца, то это чревато развитием аритмий и различных блокад. Даже если в процессе сокращения отстаёт всего одна стенка камеры сердца, снижается фракция выброса – основной показатель сократительной способности сердца.
Из вышеописанного следует, что присутствие даже небольших очагов кардиосклероза может привести к негативным последствиям. Требуется своевременная и грамотная диагностика повреждений миокарда для подбора соответствующей тактики лечения.
Диффузный кардиосклероз
Соединительная ткань скапливается в сердечной мышце повсеместно и равномерно, что затрудняет выделение определённых очагов поражения. Диффузный кардиосклероз чаще всего встречается после токсических, аллергических и инфекционных миокардитов, а также при ишемической болезни сердца.
Диффузный кардиосклероз
Характерно чередование нормальных мышечных волокон и соединительной ткани, что не даёт сердечной мышце полноценно сокращаться и выполнять свою функцию. Стенки сердца теряют свою эластичность, плохо расслабляются после сокращения и плохо растягиваются при наполнении кровью. Такие нарушения часто относят к рестриктивной (сдавливающей) кардиомиопатии.
Кардиосклероз с поражением клапанного аппарата
Крайне редко склероз поражает клапанный аппарат сердца. Клапаны вовлекаются в процесс при ревматологических и системных заболеваниях.
Виды поражения клапанов:
- Клапанная недостаточность. Характерно неполное закрытия и смыкание створок, что затрудняет выброс крови в нужном направлении. Через неполноценно функционирующий клапан кровь возвращается назад, что снижает объём перекачиваемой крови и ведет к развитию сердечной недостаточности. При кардиосклерозе клапанная недостаточность формируется из-за деформации створок клапана.
- Стеноз клапана. Из-за разрастания соединительной ткани просвет клапана сужается. Кровь не поступает в достаточном объёме через суженное отверстие. Давление в полости сердца повышается, что ведет к серьёзным структурным изменениям. Наблюдается утолщение миокарда (гипертрофия), как компенсаторная реакция организма.
При кардиосклерозе клапанный аппарат сердца поражается только при диффузном процессе, который вовлекает эндокард.
Осложнения и прогноз
Нарушения, возникшие при постинфарктном кардиосклерозе, вызывают:
- сбои сердечного ритма;
- сердечные блокады, для которых характерно нарушение функции миокарда перекачивать кровь;
- аневризмы сосудов. При этой патологии стенки сердца под давлением крови выпячиваются и увеличивают риск кровоизлияния;
- сердечную недостаточность в хронической форме.

Согласно статистике любые осложнения постинфарктного кардиосклероза повышают риск летального исхода.
При постинфарктном кардиосклерозе причина смерти чаще всего заключается в слишком большой площади поражения. Если рубец занимает значительную часть сердечной мышцы или же приводит к серьезным изменениям в ее работе, способным спровоцировать летальный исход.
Наиболее опасные осложнения при кардиосклерозе:
- пароксизмальная тахикардия;
- фибрилляция желудочков;
- кардиогенный шок.
Такие состояния могут стать причиной смерти, если больному в этот момент не оказать срочной медицинской помощи. И даже при своевременном вмешательстве в значительном количестве случаев такие состояния приводят к потере пациента.