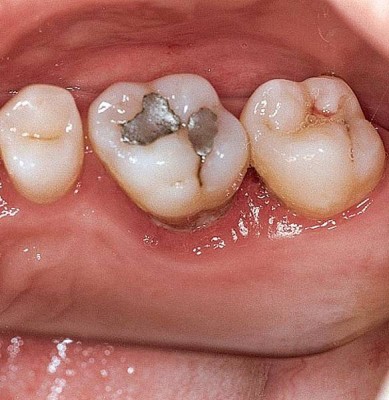
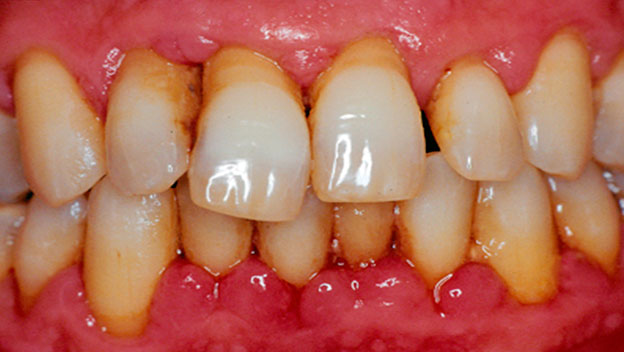
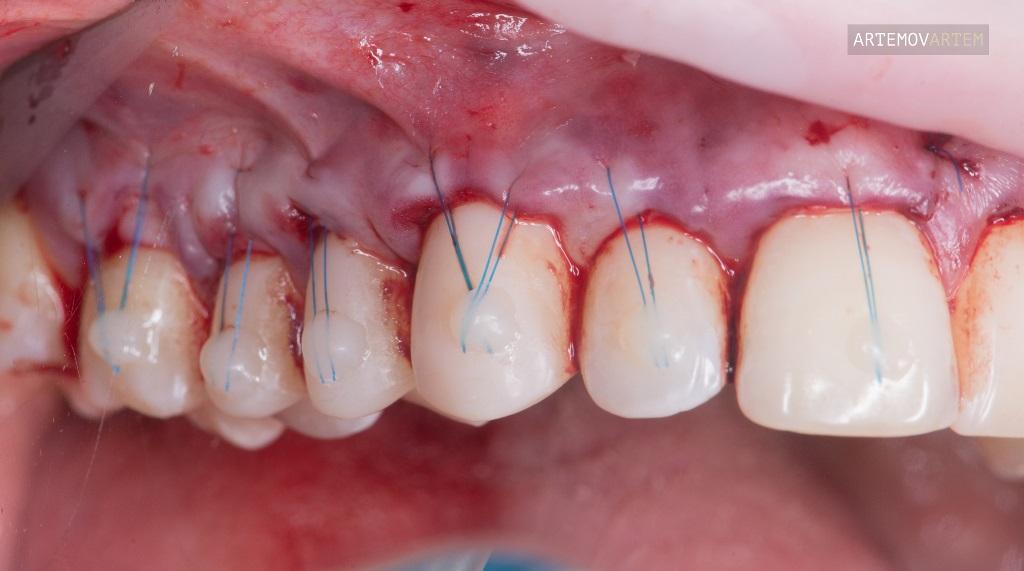
Пародонтит
Содержание:
Симптомы и признаки пародонтоза
Симптоматика болезни довольно скудная, пародонтоз развивается медленно. Пациент может не отметить преобразование в деснах, они обозначаются случайно при приеме у стоматолога, когда жалобы больного концентрируются по поводу расшатавшихся зубов или отдельных недугов зубов и полости рта. Регрессивные преобразования эмали (быстрая истираемость, сенситивность, оголение шеек зубов), утончение мягких тканей (атрофия, жжение десен) также могут обусловить прибытие к врачу. Отметки воспаления нет. Кровоточивость, отечность, гнойные отделения не определяются.
Для пародонтоза свойственно удовлетворительное закрепление зубов (помимо четвертой стадии), незаметная частота зубных наслоений, оголениение шеек зубов без десневых углублений и отметок воспаления, присутствие клиновидных нарушений. Помимо возрастающей сенситивности шеек при пародонтозе к разнородным агентам, пациенты отмечают зуд в деснах. Мобильность нарушается при тяжелой стадии пародонтоза, когда визуализируется обнажение радикса на ½ и более. Пародонтоз отличается долговременным протеканием, но сложившись, возрастает на глазах.
Признаки пародонтоза обусловлены стадией в корреляции от процесса. Начальная стадия пародонтоза пребывает неотмеченной. Признаки часто даже врач не дифференцирует. В пародонтальных карманах (пространство меж костью челюсти и десной) шейки зубов оголяются. Рентгенологическое исследование неинформативно.
→ Первая стадия пародонтоза обозначается едва заметной рецессией (опущением) десны. Сенситивность зубов изредка обозначается. Зуб занимает лунку, неподвижен. Рентгенограмма: обозначаются начальные деструктивные нарушения кости.
→ Вторая стадия пародонтоза: определяется большим раскрытием шеек. Промеж зубов визуализируются щели, в локации рецессии которой отмечается перехождение эмали в цемент (твердоватая субстанция, покрывающая радикс зубов), больной выявляет гиперэстезию (повышенная сенситивность зубов), незначительное застревание пищи при жевании. Крепость зубо-десневых связок фактически не искажена. Слизистая десны преобразовывается в пастозную окраску в виду нехватки кровоснабжения. Промеж зуба и десны зарождается углубление, в котором откладывается зубные наложения. Рентгенологический обзор покажет выразительные атрофические преобразования альвеолярного отростка (аркообразный выступец челюсти, с фиксированными радиксами зубов).
→ При трансформации в третью стадию радиксы обозначается за десной больше чем вполовину. Интердентальные пространства растянуты еще более, отмечается мобильность зуба. Больной отмечает неудобные чувства к синтетическим (кисловатое, паточное), термическим (холодная, разогретая еда, резкая смена температуры), механическим (жестковатая пища) агентам. Зубодесневые углубления возрастают в величине, в них откладывается налет и зубные камешки. Потихоньку зубы вылетают. Срывается жевание и артикуляция (звукообразование). Присоединяются воспалительные процессы, предпочтительно в зубодесневых выемках. На рентгенограмме визуализируется сокращение вышины альвеолярного отростка на 1 см.
→ Четвертая стадия пародонтоза представляется основанием к экстракции зубов. Радиксы обозначены на 2/3 протяжения. Мобильность, гиперестезия зубов затрудняют разговор, прием еды. Рентген: радиксы закреплены в кости верхушкой.
Пародонтоз соединяется с нарушекниями зубов некариозного характера (эрозия эмали, клиновидный излом, сошлифовывание зуба). Пародонтоз сочетается и с болезнями кардиоваскулярной, инкреторной системы, обменными нарушениями.
Что такое пародонтоз?
Пародонтоз – серьезное стоматологическое заболевание, характеризующееся дегенеративно-атрофическим поражением пародонта (околозубные ткани, включая дёсна и костные ткани), что сопровождается постепенным уменьшением его объема. Этот процесс приводит к обнажению шейки зубов, и как следствие, негативному воздействию на них патогенных факторов, особенно инфекционных микроорганизмов.
Именно из-за отсутствия полноценной защиты зубов со стороны уменьшенного пародонта, к пародонтозу может присоединиться периодонтит, разбавив его такими симптомами, как — гнойные выделения из области зубов, и в конечном итоге, их потеря.
Свое название пародонтоз берет от древнегреческих слов «παρα» (около) и «ὀδόντος» (зуб), так и получается — поражение околозубной ткани.
К основным причинам пародонтоза относят нарушение питания (снабжение полезными веществами) пародонта, производящееся артериальной кровью из челюстной артерии, являющейся одной из ветвей наружной сонной артерии. Нарушение питания в свою очередь приводит к уменьшению костной ткани в объеме, что выглядит как опустившиеся ниже нормы десна. Также причиной пародонтоза может стать длительное течение пародонтита.
Исходя из вышеперечисленного, главный симптом пародонтоза – визуально заметное уменьшение десны в объеме. Дополнительно могут присутствовать вторичные явления в виде неприятного запаха изо рта, изменение вкусовых ощущений, дискомфорт при пережевывании твердой пищи.
Многие источники информации путают пародонтоз с периодонтитом, а ведь есть еще и пародонтит, поэтому давайте разберемся в их отличиях.
Пародонтоз, пародонтит и периодонтит – в чем отличие?
С пародонтозом мы с Вами чуть выше разобрались – это заболевание, которое из-за нарушений питания костной ткани сопровождается уменьшением ее в объеме, из-за чего происходит постепенное оголение шейки зуба, делая его подверженным неблагоприятным факторам. Встречается крайне редко – до 10% всех случаев.
Периодонтит в свою очередь представляет собой воспалительное заболевание периодонта – соединительной ткани, расположенной между цементом корня зуба и альвеолы («зубная лунка», обусловленное зачастую воздействием на околозубное пространство различных болезнетворных микроорганизмов (инфекция), что приводит к увеличению десен, зубной боли и прочим стоматологическим нарушениям. Может быть следствием гингивита (воспаление десен) или кариеса. Диагностируется в большинстве случаев среди пациентов с зубными болезнями. Наблюдается шаткость зубов и их боль, покраснение десны, кровотечения, может появится гнойный экссудат.
Пародонтит – воспалительный процесс, затрагивающий весь пародонт, т.е. периодонт, цемент зуба, дёсны, надкостницу и саму костную ткань (альвеолярные отростки). Именно благодаря пародонту зуб удерживается в своем месте. Развитие обычно происходит в следствие периодонтита, гингивита, периостита челюсти (флюс) или того же кариеса зубов. Сопровождается кровотечением из десен, появлением кармана между зубом и десной, неприятным запахом изо рта, зубной болью.
Подытожив, можно отметить, что гнойные выделения, зубная боль, появление флюса относится не к пародонтозу, а к воспалительным процессам – периодонтит, пародонтит, периостит.
Распространение пародонтоза (эпидемиология)
Пародонтоз по разными источниками встречается в 1-10% случаев всех стоматологических болезней. Хотя, некоторые врачи утверждают, что у лиц после 45 лет, это заболевание встречается в 9 из 10 пациентов.
Методы диагностики
Для постановки точного диагноза пародонтолог может назначить пациенту следующие виды диагностических исследований:
- иммунограмма — оценка состояния иммунной системы по венозной крови или другим биоматериалам;
- взятие мазков слизистых ротовых оболочек для микробиологического исследования;
- лабораторные исследования крови;
- проведение анализа для оценки протеолиза — скорости расщепления белков;
- исследование витальности (живучести) лейкоцитарных клеток — направленное на определение защитных сил слюнной жидкости.
На основании результатов диагностики пародонтолог ставит пациенту диагноз и разрабатывает оптимальный для конкретного клинического случая терапевтический курс, программу профилактических мероприятий.

15.1.1 Макроскопическое анатомическое строение десны
Слизистую оболочку полости рта
подразделяют на жевательную,
специальную и покрывающую.
К специальной слизистой оболочке
полости рта относят слизистую оболочку
языка, к жевательной — слизистую оболочку
неба и десны.
Линия края десны имеет фестончатую
форму и расположена на расстоянии
около 0,5-2,0 мм от цементо-эмалевой
грани-Цьт в направлении коронки. Десна
нижней челюсти и на вестибулярной
поверхности верхней челюсти на
уровне границы десны и слизистой
оболочки аль-
веолярного отростка (Linea
girlandiformis)
постепенно переходит в выстилаемую
слизистую оболочку. Слизистая оболочка
неба и десна верхней челюсти представляют
собой разновидности жевательной
слизистой оболочки. Поэтому клинически
невозможно определить Linea
girlandiformis
с небной стороны.
Различают следующие части десны:
— свободную десну (маргинальную и
межзубную);
— прикрепленную десну.
Граница между прикрепленной и
свободной десной проходит на
уровне цементо-эмалевой границы и
у 30-40% взрослых она проявляется, в
основном, с вестибулярной стороны в
виде десневой борозды.
Свободная и прикрепленная
десна плотная,
бледно-розового
цвета, у лиц с темным цветом кожи
физиологическая окраска десны коричневая.
Патологическое темное окрашивание
десны возникает при интоксикации
солями тяжелых металлов (например,
свинцом, висмутом) или при попадании
амальгамы на десну.
Свободная десна покрывает пришееч-ный
участок и имеет гладкую поверхность.
Ширина свободной десны — 0,8-2,5 мм.
Поверхность прикрепленного участка
десны у 40% взрослых неровная, бугристая.
Ширина прикрепленной части десны —
1-9 мм, причем с возрастом она может
увеличиваться. Посредством волокон
соединительной ткани десна прочно
связана с костью альвеолярного отростка
и корневым цементом. Поэтому, в отличие
от примыкающей со стороны верхушки
корня темно-красной слизистой оболочки
альвеолярного отростка, прикрепленную
часть десны невозможно сместить
относительно ее основания.
Десна между смежными зубами
называется межзубной. С оральной и
вестибулярной сторон десны расположены
верхушки десневых сосочков, а между
ними — седловидное углубление, именуемое
«седло» («Col»)
(рис. 15-2).
«Седло» можно рассматривать как
результат слияния соединительного
эпителия двух смежных зубов. Поэтому,
в отличие от других участков десны,
у «седла» отсутствует слой ороговевшего
(керати-низированного) эпителия. Ширина
межзубной десны предопределена
расположением и анатомическими
особенностями окружающих ее зубов.
Так, ширина межзубной десны между
двумя передними зубами меньше, чем
ширина таковой между боковыми зубами.
Кровоснабжение десны
а также зубов осуществляется по Arteria
alveolaris
superior
posterior
и Arteria
alveolaris
inferior.
Артерии проникают в десну, проходя
сквозь периодонт (Arteria
dentalis)
и межзубные костные перегородки
(Arteria
interalveolaris
и interradiculaeres).
Десну снабжают кровью надкостничные
сосуды (Arteria
lingualis,
Arteria
buccalis,
Arteria
mentalis
и Arteria
palatina),
входящие в нее из преддверия, дна полости
рта и неба. Указанные сосуды обеспечивают
достаточное кровоснабжение десны
во время осуществления
пародонтально-хирурги-ческих мероприятий.
Ощущения боли, давления в деснах
передаются афферентными волокнами
тройничного нерва Nervus
trigeminus).
Рис. 15-1. Анатомическое
строение пародонта: а — вид спереди; б
— вертикальное сечение.
Могут ли заболевания десен вызывать проблемы со здоровьем за пределами рта?
В некоторых исследованиях было замечено, что люди с заболеваниями десен были более склонны к развитию сердечных заболеваний или имели трудности с контролем уровня сахара в крови. Другие исследования показали, что у женщин с заболеваниями десен чаще проходят преждевременные роды, а дети имеют более низкий вес при рождении.
Но до сих пор не было достоверно доказано, что именно заболевания десен повлияло на это. Ведь могут быть другие общие причины, которые вызвали и заболевания десен, и другие проблемы со здоровьем. Или это могло быть совпадением.
Необходимы дополнительные исследования, чтобы уточнить, является ли заболевания десен на самом деле причиной проблем со здоровьем за пределами ротовой полости. А также при этом выяснить, способно ли лечение десен предотвратить возможные другие заболевания.
В то же время остается фактом то, что профилактика и своевременное лечение заболеваний десен помогает сохранить зубы. А это уже очень веская причина, чтобы заботиться о них заботится.
Заболевания пародонта
Причины, по которым возникают болезни дёсен:
- мягкий и твердый налет на зубах;
- аномалии в расположении зубных единиц;
- некачественно проведенное протезирование или лечение;
- генетическая предрасположенность;
- сниженный иммунитет;
- заболевания внутренних органов;
- гормональные сбои в организме;
- постоянные стрессы;
- различные вредные привычки;
- нерегулярный уход за полостью рта.
В отличие от большого количества причин, влияющих на развитие болезней пародонта, самих заболеваний не так много:
- Гингивит – начальная стадия воспаления дёсен.
- Пародонтит – воспалительный процесс в дёснах, постепенно переходящий на альвеолярные отростки челюсти.
- Пародонтоз – достаточно тяжелая форма болезни, характеризующаяся обнажением корней зубов.
- Пародонтома – образование опухолей в мягких тканях.
Степени тяжести заболевания
Самая распространенная методика классификации пародонтита – по степени тяжести. Их существует 3, но ни по одной врачи не дают точного прогноза в каждом случае, так как течение болезни непредсказуемо.
Легкая форма
При первой степени пародонтита симптомы проявляются слабо, существенного дискомфорта пациенту не доставляют. Разрушительные процессы фиксируются в основном в костной ткани. Выявить эту форму пародонтита можно, пройдя рентгеновское обследование.
Карманы появляются рядом с межзубными промежутками. Иногда развивается кровоточивость, но это – не постоянный признак легкой степени болезни. На начальной стадии часто обнаруживают остеопороз зубной ткани, высота межзубных перегородок снижается на 1/3.
Генерализованный пародонтит в начальной стадии сопровождается заболеваниями иммунной или эндокринной системы. Встречаются случаи развития в результате постоянных стрессов и напряжений. При отсутствии лечения прогрессирует, приводит к углублению карманов и образованию гнойного абсцесса. Симптомы легкой степени:
- рыхлость десен;
- увеличивающаяся кровоточивость;
- отечность;
- боль при приеме твердой пищи, чистке зубов;
- гнойный запах изо рта;
- ускоренное образование зубного камня;
- увеличение межзубных щелей.
Постепенно пародонтит легкой формы перетекает в среднюю степень, стимулируя пошатывание зубов и другие неприятные симптомы. Пациент может наблюдать сильную красноту десен, зуд.
Скорость прогресса пародонтита зависит от состояния иммунитета пациента и наличия лечения.
Первые шаги на пути к устранению легкой формы патологии – это обработка антисептическими растворами и обращение к стоматологу для очистки карманов с назначением медикаментов.
Степени подвижности зубов
При пародонтите врачи выделяют несколько форм подвижности резцов, клыков и моляров:
- Покачивание зуба назад-вперед или влево-вправо относительно других коронок, но не более чем на 1 мм в каждую сторону.
- Движение зуба на 1 мм в дополнительное направление вверх-вниз.
- Патологическая подвижность во всех направлениях, если зубы рядом отсутствуют, то зуб наклоняется в одну из сторон.
- Подвижность во всех направлениях, в том числе вокруг своей оси, превышающая 1 мм.
Предотвратить потерю зубов можно, если вовремя начать лечение пародонтита.
Средняя степень тяжести
Клиническая картина при средней степени пародонтита сильно выражена:
- начинается разрушение костной ткани;
- образуются глубокие карманы, в которых зубы покрываются слоем камня;
- постепенно разрушается пародонт из-за бактерий, выделяющих токсины.
Глубина карманов составляет примерно 5 мм, межзубные перегородки становятся ниже до ½ высоты. Подвижность зубов переходит во 2 степень, иногда резцы сильно смещаются. Пациент испытывает боли при пародонтите средней степени во время приема пищи, чистки зубов, разговора. В поврежденной десне образуются гнойные нарывы, краснота плавно перетекает в синюшность.
Кроме стандартных мер по очищению кармана от гноя и налета, применения ополаскивателей, врачи назначают консервативное лечение препаратами коллагена. Показан прием сильных иммуномодуляторов и витаминов. Пародонтологи советуют пациентам проходить курс физиотерапии.
Тяжелая форма заболевания
В начале перехода пародонтита в тяжелую форму отмечается углубление карманов до 6 мм или более. Подвижность зубов переходит в 3-4 степень, а изменение перегородки между зубами достигает ½ высоты. Смещение резцов и клыков выраженное, развиваются другие стоматологические болезни и усиливаются симптомы:
- сильная кровоточивость после любого воздействия;
- гнилостный запах изо рта не проходит даже после использования ополаскивателей;
- боль сохраняется практически постоянно;
- усиливается синюшность десны;
- очагово распространяются пародонтальные абсцессы;
- постоянно наблюдается гноеточивость;
- быстро возникают осложнения;
- человек испытывает слабость и апатию.
Причиной тяжелого вида пародонтита становится неправильное лечение средней степени патологии.
На фоне постоянного воспаления возникают хронические заболевания, развивается деструкция челюстной кости.
Назначают интенсивное лечение антибиотиками и другими медикаментами, ополаскивания полости рта. Дополнительно пародонтологи проводят операцию по удержанию целостности зубного ряда: шинирование, протезирование, обработка шеек.
Лечение пародонтита – это сложный процесс, который требует ответственного подхода не только от врача, но и от самого пациента. Несоблюдение рекомендаций чревато частыми рецидивами и быстрым переходом легкой степени болезни в неизлечимую форму.
В качестве дополнительных исследований назначают:
- пробу Шиллера-Писарева (помогает увидеть воспалительный процесс в десне на ранней стадии за счет окрашивания);
- бензидиновую пробу (помогает определить наличие гноя в кармане пародонта);
- мазок из кармана пародонта (определяет бактерии-возбудители);
- рентгенографию (для визуализации степени деструкции костной ткани);
- панорамную томографию (полный вид пораженной челюсти, в основном назначают при подозрении на генерализованный пародонтит).
В тех случаях, когда пародонтиту сопутствуют общие заболевания, могут быть назначены и другие исследования, помогающие определить диагноз и назначить подходящее лечение.
Российская классификация

Классификация объединяет патологические изменения тканей пародонта по общему признаку. Лечение заболеваний, относящиеся к одной группе, проводится по стандартной схеме. Классификация заболеваний пародонта существенно облегчает работу врача и помогает быстро выбрать эффективное лечение.
Классификация болезней пародонта, которой пользуются в России, утверждена в 1983 году. Заболевания в классификации заболеваний тканей пародонта сгруппированы с учетом оценки остроты процесса, характера и локализации:
- Гингивит. В случае гингивита воспалительные изменения распространяются на десны. Связки зуба и околозубная кость при этом не затронуты. Гингивит бывает острым, хроническим или хроническим в стадии обострения (подробнее в статье: острый гингивит: причины, симптомы и меры профилактики). Выделяют катаральный, язвенный, гипертрофический гингивит (подробнее в статье: язвенно-некротический гингивит: симптомы и способы лечения). По тяжести – легкий, средний и тяжелый. Воспалительные изменения бывают локальными и генерализованными. Патологических карманов при гингивите нет. Карманы, обнаруживающиеся в некоторых случаях гингивита, – ложные. Их образует десна, гипертрофированная в результате болезни.
- Пародонтит. По сути, он является последствием невылеченного гингивита (подробнее в статье: как проводится лечение гингивита в домашних условиях?). Патологические изменения, выйдя за пределы тканей десны, повреждают околозубные связки и кость. Пародонтит бывает легкий, средний и тяжелый (подробнее в статье: лечение пародонтита средней степени тяжести). Процесс может быть острый, хронический, в стадии обострения, ремиссии или абсцесса. По распространенности – локализованный и генерализованный.
- Пародонтоз. При этом типе воспалительный компонент отсутствует, изменения носят дистрофический характер. Пародонтоз делят на легкий, средний и тяжелый. По течению – на хронический и ремиссию. Для пародонтоза характерно генерализованное поражение.
- Идиопатические заболевания. Группа включает синдромы, сопровождающиеся деструкцией пародонта. К ним относятся болезнь Папийона-Лефевра и хронические нарушения типа сахарного диабета.
- Пародонтомы. Эта часть классификации объединяет доброкачественные разрастания тканей пародонта. В группу входят эпулис, фиброматоз и др.
Какие заболевания лечит?
Диагностика десны
Пародонт подвержен большому количеству заболеваний, часто имеющих схожие симптомы, но представляющих собой патологии разной этиологии и патогенеза:
- Гингивит – воспаление десневых тканей.
- Пародонтит – воспаление в пародонте, сопровождающееся деструкцией его тканей.
- Пародонтоз – невоспалительная дистрофия пародонта, характеризующаяся рецессией десны и резорбцией альвеолярного отростка.
- Идиопатические (самостоятельные, независимые от других патологий) болезни пародонта – ювенильный пародонтит, пародонтолиз и пр.
- Пародонтомы – опухолевые образования в десне.
- Периостит – «флюс», воспаление надкостницы.
- Перикоронит – воспаление десны в месте прорезывания зуба.
Пародонтит средней степени имеет очень яркую клиническую картину, для которой характерны следующие симптомы:
- карманы пародонта достигают шести миллиметров, значительно увеличивается объем жидкости, выделяемой из пародонтальных карманов;
- кость челюсти разрушена до половины длины корня;
- подвижность зубов достигает первой или второй степени;
- десна увеличивается в своих размерах и разрастается, при этом может наблюдаться оголение корней зуба на одну треть;
- при отсутствии лечения и прогрессировании заболевания в десне появляются абсцессы;
- можно наблюдать начало формирования патологий зубов и челюсти (отклонения от нормального положения вправо или влево, появление щелей между зубами);
- пациент чувствует общее ухудшение состояния, которому сопутствует быстрая утомляемость, понижение иммунитета и прочее.
Лечение пародонтита
Пародонтит на ранней стадии развития лечится достаточно легко и просто, без применения оперативного вмешательства.
В домашних условия поздно начинать лечение пародонтита, если уже началось выпадение зубов. В таком запущенном состоянии обращение к стоматологу обязательно! Во-первых, нужно будет провести полное удаление проблемных зубов — есть большая вероятность того, что в деснах останутся осколки зубов.
Во-вторых, нужно будет провести лечение пародонтита по всей ротовой полости, чтобы избежать потери других зубов. В-третьих, после проведения санации рта нужно будет либо вставлять импланты https://www.viodent.by/services/implantation/, либо изготавливать протезы — это уже работа профессионалов.
Но если появились только первичные симптомы пародонтита, то можно некоторые меры предпринять и в домашних условиях:
- полоскать ротовую полость два-три раза в день отваром коры дуба — возьмите 1 столовую ложку сухого исходника и заварите ее в 300 мл кипятка;
- при болевом синдроме в области десен поможет отвар шалфея — на стакан воды положите 2 столовые ложки сухого шалфея и сварите на водяной бане в течении 20 минут;
- для уменьшения кровоточивости следует приготовить отвар чабреца и ромашки аптечной — им следует полоскать ротовую полость дважды в день.
Лечение пародонтита должно быть комплексным и поэтому нельзя ограничиваться полосканиями отварами лекарственных трав. Можно использовать и компрессы для десен:
- смочите салфетку в крепком солевом растворе и обложите десна на 10 минут;
- возьмите небольшой кусок марли/бинта, смочите его маслом чайного дерева и приложите к наиболее проблемным местам;
- небольшое количество меда, нанесенного на мягкие ткани вокруг зубов помогут быстрее зажить деснам.
Таким способом эффективно лечить локализованный пародонтит — тот, который является следствием постоянного травмирования десен. Но стоматолог должен удалить причину травмирования — например, провести замену протеза.
Но даже если воспалительное заболевание мягких тканей ротовой полости расширенное и охватывает все десны, вышеуказанные рекомендации дадут некоторый эффект — пренебрегать ими не стоит.
В домашних условиях лечение пародонтита должно проводиться с соблюдением некоторых правил:
обязательно посетите стоматолога и убедитесь, что пародонтит находится действительно на ранней стадии развития, когда терапевтические мероприятия эффективны; каждое утро и вечером тщательно чистите зубы, а в течение дня — полоскайте ротовую полость рекомендованными выше отварами лекарственных трав; пользуйтесь зубной нитью, но учтите, что при уже имеющемся пародонтите не нужно доводить ее до непосредственного соприкосновения с десной — этим можно спровоцировать кровотечение и ранение десен; при появлении налета на мягких тканях ротовой полости протирайте эти места тампоном, смоченным маслом чайного дерева; из пищи исключить слишком горячие и чрезмерно холодные блюда и напитка, твердые овощи и фрукты, соленые и кислые продукты — это поможет снизить уровень оказываемого внешнего раздражения на воспаленные мягкие ткани; обращайте внимание на слизистую ротовой полости — очень часто пародонтит сопровождается молочницей, что доставляет массу неприятных ощущений — боль при жевании, жжение в ротовой полости. Если же лечение пародонтита проводит врач, то он будет предпринимать следующие меры:
Если же лечение пародонтита проводит врач, то он будет предпринимать следующие меры:
- профессиональная очистка ротовой полости от налета и зубного камня;
- назначение антибактериальных средств (антибиотиков) в качестве санации ротовой полости;
- лечение сопутствующего кариеса, удаление сильно шатающихся зубов.
При наличии пародонтальных карманов проводится их дегранулизация — они просто вычищаются и пломбируются. Если карманы очень глубокие, то их обработка возможна только хирургическим путем.
Экзогенные причины появления пародонтита
- Налет на поверхности зуба или — как его еще называют — микробная бляшка. Самая распространенная причина появления пародонтита;
- травмы десны хронического характера, полученные механическим путем. Постоянный травматизм края может быть связан с патологическим строением челюсти, когда смыкание зубов не происходит на должном уровне, в результате чего плохо перерабатывается пища и большие, твердые ее кусочки наносят вред десне. Также травмировать десну можно зубными коронками, пломбами, протезами, если они выполнены
- некачественно, не подходят по размеру, а также имеют острые края. Патологическая стираемость зубов, делающая край зуба острым, также является причиной травматизма десны;
- кариес, в том случае, когда болезнь не была вылечена вовремя, остаточные кусочки пищи в зубах провоцируют появление болезнетворных бактерий и, как следствие, образование гингивита, а вскоре — пародонтита;
- неправильная форма зубов (клиновидный дефект, близкое их расположение и прочие патологии);
- перегрузка тканей пародонта, вызванная частичным отсутствием зубов.
Лечение пародонтоза
Старт лечения воспаленных десен – удаление зубных отложений с помощью профессиональной гигиены полости рта. Это целый комплекс мероприятий. При удалении налета для каждого зуба используется свой метод. Это, например, ультразвук, пескоструйный аппарат Air Flow, ручные способы. Для механической чистки междесневых карманов применяется кюретаж. Вначале скальпелем делается разрез на слизистой, камень удаляется кюретой, затем десна промывается антисептическим раствором и зашивается. После этого производится мягкий массаж десен и физиотерапия (электрофорез, дарсонвализация, акупунктура), эти процедуры укрепляют десны.
При внутренних причинах пародонтоза необходимо провести терапию имеющихся заболеваний: эндокринных, желудочно-кишечных или других. При дефиците витаминов и минералов производится их восполнение. Для местного питания и обезболивания используется центрум, гепарин, троксевазин, солкосерил, холисал, метрогил дента и другие лекарства для лечения десен.
Хирургическое лечение пародонтоза десен применяется на последних стадиях для восстановления атрофированной десны и костной ткани альвеолярного отростка. Производится остеопластика – замещение разрушенных участков кости синтетическими материалами. Операция идет примерно полчаса под местной анестезией. Под десну подшивают материалы для костной пластики, их приживление происходит в течение 2-3 месяцев, после чего начинается синтез новой костной ткани. В результате выращивается новый альвеолярный отросток, расшатанные зубы укрепляются.
Для лечения десен в стоматологии применяется также мембранная техника восстановления. Это происходит на втором этапе остеопластики. Это дорогостоящий, но самый эффективный метод регенерации с помощью стволовых клеток. Применяются также лоскутные операции, подсадка ткани с неба пациента (аутотрансплантация).
Если подвижность зубов очень сильная, применяют шинирование и съемное бюгельное протезирование. Шинирование из стекловолокна применяется наиболее часто, производится двумя способами. При первом стекловолоконная нить закладывается в канавку, высверленную на внутренней поверхности коронок, сверху закрепляется композитом. Такая конструкция наиболее надежна, может носиться долго. Второй способ стекловолоконного шинирования – поверхностное наложение шины на зубные ряды изнутри. Он применяется на короткое время.
Помимо стекловолоконного, есть вантовое шинирование. В канавку укладывается арамидная нить, изготовленная из прочного полимера, не взаимодействующего со слюной и пищей. Благодаря этим свойствам пациент во время ношения вантовой шины не чувствует никакого привкуса во рту. Шина плотно фиксирует зубы, устраняет щели между ними, равномерно распределяет нагрузку при жевании.
Съемное бюгельное протезирование наиболее часто применяется при пародонтозе, так как его основа оказывает минимальное воздействие на слизистую и мягкие ткани. В этом случае используется бюгельный протез с шиной и многозвеньевыми кламмерами. Таким образом восстанавливаются потерянные зубы и фиксируются натуральные, пораженные пародонтозом.
Важным компонентом лечения десен при пародонтозе является изменение питания. Пациенту нужно исключить мучное и сладкое, чай и кофе, так как эти продукты могут прилипать к деснам и способствовать образованию налета. Из напитков наиболее предпочтительны вода, натуральные соки и зеленый чай. Лучше есть больше свежих фруктов и овощей, орехов, – они показаны для массажа и укрепления десен. Также полезны молочные продукты из-за содержания кальция, они укрепляют костную ткань альвеол. Кроме того, желательно дополнить рацион витаминами А, D, К, В6 или продуктами, содержащими их.
Витамин А ускоряет регенерацию эпителия, содержится в шпинате, брокколи, говяжьей и свиной печени, тыкве, чернике, абрикосах. Витамин Е участвует в нормализации обмена веществ. Его можно получить из кукурузы, растительных масел и шиповника. Из-за нехватки витамина В6 образуются патологические зубо-десневые карманы. Он входит в состав гороха, дрожжей, зародышей пшеницы. Витамин К нормализует свертываемость крови, содержится в зеленых помидорах и цветной капусте.
Эффективное лечение десен включает в себя полный комплекс мероприятий по устранению причин и последствий заболевания, подбирается врачом-специалистом для каждого пациента индивидуально. Стоимость лечения воспаления десен зависит от применяемых способов. Более подробно с ценами можно ознакомиться в нашем прайсе. Результаты лечения десен с фото до и после вы можете посмотреть в разделе сайта «Примеры работ».
Народные методы лечения пародонтита
Способ первый. Берем шесть грамм брусничных листьев и заливаем стаканом горячей воды, кипятим в течении двадцати минут. Охлаждаем и процеживаем. Доводим объем до 200 мл., разбавляя кипяченой водой. Этим раствором осуществляем полоскание ротовой полости каждые 3-4 час.
Способ второй. Одну столовую ложку травы трехцветной фиалки заливаем стаканом кипятка. Кипятим в течении 15 минут, охлаждаем и процеживаем. Доводим раствор до 200 мл, добавляя кипяченую воду. Этим настоем поласкаем ротовую полость дважды в день.
Третий способ. Две чайные ложки цветов календулы завариваем двумя стаканами кипятка и поласкаем ротовую полость чуть подостывшим настоем.
Способ четвертый. Неплохой эффект оказывает применение смесей из облепихового и пихтового масла, либо пихтового масла и рыбьего жира. Ингредиенты берем в равных пропорциях. Смешиваем, капаем несколько капель полученной смеси на марлевый тампон и некоторое время массируем тампоном десны. Процедуру проводим два – три раза в день.
Пятый способ. Завариваем две столовые ложки травы зверобоя в 500 мл. воды. Кипятим в течение пяти минут, даем остыть и поласкаем настоем ротовую полость дважды в день.
Шестой способ. Берем 10 гр. измельченного корня окопника и заливаем стаканом воды. Кипятим в течение 10 минут и процеживаем. Этим отваром поласкаем ротовую полость после каждого приема пищи.
Способ седьмой. Возьмите шесть столовых ложек измельченного репешка и залейте одним литром воды. Кипятим на слабом огне в течение 5 минут затем накрываем крышкой. В течение 4 часов настаиваем отвар в теплом месте и процеживаем. Отваром поласкаем ротовую полость. Очень эффективно снимает болезненные ощущения в деснах и укрепляет их.
Способ восьмой. На протяжении недели поласкайте ротовую полость хорошо настоянным чайным грибом.
https://youtube.com/watch?v=SgIjH6fNWN4