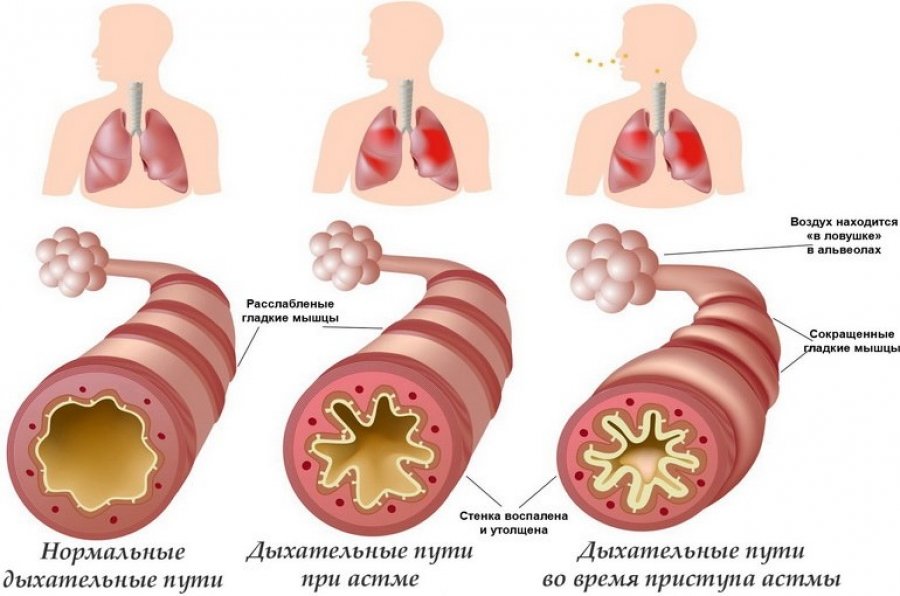
Респираторный дистресс-синдром
Содержание:
Патогенез
Синдром начинается с повышения проницаемости легочных капилляров для белков, далее снижается градиент онкотического давления между плазмой и интерстициальной тканью, жидкость начинает поступать из плазмы крови в интерстициальную ткань. В этих условиях даже самое незначительное увеличение гидростатического давления в легочных капиллярах (вследствие инфузионной терапии и нарушения функции сердца) приводит к резкому усилению альвеолярного и интерстициального отек легких . В связи со значительной ролью повышения гидростатического давления изменения более выражены в нижележащих отделах легких. Происходит, с одной стороны, накопление в ткани легких жидкости, с другой — снижение объема альвеол.
Из-за повреждения альвеолоцитов II типа снижается продукция сурфактанта, изменяется его состав. Как следствие, транспульмональное давление, поддерживающее альвеолы в открытом состоянии, становится меньше их эластической тяги, развиваются ателектазы . Падает податливость легких.
В непораженных участках легких вентиляция и газообмен происходят относительно нормально. Поскольку вентиляторная и газообменная функции ложатся целиком на них, можно образно сказать, что функцию внешнего дыхания во взрослом организме обеспечивает пара детских легких.
Из-за снижения податливости легких дыхательные мускулатура на вдохе развивает большие усилие, в результате чего резко возрастает работа дыхания и развивается усталость дыхательных мышц. Гипоксемия и возбуждение механорецепторов обуславливают тахипноэ. Все это приводит к дальнейшему снижению дыхательного объема и ухудшению газообмена.
Из-за сужения бронхов, вызванного отеком и бронхоспазмом, уменьшается числа бронхов, по которым движется воздух, повышается сопротивление дыхательных путей. Легочное сосудистое сопротивление и давление в легочной артерии увеличиваются: сначала под влиянием нейрогуморальных факторов, позже — вследствие обструкции, окклюзии и перестройки легочных сосудов.
Газообмен харастеризуется снижением VA/Q , значительным внутрилегочным сбросом крови справа налево и увеличением мертвого пространства. Внутрилегочный сброс крови обусловлен ателектазами и ослаблением гипоксической вазоконстрикции, а объем мертвого пространства увеличивается из-за обструкции и окклюзии легочных капилляров.
Причины
Название болезни указывает на патологию у взрослых потому, что что она отличается от дистресс-синдрома новорожденных одним принципиальным моментом. Заболевание у появившихся на свет детей обусловлено врожденной нехваткой сурфактанта – вещества, которое, покрывая изнутри альвеолы, держит их в тонусе, не давая спадаться, тем самым поддерживает воздушность легких. У взрослых же нехватка сурфактанта развивается вторично. Таким образом причинно-следственные связи этого заболевания у детей и взрослых – противоположные.
Чаще всего дистресс-синдром взрослых наступает при таких заболеваниях и состояниях дыхательной системы, как:
- воспаление легких самого разного происхождения – чаще всего это бактериальные, вирусные и грибковые пневмонии;
- состояние длительного сдавливания грудной клетки (например, случившегося из-за обвалов домов при землетрясении);
- выраженные травмы грудной клетки, при которых костные отломки ранят легочную ткань;
- попадание (аспирация) в легкие рвотных масс или воды (в случае утопления);
- эмболия (закупорка) ветвей легочной артерии тромбом, пузырьками воздуха, жировыми частицами, конгломератами паразитов и их яиц, скоплениями опухолевых клеток, а у новорожденных – амниотической жидкостью (жидкой средой, окружающей плод в время внутриутробного развития);
- вдыхание ядовитых веществ – в первую очередь, деструктивным действием на легочную ткань обладают закись азота, хлор, аммиак, фосген. Длительное вдыхание чистого кислорода может иметь такой же эффект;
- длительное пребывание в условиях высокогорья с разжиженным воздухом.
Дистресс-синдром также могут вызвать заболевания и состояния, которые напрямую не затрагивают легкие – это:
- анафилактический (аллергический) шок;
- септический шок, возникающий по причине тотального отравления организма, при котором яды могут попасть в него разными путями – через органы дыхания, пищеварительный тракт и так далее;
- ДВС-синдром, или синдром диссеминированного (распространенного) внутрисосудистого свертывания крови – состояние, при котором во многих участках кровеносного русла образуются мелкие тромбы;
- чрезмерная нагрузка венозной системы жидкостью (отмечается при интенсивном внутривенном капельном введении инфузионных растворов);
- интенсивное переливание крови, при котором в сосудах легких развивается множественное тромбообразование;
- тяжелые нарушения химически процессов в организме (например, уремия, при которой нарушается выведение с мочой токсических веществ, и они попадают в ток крови);
- острый панкреонекроз (омертвение поджелудочной железы) с выделением большого количества ферментов, из-за чего возникает разрушение тканей – в частности, легочной ткани;
- аутоиммунные заболевания – патологии, при которых организм начинает вырабатывать антитела против собственных же тканей. В первую очередь это синдром Гудпасчера (образование антител к клеткам почек и легких) и системная красная волчанка (поражение соединительной ткани и сосудов во многих органах – в данном случае в легких);
- длительное подключение к аппарату искусственного кровообращения.
Клиническое обследование
Для диагностики ОРДС врач будет искать ряд клинических признаков, которые имеют острое начало. Врач проверит вашу общую внешность, внимательно выслушает вашу грудь и проверит насыщение кислородом с помощью кислородного зонда на пальце.
Некоторые признаки ОРДС, которые врач будет искать, включают:
- цианоз (синеватая окраска, локализирующаяся на языке, губах);
- тахипноэ (учащенное, поверхностное дыхание);
- тахикардия сердца (учащение пульса);
- усиление гипоксемии (низкие концентрации кислорода в крови);
- периферическая вазодилатация (открытие кровеносных сосудов на периферии вашего тела);
- хрипы в груди: врач прослушает вашу грудную клетку с помощью стетоскопа, чтобы услышать хрипящие, скрипучие или потрескивающие звуки, которые указывают, что ваше воздушное пространство не работает должным образом.
Как диагностируется ОРДС?
Если у вас есть подозрения на наличие ОРДС, врач проведет ряд различных анализов. Общий анализ крови, функции почек, функции печени (печеночная проба, LFT), анализ свертываемости крови и посев крови — все это необходимо. Эти исследования могут помочь определить, есть ли у вас предрасполагающая инфекция, вероятные ошибки и дать врачу представление о том, насколько хорошо функционируют другие ваши органы.
Рентгенография грудной клетки является чрезвычайно важным инструментом в диагностике и мониторинге прогрессирования заболевания. При исследовании врач может визуализировать накопление жидкости в легких.
Вы также будете регулярно измерять концентрацию кислорода в крови, а также можете провести другие более специализированные исследования, такие как введение специальных катетеров (тонких трубок) для измерения определенного артериального давления. Это исключает другие причины накопления жидкости в легких, такие как застойная сердечная недостаточность.
Симптомы
В клинической картине респираторного дистресс-синдрома взрослых медики выделяют четыре периода. Первый является скрытым (когда происходит влияние фактора-причины). Длится период сутки после контакта организма с причинным фактором. Происходит патофизиологические и патогенетические изменения. Но никакие симптомы не проявляются, изменений на рентгенограмме также нет. Но в этом периоде у больного можно обнаружить тахипноэ, когда он делает более 20 дыханий за минуту.
Второй период называется периодом начальных изменений. Он фиксируется в 1-2 сутки от начала действия этиологического фактора. Начинают выявляться симптомы, прежде всего, это тахикардия и выраженая одышка. Аускультативные методы определяют жесткое везикулярное дыхание и рассеянные сухие хрипы. Рентген обнаруживают усиление сосудистого рисунка, особенно в периферических отделах. Такие изменения говорят, что начинается интерстициальный отек легких. Исследование газового состава крови не показывает отклонений, или может быть выявлено незначительное снижение РаО2.
Третий период называется развернутым или периодом выраженных клинических проявлений. Симптомы выражены ярко, говорят об острой дыхательной недостаточности. У человека наблюдают выраженную одышку. В акте дыхания принимает участие вспомогательная мускулатура. Наблюдается раздуванием крыльев носа, втягивание межреберных промежутков. Также хорошо выражен диффузный цианоз. При аускультации сердца обнаруживают глухость сердечных тонов и тахикардию, существенно падает артериальное давление (АД).
В этой фазе перкуссионные методы исследования выявляют притупленный перкуторный звук, в основном в задненижних отделах, аускультативно обнаруживается жесткое дыхание, иногда и сухие хрипы. Если обнаружены влажные хрипы и крепитация, это говорит о появлении жидкости в альвеолах, что называется в медицине альвеолярным отеком легких, который может быть как незначительно, так и сильно выраженным. Рентгенография легких показывает выраженный интерстициальный отек легких, а также двусторонние инфильтративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени. В этом периоде сильно снижается РаО2 — 50 мм рт.ст., даже если проводится ингаляция О2.
Четвертый период называется терминальным. В нем сильно прогрессирует дыхательная недостаточность, развивается выраженная артериальная гипоксемия и гиперкапния, метаболический ацидоз. Формируется острое легочное сердце по причине нарастающей легочной гипертензии. IV период респираторного дистресс-синдрома взрослых характеризуется такой симптоматикой:
- профузная потливость
- выраженная одышка и цианоз
- резкое падение артериального давления вплоть до коллапса
- глухость сердечных тонов тахикардия, часто также различные аритмии
- влажные хрипы в большом количестве (разного калибра) в легких, обильная крепитация
- кашель с пенистой мокротой розового оттенка
В этой стадии развиваются признаки усиливающейся легочной гипертензии и синдрома острого легочного сердца. На легочной артерии фиксируют расщепление и акцент II тона. Среди ЭКГ признаков стоит отметить выраженное отклонение электрической оси сердца вправо, высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2. Рентгенограмма обнаруживает признаки повышения давления в легочной артерии, выбухание ее конуса.
Для четвертой стадии синдрома типично развитие полиорганной недостаточности. Нарушается функционирование почек, потому проявляются:
- протеинурия
- олигоанурия
- микрогематурия
- цилиндрурия
- повышением содержания в крови мочевины
- повышением содержания в крови креатинина
Функция печени также нарушается, потому появляется легкая желтушность, сильно повышается количество в крови фруктозо-1-фосфаталь-долазы, аланиновой аминотрансферазы и лактатдегидрогеназы. Нарушается функция головного мозга: больной становится заторможенным, наблюдаются головокружения, головные боли, могут быть симптомы нарушения мозгового кровообращения. При исследовании газового состава крови фиксируют гиперкапнию и глубокую артериальную гипоксемию. Проводят исследование кислотно-щелочного равновесия, которое выявляет метаболический ацидоз.
История и физика
Клинический спектр COVID-19 варьируется от бессимптомных или малосимптомных форм до клинических состояний, характеризующихся дыхательной недостаточностью, требующей искусственной вентиляции легких и поддержки в отделении интенсивной терапии, до полиорганных и системных проявлений в виде сепсиса, септического шока и синдромов полиорганной дисфункции (MODS).
В одном из первых сообщений о заболевании ученый Huang показал, что пациенты страдали лихорадкой, недомоганием, сухим кашлем и одышкой. Компьютерная томография (КТ) грудной клетки показала пневмонию с отклонениями от нормы во всех случаях. Около трети из них (13, 32%) требовали помощи в отделении интенсивной терапии. В итоге было зафиксировано 6 (15%) смертельных случаев.
Тематические исследования ещё одного ученого Li, опубликованные в Медицинском журнале Новой Англии (NEJM) в январе 2020 г., охватили первые 425 случаев, зарегистрированных в Ухане. Данные показывают, что средний возраст пациентов составлял 59 лет с диапазоном от 15 до 89 лет. Таким образом, они не сообщали о клинических случаях у детей младше 15 лет. Существенных гендерных различий не было – 56% составили мужчины. В последующих отчетах отмечается меньшая распространенность женского пола.
Клинические и эпидемиологические данные Китайского центра контроля заболеваний и данные о 72 314 историях болезни (подтвержденных, предполагаемых, диагностированных и бессимптомных случаев) были опубликованы в Журнале Американской медицинской ассоциации (JAMA), что стало первой важной иллюстрацией эпидемиологической кривой Китая. Во время вспышки было 62% подтвержденных случаев, в том числе 1% случаев, которые были бессимптомными, но были лабораторно-положительными (тест на вирусную нуклеиновую кислоту). . Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%
Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было
Кроме того, общая летальность (по подтвержденным случаям) составила 2,3%. Следует отметить, что погибли в основном пациенты пожилого возраста, особенно в возрасте ≥ 80 лет (около 15%) и от 70 до 79 лет (8,0%). Приблизительно половина (49,0%) погибших пациентов страдали от ранее существовавших сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, диабет, хронические респираторные заболевания и онкологические заболевания. 1% пациентов были в возрасте 9 лет и младше, но смертельных случаев в этой группе не было.
Авторы отчета китайского CDC разделили клинические проявления заболевания по степени тяжести:
- Легкое заболевание: не пневмония и легкая пневмония – 81% случаев.
- Тяжелое заболевание: одышка, частота дыхания ≥ 30 / мин, сатурация крови кислородом (SpO2) ≤ 93%, соотношение PaO2 / FiO2 или P / F <300 и / или инфильтраты легких> 50% в течение 24-48 часов – 14% случаев.
- Критическое заболевание: дыхательная недостаточность, септический шок и / или полиорганная дисфункция (MOD) или недостаточность (MOF) – 5% случаев.
Согласно последующим отчетам, у 70% пациентов заболевание протекает бессимптомно или с очень легкими симптомами, в то время как у оставшихся 30% наблюдается респираторный синдром с высокой температурой, кашлем до достижения тяжелой дыхательной недостаточности.
Таким образом, данные, полученные из отчетов и директив органов здравоохранения, позволяют разделить клинические проявления болезни в зависимости от степени тяжести клинических картин. COVID-19 может проявляться в легкой, средней или тяжелой форме. Среди тяжелых клинических проявлений – тяжелая пневмония, ОРДС, а также внелегочные проявления и системные осложнения, такие как сепсис и септический шок.
Клиническое течение болезни, по-видимому, предсказывает благоприятную тенденцию у большинства пациентов. В некотором количестве случаев, процентную составляющую которых еще предстоит определить, примерно через неделю происходит внезапное ухудшение клинических состояний с быстро ухудшающейся дыхательной недостаточностью и MOD / MOF. В качестве ориентира можно использовать критерии степени тяжести дыхательной недостаточности и диагностические критерии сепсиса и септического шока.
Развитие болезни
В интерстиции легких (рыхлой волокнистой ткани) начинают в большом количестве накапливаться лейкоциты, которые находятся в активированном состоянии, и тромбоциты. Они выделяют множество биологически активных веществ – в первую очередь это:
- протеиназы (вещества, расщепляющие белки на аминокислоты);
- жировые высокоактивные вещества лейкотриены и простагландины;
- радикалы (активные фрагменты) биологических кислот.
Все эти соединения обладают рядом свойств, которые в общем можно охарактеризовать как деструктивные (разрушающие). Они:
- повреждают клетки, которые выстилают альвеолы легких;
- нарушают структуру клеток, покрывающих сосуды изнутри;
- искажают реактивность сосудов (способность реагировать на различные внешние условия);
- влияют на тонус мышечных элементов в бронхах;
- стимулируют развитие фиброза – образование в альвеолах соединительной ткани, которая в норме тут лишняя.
Быстрее всего на такие разрушающие действия реагируют сосуды легких:
- увеличивается проницаемость их стенки для различных веществ, которые в норме не могут проникнуть ни в сосуд, ни из сосуда;
- легочные капилляры спазмируются;
- в легочных капиллярах повышается давление крови.
Из-за совокупности таких условий плазма крови и ее элементы (в первую очередь, эритроциты) проникают в альвеолы и рыхлую соединительную ткань легких. Из-за этого развивается отек легких, а затем ателектаз (спадание легочной паренхимы с потерей ее воздушности). Также наблюдается уменьшение активности сурфактанта (вещества, которое выстилает альвеолы и позволяет им находиться в тонусе, не спадаясь) – это усугубляет ателектаз (спадание) легочной ткани.
Все эти процессы на уровне клеток и тканей приводят к нарушению следующих физиологических процессов в легких:
- проветривание альвеол уменьшается;
- нарушаются проникновение кислорода из ткани легких в кровь и выход углекислого газа из крови в ткань легких.
Виды
Стрессовые нагрузки могут действовать на человека с различной длительностью.
В зависимости от этого фактора выделяются две формы дистресса:
| Наименование | Характеристики |
| Острый | Это внезапное событие, которое было совершенно неожиданно для человека. Стремительность привела к развитию шокового состояния. Чаще всего это крупные происшествия, которые стали угрозой для жизни самого индивида или близких. Например, катастрофа, несчастный случай, тяжелая болезнь. При остром виде дистресса может наблюдаться неадекватная реакция со стороны человека. Он может начать совершать непонятные поступки, начать употреблять наркотики или спиртные напитки. Острый вид патологии часто отражается на состоянии здоровья. Например, у человека развивается гипертонический криз, инфаркт или инсульт. |
| Хронический | Такой вид характеризуется кардинальным изменением поведения человека из-за воздействия на него длительных стрессовых ситуаций. Это могут быть конфликты в семье или на работе, тяжелое заболевание. |
Дистресс не только сам влияет на ухудшение состояния здоровья, но и развивается активнее, если у человека есть хронические заболевания. Быстрее всего в стадию дистресса впадают люди с гормональными нарушениями, сердечно-сосудистыми и гинекологическими проблемами.
Патофизиологические изменения
состоят в набухании и отеке альвеолокапиллярной мембраны, образовании в ней межклеточных щелей, развитии интерстициального отека, образовании неподатливых «жестких» легких. Характерны альвеолярный отек и макроателектазы, разрывы альвеол, ведущие к геморрагическому отеку. Снижается активность сурфактанта, прогрессирует коллапс альвеол, в месте терминальной бронхиолы происходит утечка белков и жидкости. Вдыхаемый воздух распределяется неравномерно, происходит шунтирование крови справа налево и увеличивается объем мертвого пространства. Растяжимость легких уменьшается. Таким образом, количество функционирующих респираторных единиц сокращается, что ведет к возрастанию альвеолоартериального градиента по кислороду (А-а)РО2, гипоксии и респираторному ацидозу.
Общие сведения
Острый респираторный дистресс-синдром у взрослых (син. некардиогенный отек легких) представляет собой остро возникающее проявление дыхательной недостаточности, обусловленное диффузным воспалением паренхимы легких, которое развивается в виде неспецифической реакции на повреждающие агрессивные факторы различного генеза, приводящие к развитию некардиогенного отека легких с проявлением острой дыхательной недостаточности. Встречается острый респираторный дистресс-синдром (ОРДС) как у взрослых, так и у детей. Распространенность ОРДС колеблется в пределах 57-62 случая/100 тыс. населения/год, а показатели летальности зависят от этиологического фактора, тяжести течения/полиорганной недостаточности и могут варьировать от 16 до 82%.
В основе ОРДС взрослых, несмотря на его полиэтиологичность лежат патологические процессы, приводящие к повреждениям/изменению структур легочной ткани (альверно-капилярной мембраны), вызывающие нарушение проходимости мелких дыхательных путей и соответственно, несостоятельность транспортировки кислорода в легкие. Является частым осложнением различных заболеваний, отравлений, травм; наиболее часто ОРДС развивается при синдроме полиорганной недостаточности/системного воспалительного ответа. Быстро нарастающее снижение оксигенации/вентиляции организма вызывает развитие критических для жизни состояний, обусловленных кислородной недостаточностью головного мозга/сердца. Несмотря на существующую тенденцию к снижению показателей летальности, ОРДС остается важнейшей проблемой интенсивной терапии и современной пульмонологии. Респираторный дистресс синдром взрослых относится к критическим состояниям, требующим экстренной оценки состояния пациента и оказания неотложной помощи.
Респираторный дистресс синдром у детей (син. болезнь гиалиновых мембран, синдром дыхательных расстройств). Развивается у детей в первые дни жизни, то есть это патология новорожденных детей, обусловленная первичным нарушением образования (дефицитом) сурфактанта и функциональной/структурной незрелостью легких. Это способствует снижению эластичности ткани легкого, спаданию альвеол и развитию диффузных ателектазов, что проявляется резко выраженной дыхательной недостаточностью у ребенка уже в первые часы после рождения. Без немедленного лечения неизбежно развивается полиорганная недостаточность, приводящая к смерти ребенка.
Сурфактант представляет собой смесь поверхностно-активных веществ, покрывающих изнутри лёгочные альвеолы, основной функцией которых является недопущение спадения стенок альвеол за счет снижения поверхностного натяжения. В период внутриутробного развития плода синтез альвеолоцитами II типа сурфактанта начинается с 25-26 недели, но наиболее интенсивный процесс происходит начиная с 33-34 недели и на 35-36-й неделе гестации к моменту родов полностью завершается, что и способствует первичному расправлению легких. То есть, количество сурфактанта в легких обратно коррелирует с гестационным возрастом новорожденного. Созревание системы сурфактанта происходит под влиянием различных гормонов (кортизол, адреналин/норадреналин, гормоны щитовидной железы, эстрогены, катехоламины).
Синдром дыхательных расстройств у новорожденных — это самостоятельная нозологическая форма (МКБ-10: Р22.0). Иногда встречается термин этого заболевания «болезнь гиалиновых мембран» возникший по причине отложения гиалиноподобного вещества на внутренней поверхности альвеол/респираторных бронхиол. Частота возникновения возрастает по мере уменьшения гестационного возраста/массы тела ребенка при рождении.
Респираторный дистресс синдром новорожденных (РДС) относится к наиболее часто встречаемым/тяжелым заболеваниям недоношенных детей. На него приходится порядка 27% среди всех умерших детей, а у новорожденных детей, которые родились на 26-28 неделях гестации, этот показатель достигает 75%. Его встречаемость варьирует от 80 % у детей, рожденных на сроке гестации до 27 недель и 5-10% у рожденных на сроке гестации 35-36 недель. У доношенных детей синдром дыхательных расстройств возникает в 2-2,6% случаев и обусловлен преимущественно асфиксией в родах и морфофункциональной незрелостью ткани легких.
Патологические изменения.
Патологические изменения в легких, выявляемые при РДСВ, оказываются сходными вне зависимости от конкретного этиологического
фактора, что доказывает справедливость известного положения о том, что легкие
«отвечают» на самые различные повреждающие воздействия достаточно ограниченным,
стереотипным набором патологических изменений. Как правило, легкие отечны,
безвоздушны, с участками геморрагии, ателектазов и уплотнений. При световой
микроскопии выявляют отек и клеточную инфильтрацию межальвеолярных перегородок и
интерстициального пространства, окружающего воздухоносные пути, а также
гиалиновые мембраны во многих участках легких, стаз эритроцитов, тромбоцитарные
и гранулоцитарные агрегаты в очагах альвеолярных и интерстициальных геморрагии.
Нередко при этом отмечают гиперплазию и дисплазию гранулярных пневмонитов.
Если длительность течения РДСВ составляет более 10 сут, то в дополнение к
вышеприведенным морфологическим «находкам» обнаруживают фиброз легочной ткани. В
случаях выздоровления или смерти в последующем от какой-либо другой причины в
легких выявляют выраженный интерстициальный фиброз и эмфизематозные изменения.
Впрочем, при адекватном лечении значительная часть больных полностью
выздоравливает и при последующем проспективном наблюдении у них не отмечают
каких-либо нарушений со стороны дыхательной системы.
Лечение
Специфическое лечение ОРДС отсутствует, и основная терапия направлена на лечение основного заболевания/стрессового фактора, вызвавшего ОРДС и на поддержание жизнедеятельности пациента. С этой целью проводится активная респираторная поддержка и фармакологическая терапия по показаниям.
Для купирования гипоксии проводится неинвазивная кислородотерапия через маску/носовой катетер. При недостаточной эффективности оксигенации/при тяжелых состояниях пациента, вызванных дыхательной недостаточностью/неспособностью пациента самостоятельно контролировать дыхание показана ИВЛ на фоне активной кинетотерапии (смена положения тела на живот/бок).
Назначение фармакологических препаратов определяется развивающейся клинической картиной и симптомами. Так, при сепсисе или инфекционных заболеваниях, вызвавших ОРДС показано назначение антибактериальных средств в зависимости от возбудителя и его чувствительности (Цефазолин, Ампициллин, Имипенем, Клиндамицин, Оксациллин и др.). Рекомендуется назначение респираторных фторхинолонов (Гатифлоксацин, Левофлоксацин).
На фоне респираторной поддержки, независимо от тяжести ОРДС, требуется инотропная поддержка гемодинамики. С этой целью назначаются Допамин, Дофамин. При отсутствии эффекта параллельно назначается титрование адреналина (норадреналина).
При появлении в системе гемостаза гиперкоагуляционных сдвигов необходимо назначать антикоагулянты (Гепарин, свежезамороженная плазма). Показано введение интратрахеально искусственного сурфактанта: Куросурф. Для стимуляции процессов образования/секреции сурфактанта пневмоцитами могут назначаться ингаляционные глюкокортикоиды (Беклометазон, Флутиказон, Будесонид, Мометазон), Бронхолитики (Аминофиллин), β2-адреномиметики пролонгированного действия (Салметерол, Онбрез, Формотерол). В фибропролиферативной стадии показан Метилпреднизолон в небольших дозах (2-3 мк/кг массы тела).
С целью седатации рекомендуется внутривенное введение таких препаратов как Мидазолам, Реланиум, Пропофол; при необходимости могут назначается мышечные релаксанты: Ардуан, Аперомид.
Доктора
специализация: Пульмонолог / Кардиолог / Рентгенолог / Неонатолог / Педиатр
Пупыдова Светлана Анатольевна
1 отзывЗаписаться
Подобрать врача и записаться на прием
Лекарства
Куросурф
Мидазолам
Допамин
Дофамин
Цефазолин
Ампициллин
Ардуан
Аминофиллин
- Антибактериальные средства (Цефазолин, Ампициллин, Имипенем, Клиндамицин, Оксациллин, Гатифлоксацин, Левофлоксацин).
- Седативные средства (Мидазолам, Реланиум, Пропофол).
- Мышечные релаксанты (Ардуан, Аперомид).
- Препараты сурфактанта (Куросурф, Экзосурф, Порактант альфа, Бовактант, Берактант, Сурфактант БЛ).
β2-адреномиметики пролонгированного действия (Салметерол, Онбрез, Формотерол). - Ингаляционные глюкокортикоиды (Беклометазон, Флутиказон, Будесонид, Мометазон).
- Кардиотонические средства (Допамин, Дофамин).
- Бронхолитики (Аминофиллин).
Проведение оперативного вмешательства при ряде заболеваний, вызвавших ОРДС (травмы, хирургическая санация очага инфекции, переломы позвоночника/костей таза, черепно-мозговая травма и др.).
Как лечится острый респираторный дистресс-синдром?
ОРДС является серьезным и опасным для жизни состоянием, которое требует лечения в отделении интенсивной терапии, где имеется соответствующая респираторная и кровеносная поддержка. Лечение будет сосредоточено на:
- Выявление и лечение первопричины. Если подозреваемой (гной образующие бактерии или их токсины в крови и тканях), следует начинать антибиотикотерапию с применением антибиотиков широкого спектра действия. Другие состояния, такие как травма, будут лечиться надлежащим образом.
- Предотвращение осложнений лечения. Осторожные методы искусственной вентиляции легких должны предотвратить развитие пневмонии и других травм легких, индуцированных этой болезнью.
- Поддерживающий уход. Большинству пациентов требуется кислород и вентиляция, чтобы достаточное количество кислорода могло попасть в легкие и сохранить дыхательные пути открытыми. Поддержка кровообращения включает в себя тщательное управление жидкостью (сокращение потребления жидкости для удаления избытка жидкости из легких), переливание крови и приём медикаментов, помогающих расширить сосуды и улучшить прокачку тепла. Все это помогает сердцу поддерживать адекватную работу. Пищевая поддержка необходима больным с тяжелым случаем заболевания, вам также может потребоваться питание через гастростому (вставная трубка для кормления). Диализ может потребоваться при почечной недостаточности.
- Прочие методы терапии. При лечении ОРДС был испытан ряд других средств, включая закись азота (которая расширяет сосуды в легких), поверхностно-активное вещество (жидкость, удерживающая дыхательные пути открытыми) и терапию стероидами. Но большинство из них не смогли показать хорошие результаты в плане выживаемости больных пациентов. Однако, стероиды могут использоваться на более поздних стадиях заболевания для ускорения выздоровления путем уменьшения воспаления.
Заключение
Лечение больных с токсическим отеком легких – довольно сложная задача для врача. Это связано с многообразием патогенетических механизмов, нередко поздней диагностикой и отсутствием эффективных терапевтических методов. Поэтому прогноз при данной патологии остается неблагоприятным и, несмотря на проводимую терапию, летальность достигает 40-60 %. В настоящее время продолжается разработка новых методов лечения и новых технологий респираторной поддержки.
При быстро наступившем эффекте от лечения остаточные нарушения легочной функции и трудоспособности выражены слабо или вообще отсутствуют. У большинства выживших функциональные признаки фиброза исчезают в течение нескольких месяцев.
Наглядно о РДСВ: