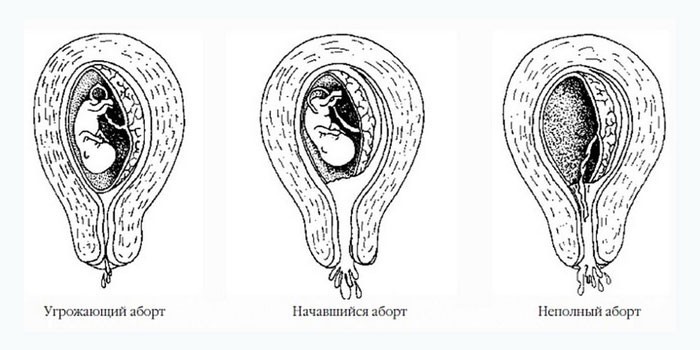
Невынашивание беременности: симптомы выкидыша и его профилактика
Содержание:
Причины и лечение привычного невынашивания беременности
Привычное невынашивание — это выкидыши, которые происходят у женщины 2 и более раз подряд. И, к сожалению, данная проблема распространена не меньше, чем бесплодие.
Многие женщины так и остаются бездетными из-за безграмотных врачей, которые не могут обнаружить причины привычного невынашивания, тогда как есть стандарт обследования для обоих супругов, столкнувшихся с данной проблемой. В этой статье мы кратко рассмотрим причины повторяющегося выкидыша и алгоритм медицинского обследования.
Почему же не получается выносить ребенка?
1. Невынашивание беременности возможно из-за хромосомных аномалий эмбриона. И тем чаще они случаются, чем больше возраст будущей матери. У женщин старше 35 лет риск хромосомных патологий плода возрастает в разы год от года. Иногда хромосомные аномалии у эмбриона возникают «по вине» особенностей кариотипа одного из супругов. В этом случае помощь может оказать генетик.
2. Действие тератогенов. Тератогенным действием обладают алкогольные напитки, наркотические средства, а также некоторые лекарственные средства. Если какие-либо из этих веществ принимаются, к примеру, в срок 2-4 недели беременности — это почти наверняка означает порок сердца у эмбриона. Но чаще беременность просто прерывается.
3. Аутоиммунные факторы. Примерно у каждой 7-ой женщины, пережившей выкидыш(и) обнаруживают при обследовании антифосфолипидные антитела. При антифосфолипидном синдроме в кровеносных сосудах матери, сообщающихся с плацентой, образуются тромбы, в результате чего ребенку может быть перекрыт доступ кислорода и питания. По причине АФС выкидыши, чаще всего, происходят после 10 недели гестации. Лечение привычного невынашивания беременности при АФС обычно проводится уже после зачатия. Женщине могут быть назначены для длительного приема гепарин и аспирин, которые имеют свойство «разжижать» кровь и препятствуют образованию тромбов в сосудах.
4. Пороки развития матки. К примеру, полное удвоение матки, двурогая матка и пр. Эти патологии врожденные. На каком-то этапе формирования эмбриона на него было оказано тератогенное (скорее всего) воздействие, из-за чего и возникла данная патология. Женщинам с пороками детородной системы не только проблематично, а то и невозможно зачать и выносить ребенка, но и непросто в повседневной жизни, поскольку пороки развития могут давать о себе знать болевыми ощущениями, кровотечениями.
5. Инфекции. Цитомегаловирус, краснуха, герпес — это вирусы, чаще всего приводящие к выкидышам. Из бактериальных инфекций можно выделить половые инфекции, протекающие в скрытой форме, это уреаплазма, микоплазма, хламидиоз. Каждая женщина еще до попыток зачать ребенка должна обследоваться на эти инфекции. Не помешает пройти обследование на них и будущему отцу.
6. Эндокринные причины. Различные патологии щитовидной железы, к примеру, гипотериоз, могут приводить к невынашиванию беременности. Нередко причиной выкидышей является прогестероновая недостаточность. Но с этой патологией можно справиться — главное вовремя начать принимать во время беременности препараты прогестерона.
7. Патология шейки матки. А именно — истмико-цервикальная недостаточность. При ней шейка матки примерно в середине беременности начинает размягчаться и укорачиваться, как это бывает перед родами. Диагностируется данная патология при ультразвуковом исследовании. Лечение может быть хирургическим — накладывание швов на шейку матки, или нехирургическим — ношение на шейке матки акушерского пессария.
В том привычное невынашивание беременности, что это такое и каковы его причины — разобрались. Осталось перечислить обязательные анализы и обследования.
1. Мазки и кровь на ИППП (инфекции, передающиеся половым путем).
2. Гормоны крови (некоторые сдаются в определенные дни цикла) — направления дает гинеколог и эндокринолог.
3. УЗИ малого таза в первую и вторую фазу менструального цикла.
4. Анализ на кариотип (направляет генетик) — сдается обоими супругами.
5. Анализ на антитела к хорионическому гонадотропину.
6. Гемостазиограмма, волчаночный антикоагулянт, антитела к кардиолипину.
7. Анализ на групповую совместимость.
Этиология и патогенез
Одной из основных причин Невынашивания беременности являются нейроэндокринные расстройства: нарушение функции яичников и надпочечников, заболевания щитовидной и поджелудочной желез. При гипофункции яичников и надпочечников снижается интенсивность синтеза половых гормонов. Нарушения функции щитовидной железы нередко сочетаются с дисфункцией яичников и коркового вещества надпочечников. Нередко причиной Невынашивания беременности является сахарный диабет (см. Диабет сахарный). При эндокринных нарушениях не происходит перестройки желез внутренней секреции, обеспечивающей нормальные условия для развития плода, что нередко сочетается с нарушениями функции нервной системы. Возникающие в связи с этим сдвиги в системе ацетилхолин — ацетилхолинэстераза (преобладание ацетилхолинового индекса) ведут к усилению сократительной активности матки. Неврозы нередко приводят к нарушению регуляции процессов беременности.
Невынашивание беременности нередко наблюдается при генитальном инфантилизме (см.), анатомической особенностью к-рого является недоразвитая (детская) матка; кроме того, при инфантилизме отмечается выраженная гипофункция яичников. Недоразвитая матка отличается повышенной возбудимостью. Гибели и изгнанию плодного яйца из матки способствуют дефицит половых гормонов, недостаточность подготовки эндометрия, а также повышенная возбудимость матки.
Причиной Н. б. являются также последствия искусственного аборта, особенно прерывание первой беременности, вызывающие нарушения в эндокринной и нервной системах, воспалительные заболевания эндометрия и придатков матки. Искусственный аборт, акушерские операции могут приводить к возникновению истмико-цервикальной недостаточности (см.). Н. б. вызывается также синехиями (внутриматочными сращениями).
Н. б. может быть результатом врожденных пороков развития матки, при к-рых ведущими факторами Н. б. являются ее функциональные и анатомические изменения.
Причиной Н. б. может быть патологическое развитие зародыша и гибель плода в результате хромосомных и генных аномалий, а также под влиянием повреждающих факторов окружающей среды.
Невынашивание беременности возможно при декомпенсированном пороке сердца, гипертонической болезни II — III стадии, нефрите и других тяжелых болезнях, нередко при острых и хронических инфекционных болезнях беременной; гриппе (особенно в ранние сроки беременности), инф. гепатите, пневмонии, малярии, токсоплазмозе, листериозе и др. В отдельных случаях самопроизвольный аборт и преждевременные роды наблюдаются в связи с тяжелым токсикозом беременности, предлежанием плаценты, многоводием и др.
Н. б. может быть результатом иммунологической серологической несовместимости супругов: антигены плода (несовместимые с материнскими) проникают через плацентарный барьер в организм матери, вызывают образование специфических антител, к-рые, проникая к плоду трансплацентарным путем, поражают его.
К гибели плода и к самопроизвольному прерыванию беременности может приводить интоксикация организма матери свинцом, ртутью, никотином’ и др. Особой чувствительностью обладает зародыш к воздействию ионизирующего излучения, поэтому беременные не допускаются к работе в нек-рых отраслях хим. промышленности, а также с источниками радиации.
Н. б. возможно при неполноценном питании матери, особенно при гиповитаминозе, когда нарушается нейроэндокринная регуляция беременности; в децидуальной оболочке и хорионе происходят кровоизлияния и дистрофические процессы, приводящие к гибели зародыша. Физические и психические травмы также являются возможными причинами Н. б., однако их действие проявляется обычно на фоне предрасполагающих факторов.
Профилактика невынашивания беременности
- Тщательное обследование с целью выявления причин выкидыша.
- Заблаговременная подготовка к следующей беременности (лечение всех выявленных инфекций, гормональных нарушений).
- Планирование беременности (исключение абортов).
- Ведение здорового образа жизни.
- Отказ от вредных привычек.
- Соблюдение правил личной гигиены, исключение случайных половых связей.
- Регулярное посещение гинеколога (2 раза в год).
Расширенное описание
Невынашивание беременности — это самопроизвольное ее прерывание в сроки зачатия до 37-й недели (259 дней от последней менструации). Невынашивание беременности до 22-х недель относят к самопроизвольным выкидышам (абортам). Прерывание беременности с 22-й по 37-ю неделю, когда рождается незрелый жизнеспособный ребенок с массой тела 500-2500 г., ростом 25-45 см, называется преждевременными родами:
- 22-27 нед. — очень ранние преждевременные роды;
- 28-33 нед. — ранние преждевременные роды;
- 34-37 нед. — преждевременные роды.
Принято в России:
- ранние выкидыши (до 12 нед. беременности);
- поздние выкидыши (12-22 нед.);
- период прерывания беременности в сроки с 22 до 27 нед. (родившегося в этот период ребенка в случае смерти не регистрируют, и данные о нем не вносят в показатели перинатальной смертности, если он не прожил 7 дней после родов);
- период преждевременных родов — c 28 недель.
Частота невынашивания беременности колеблется от 10 до 25%: в 1 триместре она может достигать 50%, во 2 триместре — 20%, в 3 триместре — 30%.
Стандартные обследования при повторяющихся выкидышах
Мы предлагаем вам ознакомиться с перечнем основных обследований и анализов, назначаемых при привычном невынашивании беременности:
- консультация специалиста-генетика;
- УЗИ или магнитно-ядерная резонансная томография органов малого таза (по показаниям);
- эндоскопическое обследование маточной полости (гистероскопия);
- взятие крови на анализ гормонов (ЛГ, ФСГ, ТТГ, гормона прогестерона, тестостерона, щитовидной железы и т.д.);
- проверка состава крови на наличие таких инфекций, как герпес и цитомегаловирус;
- взятие мазка из половых органов для проверки на хламидии, уреаплазмы, микоплазмы;
- бактериологический анализ выделений из шейки матки;
- биопсия эндометрия матки с гистологическим и бактериологическим исследованием. Проводится с целью определения наличия бактериальной инфекции на 7-8 сутки менструального цикла;
- взятие крови на антиспермальные, антифософолипидные антитела, а также на антитела к прогестерону и ХГЧ;
- иммунологические исследования;
- определение скорости свертывания крови (коагулограмма);
- проверка крови на наследственную предрасположенность к тромбофилии.
В том случае, если причины привычного невынашивания беременности не были обнаружены даже после комплексного обследования, супругам не стоит терять надежду. По статистическим данным, в 65% всех известных случаев после нескольких выкидышей всё же наступает благополучно протекающая беременность. Для этого необходимо соблюдать все предписания врачей и не забывать про должный перерыв между предыдущей и последующей беременностями.
Полное физическое восстановление после самопроизвольного выкидыша происходит на сроке от нескольких недель до одного или двух месяцев (в зависимости от того, на каком именно сроке была прервана беременность). А вот для эмоциональной стабилизации порой требуется значительно больше времени.
Основные способы лечения
Обращение к квалифицированному и опытному специалисту – это залог будущего полноценного вынашивания. После проведения ряда обследований и выявления главной причины прерывания беременности, можно приступать к лечению.
В том случае, если у женщины или её супруга были выявлены врожденные генетические аномалии, специалист-генетик может посоветовать проведение процедуры ЭКО (экстракорпорального оплодотворения или, выражаясь более простым языком, искусственного оплодотворения в пробирке). При этом для оплодотворения будет использоваться донорская яйцеклетка или сперма (зависит от того, у кого именно из партнеров были обнаружены хромосомные нарушения).
Если у женщины имеют место аномалии в строении матки, лечение привычного невынашивания беременности будет заключаться в устранении структурных нарушений и пристальном наблюдении на протяжении всего периода беременности. При слабости мышечного кольца вокруг шейки матки, как правило, накладывается специальный шов. Эта процедура именуется «цервикальным секляжем» и проводится в самом начале беременности.
При недостаточном количестве в крови прогестерона (если у женщины был выявлен гормональный дисбаланс) врач обязан назначить применение аналогичных гормону препаратов – прогестинов. Одним из таких медикаментозных средств является Утрожестан. Он очень удобен в применении, так как может приниматься как внутрь, так и путем введения во влагалище. Вагинальный способ введения имеет больше преимуществ, так как местное всасывание обеспечивает более быстрое поступление прогестерона в маточный кровоток. Дозировку и курс лечения должен назначать только лечащий врач.
При выявлении иммунологических причин лечение привычного невынашивания беременности основано на применении небольших доз аспирина и других средств, которые способствуют разжижению крови. Такая же терапия назначается при тромбофилии.
Для лечения инфекций показано применение антибиотиков: офлоксина, доксициклина или вибромицина. Антибиотикотерапия должна назначаться обоим партнерам. Контрольное обследование на присутствие в организме вышеописанных возбудителей проводится через месяц после лечения.
Важно знать, что наблюдение беременной с привычным невынашиванием должно осуществляться каждую неделю, а при необходимости – чаще, с госпитализацией в стационар
Выкидыш во втором триместре
Одной из наиболее частых причин прерывания беременности во II триместре является истмико-цервикальная недостаточность,обусловленная структурными и (или) функциональными изменениями истмического отдела матки. Структурные изменения часто являются результатом предшествующих выскабливаний слизистой оболочки канала шейки и тела матки, разрывов шейки матки, патологических родов; особенно опасны они у женщин с пороками развития матки, генитальным инфантилизмом. Функциональная недостаточность шейки матки — следствие нарушений ответной реакции структурных элементов шейки на нейрогуморальные раздражители. Частыми причинами прерывания беременности являются миома матки, пороки развития матки, внутриматочные синехии (сращения). При экстрагенитальных заболеваниях матери (в первую очередь заболеваниях сердечно-сосудистой системы, хронических заболеваниях почек, печени) часто возникают преждевременные роды.
Чем может быть обусловлено прерывание беременности
Различают шесть основных причин выкидышей, а именно генетические, анатомические, эндокринные (гормональные), иммунологические, инфекционные и в результате тромбофилии.
1. Генетические причины или хромосомные нарушения
Это самый распространенный фактор преждевременного прерывания беременности. Согласно статистике, по вине аномалий соматических хромосом происходит примерно 70% всех выкидышей. При этом большинство таких нарушений связано с тем, что в процессе оплодотворения участвовали дефектные сперматозоиды или яйцеклетка.
Каждый из нас знает, что в норме количество хромосом в половых клетках равно 23. Однако бывает так, что в яйцеклетке или сперматозоиде недостаточное (22) или наоборот – избыточное (24) их количество. В таком случае сформировавшийся эмбрион изначально начнет развиваться с хромосомной аномалией, что неизменно приведет к выкидышу.
2. Анатомические причины
Аномальное строение матки – это вторая по распространенности причина привычного невынашивания беременности. К списку относится неправильная форма матки, присутствие в ней перегородки, деформирующие полость органа доброкачественные новообразования (к примеру, миома, фиброма, фибромиома). Также к числу относят рубцы, образовавшиеся в результате предыдущих хирургических манипуляций (таких, как кесарево сечение, удаление фиброматозных узлов, прижигание эрозии шейки матки электрическим током и т.д.).
Помимо этого большую роль в привычном невынашивании играет слабость мышечного кольца шейки матки. По этой причине выкидыш часто происходит на 16-18 неделе беременности. Такая аномалия может быть как врожденной, так и приобретенной: вследствие травматических повреждений из-за частых абортов, разрыва шейки при родах или чистки. Также она может быть вызвана гормональными нарушениями (например, повышением количества мужских половых гормонов).
3. Гормональный дисбаланс
Доказано, что пониженный уровень гормона прогестерона очень важен для сохранения беременности на начальных сроках. В некоторых случаях выраженные гормональные нарушения могут являться следствием множественных кистозных образований в яичниках, заболеваний щитовидной железы или сахарного диабета.
Гормональный дисбаланс, как правило, приносит вред на ранних сроках беременности, а именно до 16-той недели. В более поздний период гормональный фон обеспечивается за счет плаценты.
4. Иммунологические факторы
Это можно объяснить специфической особенностью организма каждого человека производить антитела для борьбы с инфекциями. Однако бывает, что в организме будущей матери начинают формироваться антитела, уничтожающие собственные клетки (аутоантитела). Из-за этого у женщины могут появиться серьезные проблемы со здоровьем и произойти выкидыш.
5. Инфекционные причины
Особое место среди всех причин привычного невынашивания беременности отводится инфекционным процессам в половых органах. Основными возбудителями при этом являются уреаплазмы и микоплазмы. Предотвратить угрозу возможного выкидыша можно заблаговременным плановым обследованием у врача.
6. Тромбофилия
Представляет собой болезнь, характеризующуюся нарушением свертываемости крови (происходит её сгущение). При привычном невынашивании беременности, как правило, отмечается генетически наследуемая тромбофилия. Наличие у родственников заболеваний сердечно-сосудистой системы (например, инфаркта или инсульта, повышенного давления, патологии вен и др.) грозит тем, что у будущей матери может развиться наследственная тромбофилия. При ней в период беременности в плаценте образуются микротромбы, способные нарушить кровообращение и привести к прерыванию беременности.
Диагностика
Внимание! Врач для диагностирования возможного невынашивания плода изначально опрашивает пациентку на наличие определенной симптоматики. Характерными клиническими признаками являются тянущие боли в нижнем отделе живота и кровянистые выделения из половых органов
При непостоянстве данных симптомов можно говорить о кратковременном тонусе матке, а при их цикличности и постоянстве – об угрозе невынашивания плода.
Женщине требуется пройти комплексное обследование:
- Сдать анализы крови. Кровь следует предоставить обоим родителям, чтобы определить хромосомные аномалии, а также гормональные и иммунологические сдвиги.
- Пройти тест на хромосомные аномалии абортированных тканей. При выкидыше берутся остатки генетического материала, и ведется исследование на причинно-следственные факторы случившейся патологии.
- Ультразвуковое исследование матки и гистероскопия. Полость матки поддается целостному обследованию за счет введения в ее область видеокамеры.
- Гистеросальпингография. Особое исследование матки, основанное на введении в нее контрастных веществ. С помощью этого метода удается выявить многие маточные заболевания.
- Биопсия внутреннего слоя матки (эндометрия). Гормональное обследование небольшого кусочка ткани, взятого из слизистой оболочки матки.
Лечение женщине в зависимости от причин невынашивания плода назначает врач. В случае неполноценной лютеиновой фазы назначаются седативные препараты на растительной основе, гормональные (Дюфастон, хорионический гонадотропин) и спазмолитические средства по типу Но-шпы. На фоне сенсибилизации к прогестерону прописывают Дюфастон, глюкокортикоиды и иммунноглобулиновые препараты.
Плацентарную недостаточность лечат Пирацетамом, Актовегином и Инфезолом. При риске преждевременного излития околоплодных вод или при присутствии в организме инфекционных возбудителей применяются токолитические средства, антибиотики, антигрибковые и бактериальные лекарства.
При малейшей угрозе невынашивания беременности женщине прописывается строгий покой. Врач в зависимости от анализов пациентки назначает ей лечение по схеме такими препаратами, как сульфат магния, сульфат гексопреналина и сальбутамола, фенотерол, Индометацин, Нифедипин, Капронат оксипрогестерона. Для расслабления матки применяют немедикаментозные процедуры по типу маточной электрорелаксации и иглорефлексотерапии.
В случае непереносимости каких-то лекарственных препаратов, при наличии аллергических заболеваний и гестозах беременности делается плазмаферез в количестве не более 3 сеансов. Его суть сводится к удалению из циркулирующего объема крови некоторого количества плазмы и замены ее реологическими и белковыми растворами. Процедура направлена на удаление части токсинов и антигенов. В результате этого заметно улучшается микроциркуляция и свертываемость крови.
Консультация врача акушера-гинеколога по теме невынашивание беременности:
1. Можно ли забеременеть сразу после выкидыша? Можно, но лучше вначале пройти обследование у гинеколога и только потом пробовать беременеть.
2. Обязательно ли пить оральные контрацептивы после выкидыша? Не обязательно.Все зависит от причины выкидыша.Но в большинстве случаев назначают оральные контрацептивы для лечения и восстановления организма после выкидыша.
3. У меня миома матки. Смогу ли я нормально выносить ребенка? Все зависит от размеров миоматозных узлов и от их месторасположения. Если узлы небольшие и нет контакта узла с плацентой, то в большинстве случаев беременность протекает благоприятно.
4. Может ли быть выкидыш из-за эрозии шейки матки?Нет. Эрозия шейки матки не влияет на вынашиваемость беременности.
5. Может ли быть выкидыш из-за частого УЗИ?Нет.
6. У меня уже было четыре выкидыша. Врачи так и не выяснили причину. Что делать, боюсь снова беременеть?Вам и Вашему супругу необходимо пройти консультацию у генетика.
7. Гинеколог обнаружила у меня уреаплазмоз. Но я не успела ее пролечить, сразу забеременела. Как повлияет уреаплазмоз на беременность? Уреаплазмоз может привести к выкидышу и к инфицирования плода. Но к счастью,так бывает не всегда. Во время беременности проводят лечение уреаплазмоза антибиотиками в 20-22 недели беременности.
8. Может ли оргазм вызвать преждевременные роды? Нет. По некоторым данным, оргазм напротив, полезен для здоровья плода. Но за 2-3 недели до родов от секса лучше отказаться.
Акушер-гинеколог, к.м.н.Кристина Фрамбос
*Выкидыши связаны с семейной историей заболеваний сердца
Результаты нового исследования (февраль 2011 г) позволили предположить, что может быть связь между заболеванием сердца у родителей, и риском невынашивания у их взрослой дочери.
Ученые из Великобритании обнаружили, что женщины, у которых было два выкидыша до рождения их первого ребенка, имели более высокий, чем в среднем, риск наличия родителей с заболеванием сердца. Этот риск был еще выше у женщин, которые перенесли три выкидыша до рождения первого ребенка, пишут доктор Гордон Смит (Gordon Smith) (Cambridge University) и его коллеги.
В предыдущем исследовании, включившем почти 130 000 шотландских женщин, ученые показали, что у женщин с частыми выкидышами более вероятно, будут сердечные проблемы, по мере увеличения возраста. Это побудило задаться вопросом, будет ли у таких женщин — уже находящихся в риске сердечных заболеваний, — также более вероятно, семейная история сердечных заболеваний, что предполагает генетическую связь.
Таким образом, авторы изучили данные почти 75 000 женщин, которые родили первого ребенка между 1992 и 2006, наряду с медицинской информацией о родителях примерно у двух третей женщин.
По сравнению с женщинами, которые рожали без любых предшествующих выкидышей, у женщин, у которых было два выкидыша, на 25 % более вероятно, будут родители, которые умерли или были госпитализированы из-за сердечной болезни. Когда у женщины было три выкидыша перед рождением, у нее на 56 % более вероятно, будут родители с тяжелой сердечной болезнью.
Такие факторы как доход, образование и курение, не объясняли связь между сердечной болезнью у родителей и выкидышами у их подросших дочерей.
Профилактика патологии
Главные принципы профилактики:
- Выявление женщин, входящих в группу риска развития невынашивания беременности.
- Целенаправленное обследование супружеской пары до беременности и рациональная их подготовка.
- Систематический контроль над возможным возникновением инфекционных осложнений и адекватная противовоспалительная, антибактериальная и иммунотерапия. С этой целью во время первого визита беременной женщины к гинекологу и далее ежемесячно проводится исследование мазков, окрашенных по Грамму, и мочи на наличие бактерий, а также выявление маркеров ранних признаков внутриутробного инфицирования. К таким маркерам относятся фетальный (плодовый) фибронектин в шеечно-влагалищной слизи, цитокин IL-6 (в слизи цервикального канала), анализ крови на TNF, исследование крови на интерлейкин IL-1бета и др.
- Своевременное диагностирование шеечной недостаточности посредством мануальной оценки и проведения ультразвукового исследования с помощью трансвагинального датчика до 24 недель беременности, а при многоплодии — до 26-27 недель.
- Проведение рациональной терапии сопутствующих экстрагенитальных заболеваний.
- Профилактика и своевременное лечение нарушений тромбофилического генеза и плацентарной недостаточности с ранних сроков беременности.
- В случае выявления патологии и невозможности избежать неблагоприятных последствий — предоставление женщине исчерпывающей информации в целях избрания ею альтернативных методов зачатия и рождения ребенка.
Только знания врача, его умение осуществлять расшифровку и анализ генетических маркеров патологического процесса, изменений свертываемости крови и гормональных нарушений и т. д. позволят ему решить вопрос о том, как лечить конкретную пациентку в зависимости от причинного фактора и индивидуальных особенностей организма женщины.
Риск невынашивания беременности
Классифицировать риск данного патологического состояния можно в несколько подкатегорий, но основной формирующий фактор — это число предшествующих выкидышей. При первичном возникновении вероятность последующего возрастает на 16%, при втором случае подряд показатель увеличивается до 28%, при трех подряд достигает цифры 44% , при всех последующих свыше 55%. Подобным образом развивается, на почве данной патологии, вторичное бесплодие, частота поражения достигает 35%. Так, не своевременно начатое лечение влечет рост возникновение последующей угрозы невынашивания беременности до 52%.
Разделяют риск на такие подкатегории:
— Категория акушерская: многоплодные и несвоевременные ранние роды, в анамнезе аборт, возрастные показатели – весьма юные девушки до 15 и поздний — после 45.
— Патологические изменения организма будущей матери: болезни сердца и сосудов, астматические явления, заболевание почек, диабетические проявления.
— Низкий социальный фактор: злоупотребление алкогольсодержащих напитков, табакозависимость и наркозависимость, тяжкие физические условия труда, постоянное стрессовые нагрузки, неудовлетворительные условия проживания, пищевой фактор и плохой экологический фон.
— Фактор наличия осложнений : маловодие или многоводие, преждевременная отслойка или предлежание плаценты, тяжелые токсикозы, предлежание ребенка поперечное или ягодицами, наличие внутриутробних или внутриматочных инфекций.
Невынашивание беременности – факторы риска
| Факторы | Влияние на течение беременности | Прогноз |
|
Генетические |
Генетические аномалии эмбриона не позволяют ему полноценно развиваться, и беременность прерывается на раннем сроке | Такая аномалия обычно не повторяется, и женщина вскоре рожает здорового малыша |
| Хромосомные нарушения произошли в организме женщины, генетическая информация, передаваясь эмбриону, делает его нежизнеспособным | Это может стать причиной привычного невынашивания | |
|
Анатомические |
Нарушения в строении органов половой сферы женщины – седловидная, одно- или двурогая матка, спайки, узлы, синехии. Эти отклонения мешают эмбриону прикрепиться к маточной стенке или препятствуют нормальному кровоснабжению плода | В результате лечения таких патологий шансы вынашивания беременности значительно повышаются |
| Истмико-цервикальная недостаточность (ИЦН) | Недостаточность шейки матки — развивается после неоднократных внутриматочных вмешательств (аборты, гистероскопия), перенесенных травм (разрывы шейки матки в родах). Во время беременности из-за повышения внутриматочного давления шейка преждевременно сокращается, внутренний зев матки расширяется, в результате разрывается плодный пузырь и происходит выкидыш | Может стать причиной привычного невынашивания. ИЦН поддается лечению, после которого вынашивание и рождение здорового ребенка становится возможным |
|
Инфекционный |
Инфекции, передающиеся половым путем (гонорея, сифилис, хламидиоз и др.), попавшие в организм будущей матери во время беременности или до ее наступления, вызывают поражение эмбриона и его гибель. Для будущего ребенка опасны грипп, бронхит, пневмония и другие инфекции, а так же воспалительные процессы в женском организме | Лечение и последующая профилактика инфекций позволит женщине снова забеременеть и выносить ребенка |
| Нарушение имплантации (прикрепления эмбриона к слизистой оболочке матки) и плацентации | Происходит из-за неадекватной реакции иммунитета женщины – ее организм воспринимает плодное яйцо как чужеродный элемент. Причиной может быть миома, хроническое воспаление эндометрия, утолщение или истончение слизистой матки, низкий уровень прогестерона, генетическая тромбофилия, антифосфолипидный синдром, наличие у матери аутоиммунных заболеваний. В следствие данных процессов происходит либо остановка беременности на малом срок либо развитие нарушения работы плаценты. Нарушением развития и работы плаценты может негативно влиять на плод. Нарушение функций детского места может спровоцировать остановку развития беременности во 2 и 3 триместрах | Комплексная диагностика и соответствующая форме иммунного нарушения коррекция будет способствовать наступлению и вынашиванию беременности. Своевременное выявление нарушений плацентации и их лечение в условиях клиники невынашивания беременности позволят женщине родить здорового малыша |
Чтобы определить причины, пациенткам проводится полный спектр амбулаторных услуг:
- диагностика экспертного класса,
- индивидуально разработанные комплексные программы лечения и ведения беременности,
- участие в создании программ ведущих специалистов — акушеров-гинекологов, репродуктологов, гемостазиологов, иммунологов и генетиков.