Оценка неврологического статуса в условиях скорой помощи
Содержание:
Что стоит знать о синдроме Герстмана?
Суть данного синдрома сводится к совокупному проявлению пальцевой агнозии, алексии, аграфии, аутотопагнозии, а также нарушению право-левой ориентации. В случае распространения патологического процесса на другие части коры головного мозга о себе может дать знать гемианопсия, сенсорная афазия и астереогозия.
Синдром Герстмана напрямую связан с разрушительными процессами в ассоциативной области левой теменной доли головного мозга. В таком состоянии пациент частично перестает узнавать собственное тело. Это проявляется в неспособности отличить правую сторону от левой. Люди с таким синдромом не могут производит простейшие арифметические операции и писать, хотя в остальном их сознание работает нормально.
Основные заболевания
Неврологических заболеваний очень много, однако чаще всего у детей встречаются следующие нарушения:
- Гипоксически-ишемическое поражение ЦНС. На фоне гипоксии, которая развилась у плода во время беременности, отмечается недостаточное получение кислорода головным мозгом. На фоне этого развиваются нарушения корковых и подкорковых структур. При легких степенях большой опасности состояние не представляет и проходит без лечения в первые месяцы. Тяжелая гипоксия плода во время беременности может привести к снижению интеллекта, ДЦП или судорожному синдрому.
- Родовые травмы. Все нарушения работы нервной системы, которые развились в результате прохождения ребенка через родовые пути. Сюда можно отнести повреждения спинного мозга, а также травматические парезе спино-мозговых нервов.
- Гидроцефалия. Главным проявлением заболевания является избыточное накопление спино-мозговой жидкости в желудочках головного мозга. Приводит к деформации черепа. Легкая степень заболевания протекает практически без проявлений. Более тяжелые случаи могут заканчиваться инвалидизацией.
У детей старшего возраста очень часто встречается состояние, которое называется дефицит внимания с гиперреактивностью. На первых стадиях болезнь проявляется ухудшением концентрации. Затем подключается избыточная раздражительность и возбудимость. Возможно развитие энуреза, а также жалобы на сильные головные боли. Такие дети очень плохо учатся в школе.
Цели неврологического осмотра
Что проверяет и оценивает невролог:
осмотр и общая оценка работы всех органов и систем в организме человека;
проводится осмотр кожных покровов;
определяется тип телосложения;
при общении специалист обращает внимание на форму, симметричность и размер головы;
затем проводится диагностика шеи и проверка ригидности затылочных мышц;
исследование грудной клетки;
пальпируются органы брюшины;
осматривается позвоночник.
Конкретно неврологический осмотр включает в себя следующие параметры:
- оценка состояния сознания и на наличие его расстройств;
- как больной может ориентироваться в пространстве, собственной личности и времени;
- оценка общемозговой симптоматики;
- проверка функции черепно — мозговых нервов;
- исследование двигательной сферы;
- проверяются рефлексы.
Нервная система выполняет в организме много функций и управляет работой всех органов и систем. Поэтому обследование неврологического больного в зависимости от состояния пациента и необходимых методов диагностики может продолжаться от 15 минут до нескольких часов.
Очень важное значение имеет квалификация специалиста при прохождении осмотра и постановке диагноза
Типы неврологических заболеваний
Нервные заболевания разделены на следующие категории:
- Сосудистые. Им подвержены преимущественно пожилые пациенты. Риск инвалидности и смертельного исхода при этом типе болезней высокий.
- Врожденные. Причиной выступают геномные, хромосомные нарушения, родовые травмы, патологии беременности и прием матерью некоторых лекарств. Эти патологии диагностируют еще с рождения, к ним относят синдром Дауна и детский церебральный паралич.
- Хронические. Они вызываются аномалиями нервной ткани, отравлением токсическими веществами, метаболическими расстройствами. Им свойственно медленное прогрессирование, приводящее к необратимым нарушениям. Атеросклероз и болезнь Альцгеймера относятся к хроническим заболеваниям нервной системы.
- Болезни, вызванные травмой или опухолью.
- Неврологические болезни инфекционного характера.
- Патологии ПНС. В эту категорию входят невриты, радикулиты, полиневриты, невралгии. Причиной становятся повреждения периферических нервных корешков, развивающиеся чаще всего вследствие инфекционных и хронических заболеваний, интоксикаций. Больные сахарным диабетом и люди с наркотической или алкогольной зависимостью часто страдают патологиями такого типа.
- Вегетативные расстройства. К ним относится вегетососудистая дистония, соматоформное расстройство вегетативной системы, астенический синдром, поражение подкорковых структур.
 Виды неврологических заболеваний
Виды неврологических заболеваний
Неврология животных
Существует раздел неврологии, посвящённый нервным болезням животных. Одним из известных научных трудов в этой области является книга Е. Трапезова «Неврология домашних животных».
Неврология домашних животных активно развилась в последние 10 лет, в связи с большей доступностью средств визуализации (МРТ, КТ) в ветеринарии. Созданы МРТ и КТ-атласы животных разных видов, преимущественно, собак и кошек. За рубежом активно проводятся исследования, разрабатываются методики лечения, уточняются неврологические диагнозы. В России развитие ветеринарной неврологии осложнено объективно — малой доступностью дорогостоящей аппаратуры, субъективно,- нежеланием многих специалистов признать наличие у животных неврологических заболеваний.
В последние годы, благодаря появлению новых методов исследования, стала развиваться отрасль, названная ветеринарной психоневрологией, исследующая системные взаимосвязи между деятельностью нервной системы как единого целого и другими органами и системами. Однако, доказательной основы «ветеринарная психоневрология» не имеет, ввиду объективной невозможности адекватной обратной связи с пациентом (опроса пациента).
Вегетативные нервные болезни
Специалисты выделяют несколько причин появления проблем с вегетативной нервной системой. К ним относятся не только гормональные сбои и наследственный фактор, но и травмы, вредные привычки, неправильное питание, сидячая работа, наличие очагов воспаления.
Спровоцировать расстройство вегетативной нервной системы могут и резкие перепады температуры, аллергии, неконтролируемое употребление сильнодействующих препаратов.
Невролог, к которому обращается пациент, страдающий заболеваниями ВНС, может порекомендовать пройти обследование. Одним из наиболее эффективных способов лечения является нормализация питания. Солёная, жирная и острая пища должна быть полностью исключена из рациона пациента.
Кроме этого, больному необходимо пересмотреть свои привычки и образ жизни. Вероятно, именно они привели его к заболеванию. От курения и слишком частого употребления алкогольных напитков нужно отказаться. Если у пациента сидячая работа, необходимо заменить пассивный досуг активным: заняться спортом, чаще бывать на свежем воздухе.
В лечении успешно используются и физиотерапевтические методы. По совету врача можно пройти курс иглоукалывания или массажа, заняться йогой.
Соматоформная дисфункция
Соматоформная дисфункция вегетативной нервной системы это состояние организма, при котором характерно нарушение нейрогуморальной регуляции работы некоторых внутренних органов человека. Появление дисфункции обусловлено некоторыми факторами: стрессами, тяжёлыми родами, нарушением гормонального фона, инфекциями, травмами и т. д.
Определить наличие проблемы может только лечащий врач. Однако и сам пациент способен выявить у себя заболевание, явными признаками которого являются неравномерное распределение избыточных жировых отложений, метеофобия, бледность кожных покровов и некоторые другие.
Лечение дисфункции будет зависеть о её этиологии. Люди, склонные к повышенной тревожности. нуждаются в прохождении психотерапии. Больному необходима нормализация режима дня. Полноценный сон должен длиться не менее 8-10 часов. Следует сократить количество часов, проводимых перед компьютером или телевизором. Пациенту могут потребоваться и физиотерапевтические процедуры: электросон. ультразвук, гальванизация. циркулярный душ и т. д.
В большинстве случаев больному достаточно одного или нескольких перечисленных методов лечения, чтобы полностью избавиться от заболевания. Если ни один из этих способов не помог, врач назначает медикаментозное лечение. Пациент принимает нейролептики. психостимуляторы и транквилизаторы. Иногда препараты допустимо заменить травяными настоями.
Дегенеративные изменения
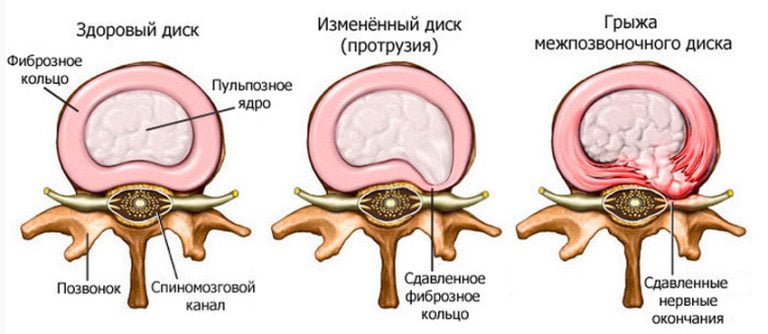
Диски позвоночника начинают терять влагу, снижается функция амортизации и увеличивается чувствительность к нагрузкам. Фиброзное кольцо, которое располагается по краю межпозвоночного диска, истощается и происходит смещение ядра с протрузией.
Появляется грыжа позвоночника, иногда с выпадением фрагментов в позвоночный канал. Болевые ощущения возникают в результате раздражения болевых рецепторов фиброзного кольца и продольной связки. Импульсы идут через ветви синувертебрального нерва непосредственно в спинной мозг. Как рефлекторная реакция возникает спазм мышц (сегментарных), который приводит к иммобилизации пораженного сегмента. С течением времени такой спазм становится самостоятельным и поддерживает болевые ощущения.
При смещении к межпозвоночному отверстию может возникать корешковый синдром или радикулопатия. Повреждается корешок вследствие воспалительного процесса, сдавливания или отека. На начальном этапе дегенеративных изменений наблюдается нарушение функции позвоночно-двигательного сегмента. Может образоваться смещение или подвывих позвонков. Такая патология называется спондилолистез.
Большую роль в образовании болей играет обратимая блокада, которая проявляется наличием локальных болей, дистрофическими изменениями и ограничением суставной подвижности. Со временем восстановление позвоночника происходит благодаря остеофитам или по-другому краевым разрастаниям. Вместе с этим может образоваться стеноз позвоночного канала. Иногда остеофиты могут приводить к травмам корешков и стойкому болевому синдрому.
В таком случае можно выделить такие дегенеративные изменения позвоночника, приводящие к боли:
- блокада;
- грыжа межпозвоночных дисков;
- стеноз;
- артроз.
Любой болевой синдром имеет свои определенные причины и индивидуальный подход в лечении.
Симптомы, зависящие от стадии шейного остеохондроза
I стадия
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Начало дегенеративных процессов в хрящах позвоночных дисков. Симптоматика слабая, иногда может не наблюдаться совсем. Первые признаки остеохондроза шейного отдела позвоночника:
- дискомфорт в шее, руках, плечах, иногда переходящий в боль;
- головная боль;
- легкое ограничение двигательной активности шеи;
- быстро проходящие нарушения зрения;
- понижение чувствительности кожи воротниковой зоны.
Как правило, на первой стадии остеохондроза шейного отдела пациенты не обращаются к врачу, считая, что все симптомы связаны с усталостью, стрессом, возрастом, недосыпанием.

II стадия
На этом этапе началась протрузия позвоночных дисков, межпозвонковые щели сужаются, разрушается коллагеновое волокно фиброзного кольца диска. Появляются заметные болевые симптомы точечного характера из-за сдавления нервных стволов, усиливающиеся при движениях шеи и поворотах головы. Тут уже можно подозревать шейный остеохондроз, симптомы которого на второй стадии следующие:
- выраженные боли в шее, иногда с хрустом;
- кожа плеч и рук теряет чувствительность практически полностью;
- головные боли частые, долго не проходят;
- нарушения зрения с «мушками» в глазах;
- звон и шум в ушах;
- слабость мышц верхних конечностей;
- снижена четкость рефлексов сухожилий;
- боли стреляющего характера с отдачей под лопатку;
- ощущение комка в горле, проблемы с глотанием;
- нарушения сна, обычно бессонница.
Долгое удержание головы в одном положении приводит к сильным болям. На этой стадии развития болезни пациенты уже приходят к врачу за помощью.
III стадия
Фиброзное кольцо в диске разрушено, формируются грыжи. На третьей стадии наблюдается деформация позвоночника, смещения и вывихи позвонков из-за их слабой фиксации. Симптомы следующие:
- интенсивные, острые боли в шее, воротниковой зоне, области сердца;
- нарушена чувствительность кожи головы на затылке, в плечевой области, в руках, вплоть до полного отсутствия;
- грыжи шейного отдела позвоночника;
- парезы и параличи верхних конечностей;
- сухожильные рефлексы практически не наблюдаются.
Какие заболевания лечит невропатолог список
Невролог
Неврология – это область медицинской науки, которая изучает причины и разрабатывает методы распознавания, лечения и предупреждения заболеваний нервной системы. Невролог специализируется на распознавании, лечении и предупреждении заболеваний нервной системы, не сопровождающихся изменением психики. Он ведет самостоятельный прием, а также консультирует врачей других специальностей, которые обращаются к нему, если у пациента обнаруживают симптомы этих болезней.
Неврологические нарушения у детей часто требуют особого подхода в лечении, а методики терапии отличаются от тех, которые применяются во взрослом возрасте. Детский невролог специализируется на диагностике и лечении заболеваний и дисфункций нервной системы. Наблюдая ребенка от периода новорожденности до 18 лет, врач может вовремя выявить различные тревожные симптомы и назначить адекватное лечение. На каждом возрастном этапе нервная система ребенка имеет свои особенности и задача специалиста – вовремя распознать минимальные отклонения от нормы.
Многие пациенты не знают, что лечит невролог у взрослых и детей, и путают его с психиатром или психотерапевтом.
Что лечит невролог у взрослых
К компетенции невролога относятся такие заболевания и патологические состояния:
- невралгия (боли по ходу нерва);
- неврит (воспаление нерва);
- нарушения мозгового кровообращения (головокружение, нарушение координации движений, потеря сознания, инсульты);
- хроническая головная боль, мигрень;
- последствия черепно-мозговых травм (сотрясение, ушиб головного мозга);
- остеохондроз и его последствия (повреждение и воспаление корешков спинномозговых нервов);
- сколиоз (боковое искривление позвоночника) с неврологическими проявлениями;
- межпозвоночные грыжи с повреждением спинномозговых нервов;
- хроническая усталость;
- нарушения сна;
- панические атаки и др.
Когда нужна консультация невролога
- онемение, покалывание и периодические боли в конечностях или спине;
- хронические или приступообразные головные боли;
- нарушения сна;
- снижение памяти и работоспособности;
- слабость общая или в отдельных конечностях;
- периодические головокружения и шум в ушах;
- потеря сознания по неизвестным причинам;
- периодически повторяющиеся приступы судорог.
Наличие хотя бы одного из этих признаков болезни говорит о том, что Вам необходимо обращаться к врачу.
С какими заболеваниями работают детские неврологи
Наиболее частыми поводами для обращения к детскому неврологу являются нарушения сна и поведения у ребенка, повышенная возбудимость, головные боли, систематическое отставание в учебе. Среди патологий, с которыми работает детский невролог такие заболевания, как:
- эпилепсия;
- родовые травмы и их последствия, метаболические нарушения;
- детские церебральные параличи;
- гидроцефалия;
- черепно-мозговые травмы и их последствия;
- общие расстройства (заикание, гиперкинетические состояния, энурез, различные неврозы);
- наследственные патологии, в том числе и хромосомные, а также болезни аминокислотного или углеводного обмена.
Органические заболевания нервной системы являются наиболее частой причиной инвалидизации детей, но при раннем их выявлении возможно проведение лечебно-профилактических мероприятий в полном объеме. Это помогает максимально адаптировать ребенка к социальной среде, предупредить развитие осложнений и достичь стабильного состояния.
Как работает врач-невролог
На приеме врач осматривает больного и выслушивает его жалобы. В течение приема он также проводит несколько тестов для проверки рефлексов и чувствительности кожи. После этого для постановки окончательного диагноза могут понадобиться обследования: лабораторная диагностика, ультразвуковое обследование с определением скорости кровотока в сосудах; при необходимости направит на дополнительные методы диагностики. Для лечения врач использует различные фармацевтические препараты. В курс лечения могут включаться услуги массажиста.
Различия терминологии
Термин «невропатолог» на данный момент считается устаревшим. Он был в ходу в советский период отечественной медицины, до начала 80-х годов. По этой причине многие врачи-старожилы продолжают использовать данное название даже в профессиональной деятельности. Сфера компетенции невропатолога – та же, что у современного невролога – заболевания центральной и периферической нервной системы (спинного и головного мозга, нервных волокон и рецепторов).
На заметку! В медицинских проспектах и справочной литературе, ориентированных на пожилых людей, авторы специально используют старый термин, чтобы не вызывать лишних вопросов.
Вплотную поинтересоваться, чем отличается невролог от невропатолога, имеет смысл тем, кто лечится за рубежом. В странах запада и Америке это два разных специалиста.
Невролог – врач, который лечит нервные заболевания при отсутствии анатомических патологий, то есть занимается нервными нарушениями воспалительного, травматического, дистрофического спектра. Он лечит невриты, невралгии, энцефалиты, травмы ЦНС и мигрени, банальную бессонницу и хроническую усталость.
Невропатолог – узкий специалист, который изучает патологические процессы с помощью научного подхода: сидит с микроскопом и вникает в особенности структуры нервной ткани, ее отклонений и их причин. Его основная сфера деятельности – патоморфология (анатомическая патология) и нейрохирургия. Его консультация потребуется при лечении эпилепсий, генетических заболеваний, опухолей. В отечественной медицине задачи этого специалиста выполняет нейрогистолог.
В медицинских кругах существуют те, кто считает описанные выше принципы разделения в корне неверными. Причина тому – дословное толкование слов. Термины «неврология» и «невропатология» имеют греческое происхождение. Первый состоит из слов «нерв» и «учение», второй – «нерв» и «болезнь». С этой точки зрения, уместно называть лечащего врача, как и в советское время, невропатологом, а научного специалиста, изучающего нервные структуры – неврологом.
При этом путаница с терминами невролог и невропатолог – самое малое, с чем может столкнуться пациент неврологического отделения. При глубоких исследованиях к проблеме могут подключаться теоретические специалисты узкого профиля – нейрофизиологи, нейрохимики, нейропсихологи. Их сферы деятельности по изучению нервной системы, порой, пересекаются в самых замысловатых плоскостях.
Неврологическая икота и нарушение сна
Икота. Это непроизвольные судорожные сокращения диафрагмы и межреберных мышц. У здоровых людей может возникнуть при волнении, обильном приеме пищи, употреблении алкоголя и обычно длится несколько минут. Длительная изнуряющая икота возможна при поражении ЦНС, опухолях шеи или органов грудной клетки, патологии брюшной полости.
Методы купирования икоты: больному предлагают сделать несколько глотательных движений, проглотить кусочек сахара, задержать дыхание на глубоком вдохе, далеко высунуть язык или спровоцировать чихание.
При отсутствии эффекта применяют лекарства:
Церукал
Домперидон
Атропин
Пипольфен
Финлепсин
Аминазин
Галоперидол
В затяжных случаях применяют блокаду или пересечение диафрагмального нерва, проводят лечение основного заболевания.
Нарушения сна. Проявляются бессонницей (инсомния) и повышенной сонливостью (гиперсомния).
Причиной инсомнии могут быть психоэмоциональная напряженность, соматические заболевания с ночными болями, отдышкой, кашлем, поражением ЦНС, прием алкоголя, внешний шум и пр. Инсомния может проявляться нарушением засыпания, прерывистым ночным сном. Также симптомами этого неврологического нарушения являются раннее утреннее пробуждение и неудовлетворенность сном с отсутствием бодрости.
Больному рекомендуют выработать определенный режим и ритуал засыпания, ложиться спать в определенное время, не наедаться на ночь, не смотреть возбуждающие передачи, обеспечить чистоту и свежий воздух в спальной комнате. Если сон не наступает в течение 30-40 мин, следует встать и заняться каким-то делом до появления сонливости.
В качестве снотворных для лечения этого неврологического нарушения назначают препараты:
Дормикум
Тазепам
Радедорм
Реланиум
Элениум
Инвадал
Снотворные средства следует принимать короткими курсами — 3-4 недели или 2-3 раза в неделю.
Рекомендации врача-невролога
Нервная система очень уязвима, негативно повлиять на её функции могут различные факторы, поэтому необходимо регулярно заниматься профилактикой неврологических патологий.
Как избежать нервных заболеваний:
- вести активный образ жизни – длительные пешие прогулки, регулярные занятия спортом благотворно влияют на состояние сосудов, функции головного мозга;
- отказаться от пагубных привычек – алкоголь, никотин, наркотические препараты разрушают нейронные связи в головном мозге, ухудшают эластичность сосудов;
- правильно питаться, свести к минимуму потребление вредной пищи, крепкого чая, кофе;
- исключить стрессы, освоить медитацию и другие расслабляющие нервную систему техники;
- своевременно лечить все инфекционные заболевания.

Для профилактики нервных заболеваний нужен полноценный расслабленный сон в течении 8 часов
Полноценный 8-часовой ночной сон в хорошо проветренной комнате – один из лучших методов профилактики болезней нервной системы.
Стрессы, недосыпание, малоподвижный образ жизни, вредные привычки, авитаминоз – основные причины развития неврологических болезней. Скорректировать образ жизни намного проще и дешевле, нежели лечить патологии головного, спинного мозга.
Симптомы в неврологии
Особенность неврологических состояний заключается в том, что нервами пронизано всё человеческое тело, соответственно, болевой синдром или нарушение функций может произойти абсолютно в любом месте. Тем не менее, можно перечислить типичные жалобы при неврологии:
- головокружение
- шум в ушах
- головная боль
- общая слабость и быстрая утомляемость
- нарушения сна (сложности с засыпанием, поверхностный и прерывистый сон, бессонница, постоянная сонливость)
- потеря аппетита или неконтролируемое обжорство
- онемение конечностей, головы, лица, различных участков кожи
- судороги
- боли в шее, грудной клетке и рёбрах, пояснице, ягодицах
- тремор различных частей тела, парезы или параличи
- нарушение восприятия (визуальные эффекты типа световых вспышек, разноцветных лент, перемещение прозрачного «выпуклого» предмета, который искажает другие предметы; различные зрительные, слуховые, тактильные или обонятельные галлюцинации, иллюзии)
- нарушения сознания (состояние оглушённости, потеря сознания, предобморочное состояние)
- нарушения внимания и памяти (проблемы краткосрочного запоминания, амнезии)
- нарушения речи (произношение, понимание, воспроизведение)
- повышенная тревожность, навязчивые мысли
- вспыльчивость, раздражительность
- плаксивость и чувство обречённости
- апатия и безразличное ко всему отношение
Нередко в неврологии регистрируют и неспецифические симптомы: боли в сердце, в суставах, нарушения работы желудочно-кишечного тракта (боли в желудке, тошнота и рвота, нервная диарея), напряжённое и тяжёлое дыхание, потеря голоса.
Список болезней нервной системы и их симптомы
К наиболее распространенным болезням относятся:
- Инсульт — острое нарушение кровообращения мозга с последующим отмиранием нервных клеток.
- Атеросклероз — утолщение и снижение эластичности сосудистых стенок.
- Аневризма — истончение и выпячивание стенки артерии, приводящее к ее разрыву.
- Энцефалит — воспаление головного мозга вирусной и бактериальной природы.
- Менингит — воспаление оболочки головного или спинного мозга.
- Полиомиелит — вирусное поражение ЦНС, к которому наиболее восприимчивы дети до 4 лет.
- Нейросифилис — венерическое поражение всех отделов ЦНС, приводящее к изменениям спинномозговой жидкости.
- Эпилепсия — хроническое заболевание, сопровождающееся судорожными припадками и не подающееся лечению.
- Синдром Туретта — болезнь, проявляющаяся непроизвольными звуками и движениями.
- Спинальная мышечная атрофия — поражение спинномозговых нейронов, отвечающих за движение мышц.
- Энцефалопатия — диффузное поражение тканей головного мозга, вызванное гипоксией и нарушением кровообращения.
- Невралгия — поражение периферических нервов, проявляющееся болью.
- Болезнь Альцгеймера — нейродегенеративное заболевание мозга.
- Болезнь Паркинсона — патология, характеризующаяся постепенной гибелью двигательных нервных клеток.
Болезнь Паркинсона
Хоть этот тип болезней относится к неврологии, симптомы заболеваний настолько многообразны, что их легко спутать с патологиями, причисляемыми к другим отраслям медицины.
Все признаки заболеваний нервной системы можно разделить на неврологические синдромы.
Вегетативный:
- учащенное сердцебиение;
- нарушения дыхания;
- перепады давления;
- головокружение.
Двигательный:
- дрожь, судороги;
- паралич;
- парезы;
- онемение частей тела.
Болевой:
- боль в голове и глазах;
- дискомфорт в сердце;
- невралгии нерва.
Общий:
- шум в ушах;
- расстройство речи;
- повышенная утомляемость и снижение работоспособности;
- нарушение координации и головокружение;
- трудности с засыпанием и ночные пробуждения;
- ухудшение памяти и концентрации;
- потеря сознания;
- расстройства стула;
- тошнота и рвота;
- снижение или полное отсутствие чувствительности;
- нарушения слуха и зрения;
- панические атаки и фобии;
- раздражительность, перепады настроения;
- лихорадка, интоксикация (при инфекционных поражениях).
Дети, страдающие патологиями ЦНС и ПНС, отстают в физическом и интеллектуальном развитии. У них наблюдается гипотрофия мышц, рефлекторные нарушения, зрительные и слуховые патологии.
Симптомы неврологических болезней
Причины заболевания и факторы риска
Позвоночник человека представляет собой систему из 33-35 позвоночных костей сходной формы, но разных размеров. Они образуют единый столб, который способен не только постоянно поддерживать весь корпус человека, но и обеспечивать движения, а также гасить различные толчки при ходьбе и других движениях.
Поэтому основная физическая нагрузка ложится именно на эту систему. Причем в случаях поднятия и переноса тяжестей механическая нагрузка больше всего сказывается на поясничной области: вот почему невралгия поясницы – достаточно распространенная патология. Она связана с воспалительными процессами, протекающими в нервных волокнах спинного мозга, расположенных в пояснице и близлежащих областях спины.
Невралгия в основном проявляется как последствие других заболеваний, которые имеют различные причины:
- остеохондроз поясничного отдела позвоночника симптомы которого могут длительное время себя никак не проявлять – разрушение костей идет постепенно, поэтому при первых же симптомах следует обратиться к врачу;
- протрузии и грыжи межпозвоночных дисков, в результате которых повреждаются нервные волокна и развивается невралгия позвоночника;
- воспалительные процессы в тканях, которые постепенно поражают нервные волокна;
- различные травмы (ушибы, переломы, смещения);
- спазмы и повышенное напряжение мышц в пояснице, в результате которого нервные волокна сдавливаются и воспаляются;
- гормональный дисбаланс (в особенности у женщин) приводит к недостаточному усвоению кальция костной тканью, из-за чего позвонки начинают постепенно разрушаться;
- развитие опухолей – как доброкачественных, так и онкологических: в данном случае симптомы и лечение заболевания будут достаточно специфическими в зависимости от причины формирования опухоли;
- обострение вируса герпеса – этот вирус встречается практически у всех людей, но его бурное развитие происходит нечасто, поэтому поясничная невралгия, порожденная этим фактором, встречается редко.
К факторам риска, которые сами по себе не являются самостоятельными причинами, но способствуют развитию патологии, относятся различные нарушения принципов здорового образа жизни и объективные причины:
- Часто невралгия поясничного отдела позвоночника развивается как результат нарушения метаболизма кальция – в организм поступает недостаточно веществ, которые способствую его усвоению, и самого кальция. К этому же фактору можно отнести злоупотребление алкоголем.
- Возрастной фактор – по мере старения организма все его кости становятся менее прочными из-за отложения неорганических солей.
- Нередко невралгия поясничного отдела позвоночника является следствием развития сахарного диабета.
- Длительное переохлаждение и постоянные стрессовые условия снижают иммунитет, в результате чего значительно увеличивается риск развития инфекционных заболеваний, которые плохо отражаются и на костях, и на здоровье нервной системы.
- Наконец, позвоночная невралгия может явиться следствием длительного нарушения осанки, особенно если у пациента с детства не сложились привычки постоянно следить за правильным положением своего тела.
ОБРАТИТЕ ВНИМАНИЕ
Невралгия пояснично крестцового отдела позвоночника всегда развивается очень медленно. Поэтому даже первые симптомы, проявляющие себя как дискомфорт в зоне поясницы и тем более болевые ощущения, следует рассматривать как первый сигнал и немедленно пройти диагностику. Тогда лечение будет наиболее эффективным.
Советы невролога
Здоровье нервной системы – это гарантия нормальной жизнедеятельности и сознательной старости. ЦНС имеет отношение ко всем внутренним органам человеческого организма, поэтому ее нужно беречь и ограждать от любого рода болезней. Если патологическое нарушение все же развилось, то не медлите с обращением к врачу, в противном случае можно допустить негативные последствия.
Из статьи можно понять, чем занимается невролог, и что методики лечения дают хорошие результаты. Но если использовать их несвоевременно, эффекта можно и не достигнуть. Поэтому чтобы не сталкиваться с неприятностями, и не испытывать свою нервную систему и организм на прочность, лучше заболевание избежать.
Это возможно сделать, только соблюдая элементарные правила:
- Спать 8 часов в сутки;
- Питаться здоровой пищей;
- Отказаться от алкоголя и сигарет;
- Проводить на свежем воздухе не менее 2 часов в день;
- Заниматься спортом (хотя бы делать элементарную зарядку).
И пусть вы знаете, что невролог лечит у взрослых, но мы желаем, чтобы вас это обошло стороной.
{SOURCE}
Как записаться на прием к неврологу
Как лечить невралгию знает невролог в АО «Медицина» (клиника академика Ройтберга), записаться к которому на прием можно по телефону: +7 (495) 995-00-33. Для удобства пациентов на сайте предоставлена форма для обратной связи. Оставив заявку, вы сможете принять звонок из клиники для согласования удобного времени приема.
Межреберная невралгия лечение получает после исключения серьезных заболеваний, угрожающих жизни, поэтому может дополнительно потребоваться консультация терапевта или кардиолога.
Месторасположение клиники удобное – центр Москвы: 2-й Тверской-Ямской переулок, дом 10. Рядом находятся станции метро «Маяковская», «Белорусская», «Тверская», «Новослободская» и «Чеховская». Берегите себя и свое здоровье!
Часто задаваемые вопросы
Как записаться к неврологу?
В «Клинику доктора Груздева» вы можете записаться двумя способами: позвоните нам по телефону +7 (812) 606-79-63 или нажмите кнопку «Записаться» в правом верхнем углу сайта и заполните простую форму.
Если вы хотите сходить к неврологу в муниципальную поликлинику, то сначала нужно взять талон к терапевту, который при наличии показаний даст направление к этому специалисту.
Кто лечит депрессию и назначает антидепрессанты, невролог или психиатр?
Депрессия часто сопровождает неврологические заболевания, это может быть симптом органического поражения мозга. Она всегда ухудшает клинику неврологической болезни, снижает возможности восстановления пациента.
Депрессия выявляется после инсульта, при болезни Паркинсона, сосудистой деменции, болезни Альцгеймера. И, наоборот, при длительном течении депрессии без лечения возникают изменения в коре головного мозга, гиппокампе, амигдале.
Поэтому невролог занимается лечением депрессии. Однако он должен перенаправить больного к психиатру, если:
- присутствует тяжелая форма депрессии;
- у пациента есть суицидальные мысли;
- присутствует биполярное депрессивное расстройство.
Невролог может лечить самостоятельно малые и субсиндромальные депрессии.
Антидепрессанты врач-невролог тоже назначает, но для него приоритетнее минимум побочных эффектов и негативных взаимодействий с другими лекарствами, нежели клиническая эффективность препаратов. Антидепрессант не должен плохо влиять на неврологическое заболевание, вызывать повышение артериального давления, нарушать когнитивные функции, вызывать гипотензию.
Кто лечит болезнь Альцгеймера, психиатр или невролог?
Лучше всего, если поддержанием нормального состояния больного будут заниматься оба этих специалиста, каждый – по своему профилю. Это поможет лучше адаптироваться и повысит качество жизни.
Особенности неврологических болезней
Среди всех многочисленных особенностей неврологических болезней отдельного внимания заслуживают несколько основных. Во-первых, как уже упоминалось, эти заболевания имеют самые разнообразные причины. Из этого следует вторая особенность – большое количество признаков и симптомов, характерных для ряда других болезней.
То же самое лежит и в основе третей особенности, которая подразумевает диагностику и лечение неврологических болезней специалистами других отраслей медицины. В-четвертых, это преимущественно хронический и постоянно прогрессирующий характер течения. В особенности это касается наследственных заболеваний, таких как болезнь Альцгеймера, или дистрофических (рассеянный склероз).
Наконец, наиболее значимая особенность – трудности полного излечения, а порой и полная невозможность, например, в случае детского церебрального паралича. Также трудно поддаются лечению дистрофические формы, в результате которых нарушается структура нервной ткани. А эта ткань, как известно, не подлежит полноценной регенерации.