Причины митральной регургитации 1-4 степени, как выявить проблему и способы лечения
Содержание:
Классификация
В соответствии с локализацией нарушения сердечных клапанов, их разделяют на классификации:
- Митральная регургитается заключается в том, что кровоток из левого желудочка сердца попадает обратно в предсердие. Это приводит к его растяжению и усиленной работе и износу. Первое время это никак не замечается человеком, поскольку сердце возмещает патологию изменением своей формы. К причинам ее относят болезни сердца и сосудов, суставов и мышц, нарушение функций клапанов, отложения холестерина и кальция на внутренних стенках сосудов и миокарда, некоторые патологии соединительной ткани, аутоимунные процессы, неправильная работа обменных процессов, уменьшение кровоснабжения некоторых участков тела;
- Аортальная регургитация образуется при неполном закрытии створок или патологиях, связанных со строением самого большого непарного сосуда, когда, расширяясь, кольцо клапана тоже увеличивается и клапан просто не может сомкнуться полностью. Здесь происходит обратный ток крови в желудочек, который начинает излишне заполняться, растягиваясь, он забирает больше крови, а в сосуд поступает ее гораздо меньше. При этом сердце начинает качать кровь все быстрее и сильнее. Как следствие, кислородное голодание, застой крови в крупных сосудах;
- Трикуспидальная регургитация встречается реже. Возникает при завышенном давлении в малом круге. Приводит к опустошению правого отдела сердца, после чего происходит застой в венах большого круга. Внешне это может проявиться в посинении кожных покровов, увеличение размеров печени, взбухание вен на шее, мерцательная аритмия;
- Регургитация легочной артерии может возникать при атеросклерозе, сифилисе, эндокардите, или же быть врожденной. Не редко такая патология возникает при болезнях легочной системы. Представляет собой неполное закрытие клапана в артерии малого круга обращения крови.
 Формы митральной недостаточности
Формы митральной недостаточности
Дифференцальная диагностика
- Стеноз аорты с шумом крещендо / декрескендо изгнания, максимальным количеством точек над основанием сердца и проводимостью сонной артерии. ЭКГ показывает выраженную гипертрофию левого желудочка. Окончательный диагноз по эхокардиографии.
- Дефект межжелудочковой перегородки с полосатым струйным шумом холосистолического типа с максимумом пунктума выше левого нижнего края грудины. ЭКГ и рентгенография грудной клетки: бивентрикулярная гипертрофия, полнокровие легких на рентгенограмме. Окончательный диагноз по Допплеру.
- Гипертрофическая обструктивная кардиомиопатия: систолическая с максимумом пунктума выше нижней границы грудины, в основном громким четвёртым тоном сердца и другими звуковыми явлениями. ЭКГ: выраженная гипертрофия левого желудочка. Окончательный диагноз по эхокардиографии.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
Виды болезни
Регургитация трикуспидального клапана может быть врожденным или приобретенным заболеванием. У ребенка явление регистрируется в первые несколько месяцев. Бывает так, что работа клапанов сама становится на место. Врожденную аномалию намного легче контролировать, особенно если имеет место профилактика обострения болезни.
Приобретенный вид регургитации развивается совместно с другими заболеваниями сердца или сосудов.
Исходя из причин, которые влекут за собой развитие аномалии, болезнь может быть первичной или вторичной:
- Первичный тип регургитации трикуспидального клапана связан с болезнями сердечной мышцы. Причина возникновения – гипертензия легочной формы. Это означает, что кровь по легочной артерии бежит под сильно высоким давлением.
- Вторичная форма связана непосредственно с клапаном, который имеет нарушение в работе.
Учитывая тот факт, что регургитация всегда напрямую связана с недостаточностью сердечного клапана, она может быть абсолютной и функциональной. Абсолютная регургитация появляется, когда поражены клапанные створки. Является врожденной формой заболевания. Функциональная форма возникает на фоне сильного растяжения стенок клапана, что является следствием заболеваний или патологических процессов в легочной кровеносной системе, или по причине поражений, возникающих на тканях сердца.
Степени
Существует четыре степени переливания крови в обратную сторону:
- При 1 степени регургитации клапанов симптомы отсутствуют на протяжении нескольких лет. Большое количество возвращающейся крови увеличивает отдел сердца, что может вызвать, если должного лечения не последовало при выявлении, стойкое повышение артериального давления. При обследовании пациента выявляют шум в сердце, УЗИ показывает небольшое расхождение в клапане и незначительное нарушение кровотока.
- 2 степень регургитации клапанов сердца характеризуется большей выраженностью возвращающегося потока. Происходит застой в малом кругу.
- 3 степень регургитации клапанов характеризуется большой обратной струей, поток которой доходит до задней стенки предсердия. Здесь развивается повышение АД в легочной артерии, из-за которого происходит перегрузка на правую сторону сердечной мышцы. В следствии такого нарушения происходит недостаточность в большом круге кровообращения.
Оценка тяжести стадий определяется по мощности струи крови, которая возвращается в желудочек или предсердие:
- не выходит за переднюю створку клапана, соединяющего левый желудочек с предсердием;
- достигает или переходит створку;
- по величине потока подходит к половине длины желудочка;
- струя касается его верхушки.
Еще выделяют пролапс двухстворчатого сердечного клапана, из-за которого происходит обратное перетекание жидкой ткани организма различной степени. Раньше этот диагноз ставился не часто. Это связано с более новыми способами выявления заболевания. Использование метода допплерометрии помогло устанавливать точное количество возвращающейся струи.
Пролапс клапанов сердца обнаруживают у худых, высоких людей, подростков. В большем количестве случаев заболевание не вызывает никаких недомоганий у пациента и выявляется у молодых людей случайно, проходя разные медкомиссии, например, при поступлении в институт, или перед призывом в армию.
Если степень первая или даже нулевая, то в лечении нет необходимости. Главное не пропустить переход образование осложнения, для этого необходимо обследоваться у врача.
Регургитация митрального клапана 1 степени
Через митральный клапан кровь из левого предсердия поступает в левый желудочек сердца, и только потом в аорту. В отдельных случаях возникает регургитация митрального клапана – состояние, при котором клапан недостаточно смыкается или створки клапана прогибаются в полость левого предсердия, и это приводит к изменению направления потока крови.
Причины регургитации клапана
Пролапс митрального клапана с регургитацией относится к наиболее распространенным нарушениям сердечнососудистой системы. Заболеваний, приводящих к повреждению или ослаблению сердечного клапана, много. Отметим самые частые причины регургитации:
- врожденные патологии, передающиеся по наследству;
- ишемия сердца и гипертензия;
- ревматизм сердца;
- инфекционный эндокардит;
- травмы грудной клетки.
Специалисты-кардиологи предупреждают, что неконтролируемый или длительный прием медицинских препаратов Фенфлурамин и Дексефенфлурамин, также может привести к развитию патологии митрального клапана.
Симптомы регургитации митрального клапана
Симптомы заболевания могут развиваться постепенно или проявиться внезапно. Наиболее характерными признаками регургитации являются:
- постоянная физическая усталость;
- учащенное дыхание и быстрое сердцебиение;
- одышка;
- частые позывы к мочеиспусканию;
- кашель.
При проведении осмотра врач замечает:
- шумы в сердце;
- характерное потрескивание в легких;
- вибрации над сердцем;
- признаки правосторонней сердечной недостаточности (вздутие шейных вен, увеличение печени, отеки лодыжек).
Различают четыре степени регургитации митрального клапана:
- При регургитации митрального клапана 1 степени прогиб створок не превышает 3 – 6 мм, обратный кровоток незначительный, и состояние пациента близко к физиологической норме.
- При 2 (умеренной) степени заболевания прогиб створок составляет 9 мм, и клинические проявления становятся более заметны.
- 3 степень – выраженная регургитация клапана, характеризуется прогибом створок свыше, чем на 9 мм, при этом полость предсердия расширяется, стенки желудочка утолщаются, наблюдаются заметные нарушения сердечного ритма.
- Тяжелая регургитация клапана сердца – 4 степень, может повлечь опасные для жизни аритмии, тромбоэмболию (образование подвижных сгустков крови), инфицирование сердечного клапана, легочную гипертензию.
Диагностика и терапия при регургитации митрального клапана
Хотя регургитация в створках митрального клапана 1 – 2 степени не представляет угрозы здоровью, но из-за того, что нарушения могут прогрессировать, современная кардиология придает большое значение своевременному диагностированию патологии. При подозрении на заболевание проводят:
- УЗИ сердца;
- ЭКГ;
- рентгенографию грудной клетки;
- магнитно-резонансную томографию.
При незначительной и умеренной степенях регургитации митрального клапана рекомендуется ограничить психологические и физические нагрузки, вести здоровый образ жизни, а при необходимости использовать консервативные методы коррекции. Ревматическая митральная регургитация предполагает проведение антибиотикотерапии. При выраженной и тяжелой степенях требуется систематическая терапия, возможна хирургическая пластика клапана или его протезирование. С целью предотвращения тромбоэмболии при тяжелой регургитации кардиологи рекомендуют применять антикоагулянты – лекарственные препараты, препятствующие образованию тромбов.
Внимание! Если поставлен диагноз «регургитация митрального клапана» необходимо регулярно посещать врача и выполнять его рекомендации
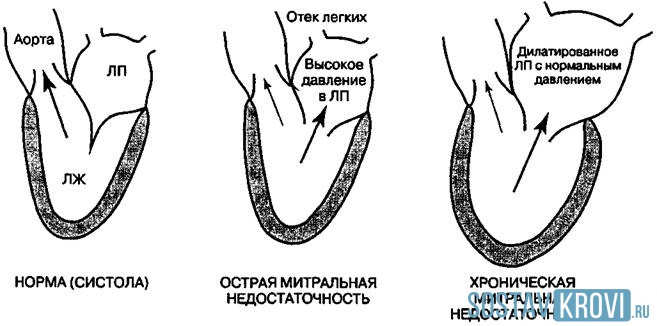
Симптомы митральной регургитации
Острая митральная регургитация вызывает такие же симптомы, как острая сердечная недостаточность и кардиогенный шок. Большинство больных с хронической митральной регургитацией сначала не имеют симптомов, и клинические проявления появляются постепенно, по мере увеличения левого предсердия, нарастания легочного давления и ремоделирования левого желудочка. Симптомы включают одышку, усталость (из-за сердечной недостаточности) и сердцебиение (часто из-за мерцательной аритмии). Иногда у больных развивается эндокардит (лихорадка, потеря в массы тела, эмболия).
Симптомы появляются, когда митральная регургитация становится умеренной или тяжелой. При осмотре и пальпации можно выявить интенсивную пульсацию в области проекции верхушки сердца и выраженные движения левой парастернальной области из-за увеличенного левого предсердия. Сокращения левого желудочка, которые усилены, увеличены и смещены вниз и влево, свидетельствуют о гипертрофии и дилатации левого желудочка. Разлитой прекардиальный подъем тканей грудной клетки встречается при тяжелой митральной регургитации вследствие увеличения левого предсердия, вызывающего смещение сердца кпереди. Шум регургитации (или дрожание) может ощущаться в тяжелых случаях.
При аускультации I сердечный тон (S1) может быть ослабленным или отсутствовать, если створки клапана ригидны (например, при сочетанном митральном стенозе и митральной регургитации на фоне ревматической болезни сердца), но обычно он есть, если створки мягкие. II сердечный тон (S2) может быть расщеплен, если не развилась тяжелая легочная артериальная гипертензия. III сердечный тон (S3), громкость которого на верхушке пропорциональна степени митральной регургитации, отражает выраженную дилатацию левого желудочка. IV сердечный тон (S4) характерен для недавнего разрыва хорд, когда левый желудочек не имел достаточно времени для дилатации.
Главный признак митральной регургитации – голосистолический (пансистолический) шум, который слышен лучше всего на верхушке сердца через стетоскоп с диафрагмой, когда больной лежит на левом боку. При умеренной митральной регургитации систолический шум имеет высокую частоту или дующий характер, но по мере увеличения потока он становится низко- или среднечастотным. Шум начинается с S1 в условиях, вызывающих несостоятельность створок в течение всей систолы (например, деструкция), но часто начинается после S (например, когда расширение камеры в систолу искажает аппарат клапана, а также когда ишемия миокарда или фиброз изменяют динамику). Если шум начинается после S2, он всегда продолжается до S3. Шум проводится вперед к левой подмышечной впадине; интенсивность может оставаться такой же или изменяться. Если интенсивность изменяется, шум имеет тенденцию к нарастанию в объеме к S2. Шум митральной регургитации усиливается при рукопожатии или приседании, потому что периферическое сопротивление сосудов нарастает, увеличивая регургитацию в левой предсердие. Интенсивность шумов уменьшается, когда больной стоит или при пробе Вальсальвы. Короткий неопределенный средний диастолический шум, возникающий из-за обильного митрального диастолического потока, может следовать сразу за S2 или казаться его продолжением.
Шум митральной регургитации можно спутать с трикуспидальной регургитацией, однако при последней шум увеличивается на вдохе.
, , , ,
Классификация (формы, виды, степени)
По протеканию заболевание может быть острым и хроническим; по этиологии – ишемическим и неишемическим.
Основные факторы возникновения острой формы заболевания являются:
- разрыв сухожильной хорды либо сосочковой мышцы;
- отрыв створки митрального клапана;
- острая форма инфекционного эндокардита;
- инфаркт миокарда;
- тупые травмы сердца.
К разнообразным причинам хронической формы недуга относят:
- воспаления;
- дегенеративные процессы;
- инфекция;
- структурные процессы;
- генетические аномалии.
Различается органическая и функциональная митральная недостаточность. Первая может развиваться в процессе структурных изменений самого клапана или удерживающих его сухожильных нитей. Вторая считается результатом расширенной полости левого желудочка в период его гемодинамической перегрузки, которая обусловлена болезнями сердечной мышцы.
Учитывая выраженность, выделяются 4 степени заболевания: с несущественной митральной регургитацией, умеренной, выраженной и тяжелой.
В клиническом протекании выделяются 3 степени:
- 1 (компенсированная) – несущественная незначительная митральная регургитация; она достигает 20-25% от систолического объема крови. Недостаточность может быть компенсирована гиперфункцией левых частей сердца. Кровоток небольшой (примерно 25%) и можно наблюдать только у клапана.Состояние больного в норме, симптоматика и претензии могут отсутствовать. Электрокардиограмма не покажет каких-либо изменений, в процессе диагностики выявляются шумы при систоле и несколько расширенные в левую сторону пределы сердца.
- 2 (субкомпенсированная) – регургитация достигает 25-50% от систолического объема крови. Может застаиваться кровь в легких и медленно нарастать бивентрикулярная перегрузка. Во время 2 стадии обратный кровоток может достигнуть середины предсердия, заброс крови превышает 25 — 50%. Предсердие не способно выталкивать кровь без повышения АД. Может развиться гипертензия легких.В данный момент может появиться одышка, тахикардия при нагрузках и в состоянии покоя, кашель. На электрокардиограмме не заметны изменения в предсердии, в момент диагностики обнаруживаются систолические шумы и увеличение пределов сердца.
- 3 (декомпенсированная) – сильно выраженная недостаточность. Кровь возвращается в левое предсердие в систолу и достигает 50-90% от всего объема. Может развиться тотальная недостаточность сердца. В период 3 степени кровь может доходить до задней стенки предсердия и достигает до 90% объема.Может наблюдаться увеличение левого предсердия, которое не способно вытолкнуть весь объем крови. Возникает отечность, увеличиваются размеры печени, увеличивается давление в венах. Электрокардиограмма свидетельствует о присутствии изменений в левом желудочке и митральном зубце.
Симптоматика
Например, признаки регургитации трикуспидального клапана определяются стадией развития болезни и ее формой. Во время первой и второй степени пациенты практически не замечают явных симптомов у себя
Но при этом можно обратить внимание на интенсивность пульсации вен в области шейного отдела. Причиной становится повышение давления крови в сосудах
Для определения такого симптома нужно приложить ладонь к шее с правой стороны. При прогрессировании заболевания больные замечают, что их вены набухают и подергиваются.
Признаки митральной регургитации хорошо проиллюстрированы на рисунке:
Симптомы недостаточности аортального клапана не проявляются очень длительно, и в этом ее опасность. Когда появляется одышка, слабость, бледность и приступы стенокардии, левый желудочек уже сильно расширен.
Недостаточность пульмонарного клапана проявляется нарушениями ритма, цианозом кожи, нарастанием отеков и увеличением печени.
Рекомендации при заболевании, что нельзя делать?
- Первоначальные профилактические меры в период 1 степени недуга.
- Профилактика заболеваний, которые сопровождаются повреждением клапанного аппарата, то есть ревматизма (системный воспалительный недуг с сердечным повреждением), инфекционного эндокардита (болезнь внутренней сердечной оболочки) и пр.
Когда есть наличие болезни, которая сопровождается повреждением клапанного аппарата сердца, возникновение сердечного порока можно предупредить ранней эффективной терапией:
- Закалка организма.
- Терапия очагов постоянной инфекции:
- во время хронического тонзиллита – операция по удаление миндалин;
- в период кариеса (формируется под воздействием микрочастиц, разрушающих зубы) – пломбируются пустоты и т. д.
- Вторичные профилактические меры направлены на предупреждение развития повреждения клапанного аппарата и сбоев работы сердца.
- Консервативная терапия пациентов с данным заболеванием.Используют медикаменты:
- средства с мочегонной функцией – способствуют выведению излишков жидкости;
- ингибиторы – используют в целях предупреждения недостаточности;
- нитраты – способствуют расширению сосудов, улучшению тока крови, понижению давления в системе сосудов легких;
- средства калия – повышают тонус миокарда;
- гликозиды (способствуют повышению ЧСС, уреживают их, используются во время мерцательной аритмии и при сердечной недостаточности).
-
Предупредить рецидив ревматизма возможно используя:
- лечение антибиотиками;
- закалку;
- устранение очагов постоянной инфекции;
- постоянного наблюдения специалистами.
Диагностика и лечение
У пациентов с хронической митральной регургитацией лечение направлено на предотвращение вторичных осложнений заболевания. Профилактика эндокардита указана на основе принятых рекомендаций. У пациентов с ревматическим клапанным заболеванием также должны быть реализованы рекомендации по профилактике рецидивной ревматической лихорадки
Поскольку многие пациенты с митральной регургитацией в конечном итоге нуждаются в хирургическом вмешательстве, а так как хирургическое вмешательство является более высоким риском при заболевании коронарной артерии, особенно важно оценить и лечить факторы риска развития коронарной артерии
Пролапс митрального клапана 2 степени диагностирует кардиолог, который слушает жалобы, задает уточняющие вопросы и при подозрении на патологию дает направление на дополнительные диагностические мероприятия:
- Эхография;
- Ультразвуковое обследование сердца.
Эти методы позволяют определить степень выраженности аномалии, интенсивность регургитации и другие нарушения сердечной деятельности.
Если возникает фибрилляция предсердий, указывается лечение антикоагуляцией, кардиоверсией или контролем скорости. Периодическая клиническая и эхокардиографическая оценка является ключом к оптимальному управлению хронической митральной регургитацией. Оперативное вмешательство при начале симптомов и раннее вмешательство для предотвращения систолической дисфункции левого желудочка или легочной гипертензии обеспечивают оптимальные клинические результаты. Частота эхокардиографии определяется причиной и тяжести митральной регургитации.
Пролапс митрального клапана 2 степени можно контролировать, занимаясь спортом: упражнения укрепляют сердце и замедляют прогрессирование заболевания.
Но перед началом следует проконсультироваться у кардиолога, чтобы он дал рекомендации и сообщил, какие упражнения выполнять не следует.
Пациенты с легкой регургитацией нуждаются в нечастых обследованиях, примерно каждые пять лет. Пациенты с умеренной митральной регургитацией и нормальным размером левого желудочка изучаются каждые 1-2 года. Однако, если регургитация тяжелая или если «умеренная» регургитация сопровождается дилатацией левого желудочка, то ежегодная эхокардиография является подходящей. Частота обследования должна быть увеличена, если есть временное изменение симптомов или физическое обследование, новая начальная фибрилляция предсердий или если последовательные исследования предполагают прогрессирующее расширение левого желудочка, сократительную дисфункцию или увеличение давления в легких.
Терапия направлена на блокирование боли и сопутствующего дискомфорта, восстановление нормального ритма и устранение патологических изменений в психическом состоянии.
Лечение пролапса осуществляется с применением следующих препаратов:
И наоборот, у пациента с умеренной или умеренной регургитацией интервал между эхокардиограммами может быть увеличен, если есть устойчивые результаты в течение двух-трех интервалов обследования. Нет конкретного подхода к самому процессу болезни у пациентов с первичной митральной регургитацией. Нет известных методов лечения, которые благоприятно изменяют ткань листочков при миксоматозном митральном клапане; аномалии листовок в этом генетическом расстройстве кажутся неотъемлемыми без каких-либо известных связанных клинических факторов или медицинского лечения.
-
Седативные средства.
Уменьшают тревожность, улучшают сон, снижают напряжение при стрессовых ситуациях. При невыраженных симптомах тревожности применяются лекарства на травяной основе: валериана, пустырник. -
Бета-адреноблокаторы.
Блокируют действие адреналина, восстанавливают нормальный пульс. -
Антикоагулянты.
Разжижают кровь, что положительно влияет на обменные процессы и снижает риск возникновения тромбов. -
Антидепрессанты, ноотропы.
Снижают выраженность астении и депрессии. -
Комплексы витаминов и минералов.
Устраняют дефицит веществ, улучшают сердечную деятельность и сосудистый тонус.