Корь у детей и взрослых — симптомы, последствия, профилактика
Содержание:
Эпидемиология
Корь — антропонозная убиквитарная инфекция. Единственным источником является больной человек (известны казуистические случаи заражения корью обезьяны при тесном контакте с больным человеком и наоборот). Вирус кори у заболевшего можно выделить из отделяемого со слизистых оболочек, из крови, ликвора, кала, мочи (с мочой он выделяется более длительно, чем из дыхательных путей).
Пациент заразен с последних дней инкубационного периода (2 дня), весь катаральный период (3-4 дня), период высыпания (3-4 дня). С 5 дня появления сыпи больной корью незаразен. Наиболее контагиозен больной в начальном (катаральном) периоде и в первый день появления сыпи.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. В окружающую среду вирус кори попадает при разговоре, кашле, чиханье и может распространяться с потоком воздуха на большие расстояния, в том числе по вентиляционной системе, коридорам и лестничным клеткам. Передача вируса через третье лицо, предметы обихода, игрушки, пищевые продукты практически невозможна, так как он малоустойчив во внешней среде.
У женщин, заболевших корью в конце беременности, возможно внутриутробное заражение плода. Восприимчивость человека к вирусу кори очень велика. Индекс контагиозности около 95-100%. Лица, ранее не болевшие корью и не привитые против нее, остаются восприимчивыми к кори в течение всей жизни. Чаще корью болеют неиммунные дети, реже — подростки 15-17 лет и лица старшего возраста. Кроме того, не исключены случаи заболевания корью у вакцинированных лиц. Корь у детей первых месяцев жизни наблюдается редко, что связано с трансплацентарным иммунитетом. Лица, переболевшие корью, приобретают стойкий пожизненный иммунитет.
Вирусоносительство при кори у здоровых лиц не установлено. При естественно протекающем эпидемическом процессе заболеваемость корью подвержена периодичности. Подъём заболеваемости наблюдался каждые 2-3 года, длительность межэпидемического периода не превышала 3 лет, что связано с накоплением неиммунных лиц. Максимальная заболеваемость корью приходится на зимне-весенний период, что в большей степени связано с концентрацией населения в помещениях, функционированием детских учреждений.
В последнее время заболеваемость корью стабилизировалась на спорадическом уровне благодаря эффективности вакцинации с использованием отечественной живой противокоревой вакцины. Это создает благоприятные перспективы для реализации национальной программы элиминации кори, что входит в общеевропейскую программу борьбы с корью.
Признаки и симптомы кори у детей и взрослых
Периоды заболевания
В течении классической кори различают четыре периода: катаральный, период высыпаний, пигментации и выздоровления. Длительность заболевания в среднем составляет около 10 дней. Колебания составляют 8 — 21 день. Каждый из периодов длиться 3 дня. Катаральный период может удлиняться до 7 дней.
Инкубационный период
Инкубационный период (период от момента заражения вирусами до появления первых симптомов заболевания) при кори составляет около 10 суток. Колебания составляют от 8 до 13 — 17 суток.
Рис. 5. На фото вид сыпи при кори.
Признаки и симптомы кори в катаральный период
Начинается заболевание с развития воспаления слизистых оболочек верхних дыхательных путей и конъюнктивы глаз. Отмечаются обильные слизистые выделения из носа, охриплость голоса и сухой кашель. Температура тела повышается до 39оС. Появляются симптомы интоксикации: слабость, разбитость, общее недомогание и потеря аппетита.
Конъюнктива глаз гиперемируется, веки отекают, из глаз появляются гнойные выделения. В крови отмечается снижение количества лимфоцитов (лимфопения).
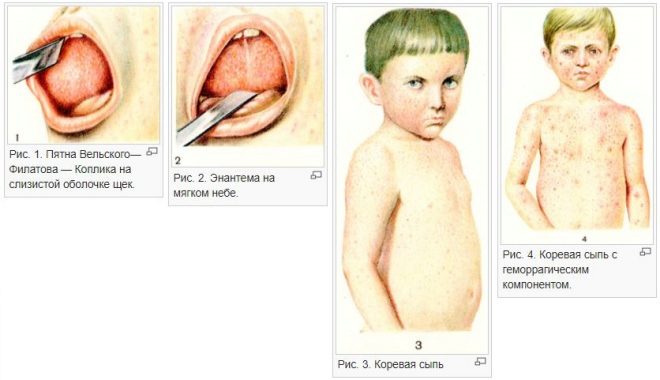
При появлении сыпи катаральные явления ослабевают и через 1 — 2 дня исчезают совсем. В полости рта на фоне гиперемированной, рыхлой и шероховатой слизистой оболочки появляются мелкие (с маковое зерно) беловатые пятна с красным венчиком по периферии. Высыпания носят название пятен Бельского-Филатова—Коплика. Они обычно располагаются на слизистой щек в области коренных зубов. На слизистой оболочке мягкого и твердого неба появляются пятна розового цвета (коревая энантема).
К концу третьего дня отмечается снижение температуры тела, но в период появления коревой сыпи она вновь значительно повышается, а симптомы интоксикации и поражения верхних дыхательных путей усиливаются.
Рис. 6. На фото симптомы кори — пятна Бельского-Филатова-Коплика на слизистой щек и коревая энантема в области неба.
Сыпь при кори
Сыпь при кори имеет вид папул размером около 2-х мм, окруженных участком покраснения неправильной формы. Местами сыпь сливается и тогда их конфигурация похожа на сложные фигуры с волнистыми (фестончатыми) краями. Основной фон кожных покровов остается неизмененным. Иногда на фоне коревой сыпи отмечаются петехии (кровоизлияния).
Сыпь у больного появляется на 4 — 5 день заболевания. Вначале она локализуется на лице, шее и за ушами. Через сутки сыпь распространяется на все туловище и покрывает верхнюю часть рук. Еще через сутки сыпью покрываются кожные покровы ног и нижнюю часть рук, при этом на лице сыпь начинает бледнеть.
При тяжелом течении заболевания сыпь носит сливной характер. Она покрывает все кожные покровы, в том числе появляется на ладонях и подошвах. На коже появляются многочисленные кровоизлияния и даже кровоизлияния, диаметр которых превышает 3 мм (эхимозы, в быту — синяки). Кровоизлияния появляются также на слизистой оболочке глаз и рта. Одутловатость лица, век, носа и верхней губы, покраснение конъюнктивы глаз, гнойные выделения, ринорея — основные симптомы кори в этот период.
Через 3 — 4 дня наступает период угасания сыпи. Снижается температура тела. На месте сыпи появляется пигментация — пятна бурого цвета.
Рис. 7. На фото корь у ребенка, начальная стадия. Сыпь вначале заболевания локализуется на лице, шее и за ушами (первый день высыпаний).
Рис. 8. На фото корь у детей. Сыпь появляется на туловище и верхних частях рук (второй день высыпаний).
Рис. 9. На фото корь у ребенка. Сыпь при кори, 2-й день высыпаний.
Признаки и симптомы кори у детей и взрослых в стадии пигментации
Пигментация сыпи при кори обозначает, что инфекционный процесс перешел в стадию окончания периода заразности и восстановления больного.
Пигментация сыпи, как и высыпания, происходит поэтапно. Она обусловлена проникновением в кожу эритроцитов во время высыпания и последующим распадом гемосидерина — пигмента, который образуется в результате распада гемоглобина.
Процесс начинается на 7 — 8 сутки заболевания и удерживается до 7 — 10 дней. На участках сыпи отмечается отрубевидное шелушение. Постепенно нормализуется температура тела.
Общее состояние больного нормализуется медленно. Явления астении и иммунодепрессии сохраняются длительное время.
Рис. 10. На фото сыпь при кори в стадии пигментации.
Признаки и симптомы кори у детей первого года жизни
Корь у детей первого года жизни имеет свои особенности:
- катаральный период часто отсутствует,
- повышение температуры тела и появление сыпи происходит одновременно,
- часто отмечается дисфункция кишечника,
- бактериальные осложнения регистрируются у 2/3 детей.
Рис. 11. На фото симптомы кори: увеличенные лимфатические узлы и конъюнктивит.
Профилактика
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. Глобальная смертность от кори снизилась на 73 % — с 548 000 случаев смерти в 2000 году до 145 700 случаев в 2013 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 % вакцинированных детей после первой дозы иммунитет не вырабатывается.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г., вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведении о прививках против кори. В возрастной категории 36-55 лет при тех же условиях вакцинация от кори показана представителям некоторых профессий.
Вакцина против кори очень эффективна. После введения одной дозы 85 % детей девятимесячного возраста и 95 % детей двенадцатимесячного возраста получают иммунитет. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают иммунитет после введения второй дозы.
При охвате вакцинации в какой-либо местности более 93 % вспышек кори, как правило, больше не происходит, однако они могут вновь начаться при снижении охвата..
Защитное действие вакцины длится много лет. Остается неясным, становится ли она менее эффективной в течение длительного времени. Кроме того, вакцина может защитить от заболевания при введении в течение нескольких дней после заражения.
Безопасность
Вакцина, как правило, безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные эффекты обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар. Зарегистрирован один случай анафилаксии на примерно сто тысяч вакцинаций. Увеличения случаев синдрома Гийена-Барре, аутизма и воспалительных заболеваний кишечника не выявлено.
Лекарственная форма
Вакцина применяется самостоятельно или в комбинации с другими вакцинами, включая вакцину против краснухи, вакцину против паротита и вакцину против ветряной оспы (в составе комбинированных вакцин MMR и MMRV). Вакцина работает одинаково хорошо во всех лекарственных формах. Всемирная организация здравоохранения рекомендует проведение вакцинации детям в возрасте девяти месяцев в тех регионах, где это заболевание является распространенным, и в возрасте двенадцати месяцев — в тех регионах, где заболевание встречается редко. Это живая вакцина. Вакцина производится в виде порошка, который необходимо смешивать непосредственно перед введением подкожно или внутримышечно. Проверка эффективности вакцины осуществляется по анализу крови.
При случае болезни всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится плановая вакцинопрофилактика живой коревой вакциной (ЖКВ) в соответствии с календарём прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага.
Источник инфекции изолируется на весь заразный период (до 4-го дня высыпаний). Бывшие с ним в контакте дети и взрослые, работающие с детьми (за исключением лиц, ранее болевших корью, привитых, серопозитивных с титром противокоревых антител 1:5 и выше), подвергаются разобщению с другими детьми на 17 дней (при введении иммуноглобулина — 21 день).
Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 мес. и беременным.
Желательно дифференцированное серологическое обследование с целью выявления серонегативных лиц с последующей вакцинацией ЖКВ или другими противокоревыми вакцинами.
Профилактика
Ускоренные мероприятия по иммунизации оказали значительное воздействие на снижение смертности от кори. Глобальная смертность от кори снизилась на 73 % — с 548 000 случаев смерти в 2000 году до 145 700 случаев в 2013 году. Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины, так как примерно у 15 % вакцинированных детей после первой дозы иммунитет не вырабатывается.
В соответствии с российским национальным календарём прививок, который утверждён приказом Министерства здравоохранения РФ № 125н от 21 марта 2014 г., вакцинация против кори проводится комбинированной живой вакциной от кори, краснухи и паротита одновременно в возрасте 12 месяцев, ревакцинация — в 6 лет.
В соответствии с тем же приказом вакцинация против кори и ревакцинация против кори показана всем детям и взрослым в возрасте от 1 года до 35 лет в том случае, если они не болели, не привиты, привиты однократно против кори или не имеют сведении о прививках против кори. В возрастной категории 36-55 лет при тех же условиях вакцинация от кори показана представителям некоторых профессий.
Вакцина против кори очень эффективна. После введения одной дозы 85 % детей девятимесячного возраста и 95 % детей двенадцатимесячного возраста получают иммунитет. Почти все, у кого не развивается иммунитет после введения первой дозы, приобретают иммунитет после введения второй дозы.
При охвате вакцинации в какой-либо местности более 93 % вспышек кори, как правило, больше не происходит, однако они могут вновь начаться при снижении охвата..
Защитное действие вакцины длится много лет. Остается неясным, становится ли она менее эффективной в течение длительного времени. Кроме того, вакцина может защитить от заболевания при введении в течение нескольких дней после заражения.
Безопасность
Вакцина, как правило, безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные эффекты обычно слабо выражены и быстро проходят. К ним относятся боль в месте инъекции или небольшой жар. Зарегистрирован один случай анафилаксии на примерно сто тысяч вакцинаций. Увеличения случаев синдрома Гийена-Барре, аутизма и воспалительных заболеваний кишечника не выявлено.
Лекарственная форма
Вакцина применяется самостоятельно или в комбинации с другими вакцинами, включая вакцину против краснухи, вакцину против паротита и вакцину против ветряной оспы (в составе комбинированных вакцин MMR и MMRV). Вакцина работает одинаково хорошо во всех лекарственных формах. Всемирная организация здравоохранения рекомендует проведение вакцинации детям в возрасте девяти месяцев в тех регионах, где это заболевание является распространенным, и в возрасте двенадцати месяцев — в тех регионах, где заболевание встречается редко. Это живая вакцина. Вакцина производится в виде порошка, который необходимо смешивать непосредственно перед введением подкожно или внутримышечно. Проверка эффективности вакцины осуществляется по анализу крови.
При случае болезни всем непривитым контактным лицам старше 1 года проводится экстренная вакцинопрофилактика, при наличии противопоказаний вводится иммуноглобулин.
С целью создания активного иммунитета проводится плановая вакцинопрофилактика живой коревой вакциной (ЖКВ) в соответствии с календарём прививок, а также детям и взрослым при отсутствии у них противокоревых антител. Комплекс противоэпидемических мероприятий в очаге инфекции включает выявление источника инфекции, контактных, имевших факт безусловного или вероятного общения с больным, для установления границ очага.
Источник инфекции изолируется на весь заразный период (до 4-го дня высыпаний). Бывшие с ним в контакте дети и взрослые, работающие с детьми (за исключением лиц, ранее болевших корью, привитых, серопозитивных с титром противокоревых антител 1:5 и выше), подвергаются разобщению с другими детьми на 17 дней (при введении иммуноглобулина — 21 день).
Экстренная профилактика нормальным иммуноглобулином человека проводится в первые 5 дней после контакта детям от 3 до 12 мес. и беременным.
Желательно дифференцированное серологическое обследование с целью выявления серонегативных лиц с последующей вакцинацией ЖКВ или другими противокоревыми вакцинами.
Осложнения (последствия) кори
Причиной осложнений кори является влияние вируса на иммунную систему организма больного. В периферической крови резко понижается количество Т-лимфоцитов. Способствует развитию воспаления аллергизация организма на белковые компоненты вирусов, что приводит к повышению проницаемости мелких сосудов и повреждению их стенок. В слизистых оболочках органов и тканей (чаще дыхательной и пищеварительной системы) развивается катарально-некротичекое воспаление.
- Наслоение вторичной (вирусно-бактериальной) инфекции приводит к развитию целого ряда гнойно-некротических воспалительных процессов в носу, гортани, трахее, бронхах и легочной ткани.
- Развивается стоматит и колит.
- При заболевании всегда развивается конъюнктивит. Часто поражается роговица глаза.
- В период пигментации нередко возникает воспаление среднего уха.
- При неблагоприятных санитарно-гигиенических условиях развиваются гнойничковые поражения кожных покровов, вызванных стрепто- и стафилококками.
- Нарушения микроциркуляции в головном мозге приводит к гипоксии, развивается энцефалопатия. Коревая энцефалопатия чаще регистрируется у детей раннего возраста. Более тяжелое осложнение кори — энцефалит и менингоэнцефалит. Патология развивается на 5 — 7 день заболевания. Течение заболевания тяжелое, с высоким показателем летальности (до 10%). У выживших детей (около 40%) часто отмечаются психические расстройства и эпилепсия.
- Поражение зрительных и слуховых нервов всегда заканчиваются тяжелыми последствиями. Поражение спинного мозга приводит к тазовым расстройствам.
- Очень редко в результате коревой инфекции развивается миокардит, гепатит и гломерулонефрит.
Рис. 12. На фото корь у детей. Присоединение вторичной инфекции приводит к развитию бактериального конъюнктивита. Конъюнктива глаз гиперемируется, веки отекают, из глаз появляются гнойные выделения.
Лечение кори
Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
1. Постельный режим
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
2. Симптоматическое лечение (лекарства при кори)
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Лекарственные средства при кори
При боли и повышенной температуре назначаются жаропонижающие препараты — «Диклофенак», «Ибупрофен», «Парацетамол».
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Не рекомендуется также давать детям «Аспирин», т.к. он может спровоцировать ряд осложнений, включая синдром Рея.
При сильном кашле назначают отхаркивающие препараты и муколитики — «Амброксол», «АЦЦ», «Бромгексин», «Лазолван», «Мукалтин», «Корень алтея».
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
При аллергических реакциях, высыпаниях на коже и зуде назначается прием антигистаминных препаратов — «Диазолин», «Кларитин», «Супрастин».
При сильном зуде кожи рекомендуется ежедневно омывать кожу водой с порошком «Деласкин».
Против тошноты и рвоты назначают — «Мотилиум», «Пипольфен», «Церукал».
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
При развитии конъюнктивита, в зависимости от его типа, глаза обрабатываются антибиотиками (при бактериальном конъюнктивите) – «Левомицитин» (0,25 %), «Альбуцид» (20 %), «Ципрофлоксацин», противовирусными средствами (при вирусном конъюнктивите) — «Интерферон», «Керецид», «Лаферон».
Для профилактики осложнений, глаза закапывают противовоспалительными каплями – «Сульфацил».
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препаратов (антибиотиков). Антибиотики назначаются на основе диагностики и зависят от конкретного вида бактерий.
3. Дезинтоксикационная терапия
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
- обильное питье — до 2-3 л жидкости в сутки, желательно добавляя в питье витамин С;
- прием детоксикационных препаратов: «Атоксил», «Альбумин».
4. Укрепление иммунной системы
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Для укрепления иммунной системы и стимулирования ее деятельности назначают иммуностимуляторы — «Иммунал», «Имудон», «Лизобакт».
Лечение решительное, для инфекции губительное
Лечить корь разрешается в домашних условиях, но в случае, если инфекция вызвала серьезные осложнения, терапия проводится в больнице.
Медикаментозное
Непосредственно от самого заболевания никаких лекарств не существует. Все прописанные врачом препараты направлены на то, чтобы улучшить состояние больного, снизив выраженность симптомов:
- Во время болезни после консультации врач может назначить приём жаропонижающих препаратов, чтобы избавиться от лихорадки. Принимать их следует по 1 таблетке 1-2 раза в день в зависимости от улучшения состояния.
- Назначаются специальные лекарства от кашля и насморка, чтобы снизить дискомфорт больного.
- При осложнении в виде конъюнктивита прописываются глазные капли в виде Сульфацила натрия. Курс использования капель 5-8 дней.
- Если инфекция осложнена отитом или воспалением лёгких, то врач может прописать приём антибиотиков в течение минимум 5-6 дней. Если эффект от них не прослеживается, то препарат заменяется. Самые часто используемые антибиотики для лечения инфекции это Сумамед и Азитромитцин.
- Также прописываются антигистаминные препараты, чтобы снизить проявление симптомов и аллергических реакций, например, Супрастин или Кларитин. Антигистамины принимаются в среднем по таблетке 1-2 раза в сутки.
- Рекомендуется принимать поливитаминный комплекс (Центрум, Аевит).
Народное
Параллельно с лекарствами, которые прописывает врач, после согласования с ним допускается использование народных методов, улучшающих общее самочувствие больного и быстрее выздороветь.
Большей популярностью в данном случае используются настои, сделанные из цветков липы, малины, калины, алтея и березовых почек. Также лечение проводят при помощи лечебных ванн с отварами различных трав.
Несколько рецептов:
- Чтобы приготовить настой из липовых цветов, нужно взять 40 грамм сырья и залить их 500 мл кипятка, после чего дать настояться в течение 2 часов и процедить. Принимать такой настой нужно теплым ежедневно.
- Настой из березовых почек делается следующим образом: Берётся 5 грамм сырья и заливается 100 мл кипятка, после чего дают настояться в течение часа, процеживают и принимают 3 раза каждый день.
- Действенным народным средством от сыпи может стать отвар, сделанный из цветков трехцветной фиалки. Для этого нужно взять 20 грамм сырья, залить 300 мл кипятка, подержать 5-10 минут на водяной бане и дать настояться в течение часа. После этого пить отвар в качестве чая.
Важные рекомендации
В первую очередь, если болен ребёнок, то его следует изолировать от общества других детей. В процессе лечения должен соблюдаться строгий постельный режим с постоянной сменой белья. Помещение должно хорошо проветриваться. Больному необходимо употреблять большое количество воды, особенно при сильной лихорадке.
Рекомендуется употреблять побольше продуктов, содержащих витамины А и С. Питание должно быть легким, согласно специальной диеты, не нагружающим сильно печень. Еда не слишком горячая или холодная, не острая и не соленая.
Эпидемиологический надзор
В условиях спорадической заболеваемости важны активный и систематический сбор, анализ и оценка необходимой информации, постоянный обмен ею между всеми заинтересованными службами и ведомствами. Прежде всего эпидемиологический надзор включает отслеживание широты охвата прививками, иммунологический контроль привитости и защищённости детей. Ретроспективный и оперативный анализы заболеваемости направлены на выявление факторов риска заболеваемости населения. Один из принципов эпидемиологического надзора за корью — использование классификации случаев этой инфекции.
- Случай острого заболевания, при котором отмечен один или несколько типичных клинических признаков кори, классифицируют как «подозрительный».
- Случай острого заболевания, при котором выявлены клинические признаки, отвечающие «стандартному определению» случая кори, и эпидемиологическая связь с другим подозрительным или подтверждённым случаем данной болезни классифицируют как «вероятный».
- Случай кори, классифицированный как «подозрительный» или «вероятный», после лабораторного подтверждения диагноза реклассифицируют как «подтверждённый».
Выборочные серологические обследования направлены на получение сведений об иммунологической структуре различных социально-возрастных групп населения. Необходимо также анализировать сведения о биологической активности отдельных серий ЖКВ. В последние годы в связи с перспективой ликвидации кори в глобальном масштабе появилась потребность осуществления вирусологического мониторинга за «дикими» штаммами возбудителя кори.