Лейкоплакия вульвы: симптомы и лечение
Содержание:
Лейкоплакия наружных половых органов у женщин: лечение, которое предлагают в ДЕКА клинике
В нашей клинике к лечению любого заболевания, в том числе и лейкоплакии, подходят комплексно. Специалисты предлагают сочетать друг с другом различные методы лечения:
- гормональную терапию (применение гормональных средств по досконально расписанной схеме без вреда для здоровья);
- метод радиоволн;
- воздействие лазером.
Каждая пациентка может рассчитывать на индивидуальный подход и на несколько вариантов лечения, из которых она может выбрать наиболее подходящий (по частоте посещения, стоимости, наличию противопоказаний и т.д.). Специалисты ДЕКА клиники гарантируют положительный исход даже самого сложного случая лейкоплакии. У нас успешно лечат простую, чешуйчатую и эрозийную формы данного заболевания.
Периоды менопаузы и климакса всегда сопряжены с гормональной перестройкой организма женщины и нередко осложняются появлением различных неприятных симптомов и заболеваний. Одним из таких гинекологических недугов, относящихся к предраковым состояниям, является лейкоплакия вульвы. Вначале это заболевание может протекать абсолютно бессимптомно, а при отсутствии своевременного лечения может приводить к развитию онкологического процесса.
Лейкоплакия вульвы (или склеротический лишай) является дистрофическим заболеванием вульвы с проявлениями плоскоклеточной гиперплазии выстилающего вульву многослойного плоского эпителия. При этом заболевании наблюдается появление в тканях вульвы в норме отсутствующих роговых и зернистых слоев, которые приводят к развитию, пара- и гиперкератоза. Это заболевание может сочетаться с краурозом вульвы, и такие клинические случаи в последние годы все чаще наблюдаются в практике гинекологов. При лейкоплакии вульвы озлокачествление клеток и развитие рака вульвы наблюдается у 13-30% пациенток, а при сочетании с краурозом риск появления повышается. К сожалению, врачи отмечают и тот факт, что это гинекологическое заболевание становится «моложе» и все чаще выявляется и у женщин молодого возраста.
В этой статье мы ознакомим вас с причинами, симптомами, способами диагностики, лечения и профилактики лейкоплакии вульвы. Эта информация позволит вам вовремя начать лечение и предупредить развитие тяжелых осложнений.
Пока современная медицина не может дать точного ответа о причине развития лейкоплакии вульвы в каждом конкретном клиническом случае, но врачам хорошо известны те факторы, которые могут привести к изменениям в клеточном составе эпителия вульвы. К ним относят:
- хронические воспалительные заболевания половых органов;
- эрозия и дисплазия шейки матки;
- травмы половых органов;
- гормональный дисбаланс;
- заражение;
- пренебрежение правилами личной гигиены;
Все эти факторы приобретают особую опасность возрасте после 40 лет или в период менопаузы.
Психиатры рассматривают лейкоплакию как психосоматическое заболевание , которое провоцируется целым комплексом психоэмоциональных нарушений и может корректироваться изменением образа мыслей. Как правил, женщины с таким диагнозом испытывают постоянное недовольство собой и действиями окружающих их людей, предъявляют повышенные требования к себе и глубокое недоверие к своим близким и родственникам.
Намного реже лейкоплакия вульвы развивается в детском возрасте . Однако все вышеперечисленные факторы могут стать причиной изменений в слизистой вульвы и у девочек. Именно поэтому регулярные профилактические осмотры в таком возрасте приобретают важную роль , и при появлении первых же признаков заболевания необходимо сразу же обращаться к врачу.
Какой методике прижигания лучше отдать предпочтение: электрокоагуляции или лазеролечению?
Методика удаления очагов лейкоплакии при помощи электрокоагуляции была популярной в прошлом и считалась безопасной для пациенток. Практика показала, что подобный способ может спровоцировать некоторые побочные эффекты, среди которых кровотечения, нарушения менструального цикла и имплантационный эндометриоз. Чтобы избежать подобных последствий, лучше выбрать менее травматичную методику.
Гинекологи рекомендуют следующие методы безболезненного и безопасного удаления даже обширных очагов влагалищной лейкоплакии:
- Лазерная коррекция. Воздействуя на патологические клетки направленным лазерным лучом, удается добиться повышения температуры внутриклеточной жидкости, с последующим ее закипанием и испарением. В результате разрушаются только ороговевшие ткани, а сосуды “запаиваются”, что исключает кровотечения и травмирование здоровых тканей.
- Криодеструкция. Прижигание очагов лейкоплакии жидким азотом сверхнизких температур демонстрирует высочайшую эффективность и низкую вероятность развития рецидива – результативность метода до 96%.
- Радиоволновое прижигание. Радиоволновой нож минимально травмирует ткани, поэтому показан нерожавшим женщинам, которые в ближайшем будущем планируют беременность.
Медицинский центр “Радуга» предлагает пациенткам только современные и безопасные методики лечения лейкоплакии, которые позволят женщине вернуться к нормальной жизни и обезопасить себя от рака.
Симптомы и признаки лейкоплакии вульвы
Клинические проявления лейкоплакии вульвы не всегда выражены, особенно если участки лейкоплакии небольшие. Пациентки могут жаловаться на чувство зуда и дискомфорта в зоне вульвы различной интенсивности, но данные проявления неспецифичны для лейкоплакии вульвы и могут принадлежать любой другой патологии, например, инфекционно-воспалительному процессу либо аллергическому заболеванию.
Заболевание формируется медленно и зачастую незаметно для женщины. На начальных этапах его развития неблагополучие в слизистых вульвы можно обнаружить при визуальном осмотре. К сожалению, среди пожилых пациенток бытует мнение о необязательности регулярного посещения гинеколога при отсутствии активных жалоб, поэтому лейкоплакия вульвы у них диагностируется в более поздних стадиях.
При визуальном осмотре наружных гениталий хорошо визуализируется картина атрофического процесса
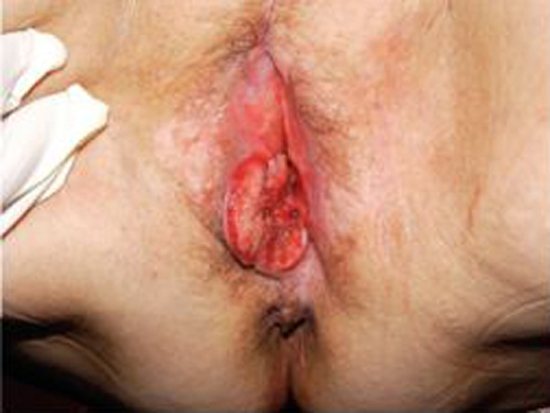
В первую очередь обращает на себя внимание депигментация кожных и слизистых покровов, которые становятся более светлыми, белесоватыми и блестящими. На слизистых видны типичные участки видоизмененного эпителия в виде отграниченных белых бляшек, окруженных валиком
Размеры бляшек варьируют от величины просяного зернышка до более крупных.
Согласно степени распространения лейкоплакия вульвы может быть изолированной или диффузной. Изолированная лейкоплакия ограничивается одним небольшим участком видоизмененного эпителия вульвы, а ее диффузная форма характеризуется появлением сливающихся очагов, которые буквально расползаются на окружающие кожные и слизистые покровы.
Согласно степени выраженности гиперкератоза и внешнему виду очагов лейкоплакию вульвы классифицируют как плоскую, гипертрофическую и бородавчатую.
Плоская лейкоплакия вульвы выглядит как гладкие белесоватые пятна на фоне неизмененной слизистой, их можно удалить тампоном, но потом они появляются вновь.
Гипертрофическая форма отличается выпуклыми, сухими бляшками, которые могут сливаться воедино и не отделяются от подлежащих тканей.
Значительным разрастанием и ороговением поверхности характеризуется бородавчатая лейкоплакия вульвы. Нередко она осложняется воспалением окружающих тканей, появлением трещин и эрозий.
Визуальная картина лейкоплакии вульвы может выглядеть совершенно иначе, если патологический процесс сопровождается местным воспалением. При расчесах кожи и слизистых образуются микротравмы, через них в поверхностные слои попадает вторичная инфекция. Инфицированные ткани выглядят покрасневшими, покрываются белыми, иногда творожистыми, налетами, при попытке их удалить обнажается эрозированная, кровоточащая поверхность.
Внешне лейкоплакия вульвы может быть похожа на проявления папилломавирусной инфекции, склеротический лишай, нейродермит, диабетический дерматит и прочие недуги. Поэтому заболевание требует дополнительной дифференциальной диагностики.
Одним из ведущих диагностических методов является вульвоскопия. Методика аналогична кольпоскопии, но отличается только тем, что осматривается не шейка матки, а ткани вульвы. Простая вульвоскопия изучает при большом увеличении очаги лейкоплакии, а расширенная дополняет этот осмотр специфическими диагностическими пробами – с йодом и раствором уксусной кислоты. После обработки бляшки 3% уксусной кислотой ее границы становятся более четкими, а при контакте с раствором йода лейкоплакия не окрашивается и остается белой (йоднегативная зона).
При цитологическом исследовании обнаруживаются скопления эпителиальных клеток с признаками ороговения (те самые чешуйки, которые видны при вульвоскопии).
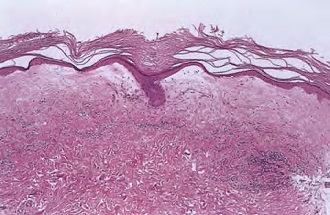
Чтобы изучить строение не только поверхности зоны лейкоплакии, но и ее подлежащие слои клеток, необходимо гистологическое обследование. Оно является решающим при определении дальнейшей тактики. Если в изучаемом материале не обнаруживаются нежелательные клетки с признаками атипии, патологический процесс на вульве считается фоновым. В противном случае лейкоплакию вульвы соотносят с предраковым процессом.
Лечение
 Решение о том, как лечить лейкоплакию вульвы, принимает врач-гинеколог, нередко вместе с онкологом. Оно зависит от степени и характера изменений и преследует такие задачи, как уменьшение симптомов заболевания и предотвращение злокачественного перерождения бляшек. Как правило, это длительное комплексное лечение, требующее регулярного контроля врача. Нередко вместе с традиционным лечением врач назначает и хорошо себя зарекомендовавшие народные средства.
Решение о том, как лечить лейкоплакию вульвы, принимает врач-гинеколог, нередко вместе с онкологом. Оно зависит от степени и характера изменений и преследует такие задачи, как уменьшение симптомов заболевания и предотвращение злокачественного перерождения бляшек. Как правило, это длительное комплексное лечение, требующее регулярного контроля врача. Нередко вместе с традиционным лечением врач назначает и хорошо себя зарекомендовавшие народные средства.
Традиционные методы лечения
1. Медикаментозная терапия
В первую очередь, это применение противовоспалительных, антизудовых и антигистаминных средств, чаще всего в виде свечей, вагинальных шариков, кремов, мазей. По результатам анализов врач может назначить и внутренний прием антивоспалительных препаратов: таблетки или инъекции.
При необходимости гормональной коррекции назначают преднизолон, препараты эстрогена и эстриола.
Как правило, прописывают витаминные комплексы, особенно курс витамина А, ответственного за здоровье эпителия.
2. Физиотерапевтические процедуры
Физиолечение направлено на укрепление защитных сил организма, нормализацию обмена веществ и гормонального фона, оказывает дополнительное антивоспалительное действие.
3. Хирургическое вмешательство
 Оперативное вмешательство — не всегда крайняя мера, иногда такие методы применяют и на ранних стадиях, если терапевтическое лечение оказалось неэффективным. Оно заключается в том, что очаги лейкоплакии иссекают скальпелем (иногда используют более щадящий инструмент — радионож). После заживления и формирования здорового эпителия необходимо принимать превентивные меры, чтобы не допустить повторного развития заболевания.
Оперативное вмешательство — не всегда крайняя мера, иногда такие методы применяют и на ранних стадиях, если терапевтическое лечение оказалось неэффективным. Оно заключается в том, что очаги лейкоплакии иссекают скальпелем (иногда используют более щадящий инструмент — радионож). После заживления и формирования здорового эпителия необходимо принимать превентивные меры, чтобы не допустить повторного развития заболевания.
4. Гигиенические мероприятия
При выявлении и лечении лейкоплакии вульвы большое значение имеет тщательная гигиена половых органов
Важно не допустить появления трещин и их инфицирования, а также ослабить раздражение и зуд
Поэтому не рекомендуется использовать мыло, правильнее выполнять гигиенические процедуры теплой кипяченой водой, еще лучше — отварами ромашки/календулы. Заметный положительный эффект дает отказ от синтетических тампонов, прокладок, нижнего белья из ненатуральных материалов.
5. Организация питания
Диета, рекомендуемая при лейкоплакии, направлена на то, чтобы снизить риск аллергенного и канцерогенного воздействия. Она заключается в отказе от жирного, копченого, острого, черного чая и кофе (зеленый чай, напротив, показан, так как обладает выраженными антиоксидантными свойствами), алкоголя.
Узнай как проходит современное лечение папилломавирусной инфекции, чтобы быть готовым в случае чего.
Чтобы точно поставить диагноз — нужна гистология, что это такое вы узнаете в статье.
А как помогают пиявки при лечении гинекологических заболеваний можно узнать, перейдя сюда, это всегда актуально.
Народные средства лечения
 При выявлении лейкоплакии вульвы лечение народными средствами не является основным, но в сочетании с методами традиционной медицины дает хороший эффект.
При выявлении лейкоплакии вульвы лечение народными средствами не является основным, но в сочетании с методами традиционной медицины дает хороший эффект.
Кроме ромашки аптечной и календулы, с их общеуспокоительным и противовоспалительным действием, в народной медицине практикуется лечение отварами
- вероники лекарственной (внутрь до 300 мл ежедневно, также спринцевания и сидячие ванны),
- боровой матки (ежедневно выпивать по 1 стакану, курс лечения составляет 1 месяц, после чего необходим такой же по длительности перерыв),
- сбора из равных частей вероники лекарственной, душицы, ромашки, тысячелистника, крапивы двудомной, почечуйного горца и узколистого кипрея (такой отвар также принимается внутрь: два стакана нужно выпить в течение дня).
Лечение
Лечение лейкоплакии вульвы предполагает системный подход. Пациентка нуждается в диспансерном наблюдении в женской консультации либо у онколога при выявлении признаков озлокачествления.
Терапевтическая тактика определяется в зависимости от таких параметров, как: степень поражения слизистой, тип и особенности имеющихся патологических изменений. Лечение направлено на ликвидацию симптоматики, улучшение общего самочувствия, предотвращение малигнизации бляшек. На начальной стадии применяется консервативный метод под постоянным врачебным контролем.
Иногда лейкоплакия вульвы возникает в период беременности. При благоприятном течении без прогрессирования симптоматики показаны роды естественным путём. В случае выраженной сухости слизистых, наличии изъязвлений и трещин необходимо провести кесарево сечение.
Консервативная терапия
Лечебный протокол включает:
- приём медикаментозных средств;
- осуществление регулярных гигиенических мероприятий;
- следование принципам диетического питания;
- физиотерапию.
Лечение лейкоплакии вульвы препаратами помогает устранить дискомфортные ощущения. К применению назначаются:
- местные лекарственные средства (мази, крема): «Банеоцин», «Белодерм», «Элидел», «Дермовейт»;
- мази, снимающие зуд: «Синафлан», «Белодерм», «Прогестерон», «Тридерм»;
- антигистамины: «Лоратадин», «Тавегил», «Кларисенс»;
- кремы на гормональной основе: «Эстриол», «Тестостерон», «Прогестерон»;
- антибиотики (при присоединении вторичного инфицирования): «Левомеколь», «Синтомицин», «Хлоргексидин».
Для укрепления иммунной защиты организма и нормализации состояния вульвы необходимо принимать витаминно-минеральные составы.
Если противозудные средства не дают положительного результата, выполняются новокаиновые блокады и радиоволновая пункция.
Сильный воспалительный процесс, вторичное инфицирование предполагают применение противовоспалительных, антибактериальных лекарств в таблетированной форме, а также инъекции.
При развитии нарушений психоневрологического характера требуется посетить психолога и пройти курс лечения препаратами из группы антидепрессантов и транквилизаторов.
Диета
В период терапии необходимо кардинально пересмотреть рацион питания и полностью отказаться от:
- алкоголя;
- крепкого чая и кофе;
- жирной, копчёной, острой пищи.
Меню должно включать продукты, содержащие высокий процент витамина А. Обязательны свежие овощи, диетические разновидности мяса, рыбы, каши и другие молочные блюда.
Физиотерапия

Для десенсибилизации и снятия воспаления пациентку направляют на физиопроцедуры:
- фонофорез;
- радиоволны;
- воздействие магнитными полями, ультразвуком;
- дарсонваль;
- минеральные ванны;
- облучение крови лазерными лучами;
- занятия ЛФК.
Гигиенические мероприятия
В течение периода лечения важно соблюдать определённые правила:
- избегать перегрева тела, стараться не находиться под солнцем слишком долго, не посещать бани и сауны;
- не носить синтетическое, плотно прилегающее к телу бельё;
- не пользоваться средствами личной гигиены, которые пересушивают кожу, не спринцеваться;
- подмываться только кипячёной водой (для смягчения добавлять соду), делать протирания травяными отварами (ромашка, крапива, шалфей);
- во время менструации не использовать синтетические прокладки и тампоны.
Хирургическая терапия
При необходимости проведения операционного вмешательства (определятся врачом) применяется один из способов:
- иссечение поражённых зон традиционным хирургическим скальпелем, радионожом;
- криодеструкция (заморозка патологического участка жидким азотом);
- лазерная абляция (испарение атипичных клеток лучом медицинского лазера);
- полная резекция вульвы – практикуется при наличии признаков перерождения, дополняется курсами радиолучевой терапии.
Народное лечение
С разрешения специалиста можно прибегнуть к помощи методов народной медицины. Стабилизировать состояние помогают:
- отвар вероники лекарственной (ежедневно выпивать по 300 мл напитка. Допускается использование для сидячих ванночек);
- отвар матки боровой (разовая доза – 200 мл напитка. Длительность приёма – календарный месяц).
Лечение
Все пациентки с лейкоплакией вульвы подлежат диспансерному динамическому наблюдению у гинеколога или онколога (при наличии злокачественного поражения). Для наблюдения за состоянием участков лейкоплакии обязательно проводятся такие методики обследования как цитологический анализ и кольпоскопическое исследование.
Тактика лечения лейкоплакии вульвы зависит от степени и характера изменений слизистой вульвы и направлена на устранение симптомов заболевания и предупреждение перерождения бляшек в злокачественную опухоль. На начальных этапах заболевания больной назначается длительная комплексная консервативная терапия, которая требует постоянного врачебного контроля и проведения мониторинга ее эффективности (по результатам анализов).
Консервативная терапия
Для консервативного лечения лейкоплакии вульвы больной рекомендуется:
- прием лекарственных препаратов;
- правильное проведение гигиенических мероприятий;
- соблюдение диеты;
- физиотерапевтические процедуры.
Медикаментозная терапия
Для устранения неприятных симптомов заболевания назначаются:
- местные препараты для устранения воспаления: Банеоцин, Элидел крем, Белодерм мазь, Дермовейт мазь, Клобетазол пропионат и др.;
- местные препараты для устранения зуда: Акридерм, Синафлан мазь, Белодерм, Тридерм, Целестодерм, Прогестерон крем и др.;
- антигистаминные препараты: Тавигил, Лоратадин, Кларисенс, Фенкарол и др.;
- местные гормональные препараты: Эстриол крем, Прогестерон крем, Тестостерона пропионата мазь и др.;
- антибактериальные средства для местного применения (при вторичных инфекциях): Левомиколь, масляный раствор Хлорофиллипта, 5% линимент Синтомицина, свечи Синтомицин, эмульсия Хлоргексидина и др.
Для общего укрепления организма и улучшения состояния слизистой оболочки рекомендуется прием витаминно-минеральных комплексов.
При невозможности устранения зуда вульвы медикаментозными средствами для наружного применения назначаются новокаиновые вульварные блокады и радиоволновая пункция кожного покрова вульвы.
При выраженном воспалении и вторичном инфицировании могут назначаться противовоспалительные и антибактериальные препараты в виде таблеток или инъекций. При необходимости назначаются препараты для иммунной коррекции.
Пациенткам с психоневрологическими нарушениями назначаются занятия по психокоррекции и прием седативных средств, антидепрессантов и транквилизаторов.
Гигиенические мероприятия
При лечении лейкоплакии вульвы рекомендуется:
- Не допускать перегревания тела.
- Не носить синтетическое и плотно облегающее тело белье.
- Избегать пребывания на солнце.
- Отказаться от приема горячих ванн, посещений сауны и бани.
- Для подмывания не использовать пересушивающих кожу антисептических растворов и мыла, а пользоваться кипяченой водой с добавлением соды (для смягчения) и отварами трав (ромашка, календула, крапива, шалфей).
- Не спринцеваться.
- Отказаться от применения синтетических прокладок и тампонов.
Диета
Во время лечения лейкоплакии вульвы рекомендуется исключить:
- употребление спиртных напитков и курение;
- прием жирных копченых, острых блюд, черного чая и кофе.
В ежедневный рацион должны включаться богатые витаминами (особенно витамином А) и минералами овощи, фрукты, нежирные сорта мяса, крупы и молочные продукты.
Физиотерапия
Для противовоспалительного и десенсибилизирующего эффекта назначаются:
- фонофорез с лекарственными препаратами;
- модуляция ритмов головного мозга;
- радиоволновое лечение;
- магнитофорез;
- сонофорез;
- лазерофорез;
- дарсоваль;
- бальнеотерапия;
- чрескожное лазерное облучение крови;
- лечебная физкультура.
Хирургическое лечение
Необходимость хирургического лечения определяется показателями анализов и эффективностью консервативной терапии. Для устранения очагов лейкоплакии могут применяться:
- иссечение участков лейкокератоза вульвы скальпелем или радионожом;
- удаление очагов лейкокератоза при помощи криодеструкции;
- удаление очагов лейкокератоза при помощи лазерной абляции;
- экстирпация вульвы (проводится при признаках перерождения в рак).
При признаках перерождения опухоли в раковую больной после операции назначаются курсы радиолучевой терапии.
Причины
Различная локализация лейкоплакии вызывается разными причинами и требует индивидуального подхода в разработке стратегии лечения.
Волосатая лейкоплакия развивается на фоне пониженного и ослабленного иммунитета, поэтому чаще всего такой вид заболевания диагностируют у пациентов с ВИЧ, различными иммунодефицитами и во время реабилитации после трансплантации органов, когда назначается курс иммунодепрессантов.
- Лейкоплакия наружных половых органов у женщин развивается чаще всего в период менопаузы, когда в тканях и клетках происходят процессы обратного развития. Слизистые ткани и кожа становятся суше, отмечается выпадение волос, что является нормальным физиологическим процессом.
- Лейкоплакия пищевода развивается после изжоги или ожога слизистой оболочки этого органа, более половины случаев этого заболевания становятся причиной появления раковой опухоли.
- Лейкоплакия в полости рта чаще всего локализуется на слизистых оболочках внутренней стороны щеки, твердом и мягком нёбе, а также в угловых складках рта. Лейкоплакия языка в медицине встречается крайне редко.
Точных причин развития этого заболевания во рту официальная медицина по сегодняшний день не знает. Тем не менее, выделен ряд факторов, повышающих шансы на появление лейкоплакии:
- нарушения обмена веществ;
- генетическая предрасположенность;
- недостаток витамина А;
- курение;
- хронические травмы слизистых оболочек (например, неправильно изготовленными протезами);
- деятельность, связанная с непосредственным контактом с каменным углем и каменноугольной смолой, а также процессами их переработки;
- ВИЧ и СПИД;
- хронические воспалительные процессы во рту, связанные с неврологическими нарушениями.
Лейкоплакия мочевого пузыря – это затяжное хроническое заболевание, которое характеризуется перерождением клеток переходного эпителия в клетки плоского. Ороговевший эпителий неустойчив к компонентам мочи, что вызывает очаги воспаления в полости мочевого пузыря. Основной причиной развития заболевания является восходящее инфицирование возбудителями, передающимися половым путем. Поэтому лейкоплакия в мочевом пузыре развивается чаще у женщин – их мочевой канал значительно короче мужского, поэтому инфекции легче через него проникнуть.
В отдельных случаях причиной лейкоплакии может стать нисходящее инфицирование, когда с током крови из близлежащих органов проникает возбудитель: стафилококки, протеи, стрептококки, кишечная палочка и другие. Развитию заболевания благоприятствуют:
- хронические заболевания органов брюшной полости, расположенных рядом с мочевым пузырем;
- все факторы, снижающие иммунитет: переохлаждения, стрессы, вредные привычки, беспорядочный образ жизни;
- очаги хронического воспаления, расположенные на удалении от мочевого пузыря: тонзиллиты, кариес, гаймориты и пр.;
- нарушения в работе эндокринной системы;
- не извлеченная вовремя спираль в полости матки;
- беспорядочная половая жизнь без применения средств барьерной контрацепции.
Лейкоплакией шейки матки называют белесые образования (пятна или бляшки), которые появляются на слизистой оболочке. Для диагностики заболевания достаточно профилактического осмотра с помощью гинекологического зеркала.
Как и дисплазия, лейкоплакия шейки матки требует обязательного лечения, поскольку является предраковым заболеванием. Причин для появления таких изменений тканей немало:
- снижение иммунитета по разным причинам;
- травмы при неаккуратном осмотре, прерывании беременности, родах;
- перебои в работе эндокринной системы;
- дисфункция яичников;
- текущие или ранее перенесенные инфекционные заболевания половых органов.
Диагностика лейкоплакии вульвы
Проведение диагностики вульвы при лейкоплакии включает в себя следующие методы:
- гинекологический осмотр у специалиста — первичный осмотр женщины с данным диагнозом представляется обнаружением на слизистой пятен белого цвета ороговевшего типа, которые ощущаются при пальпации;
- вульвоскопия (кольпоскопия) — данный метод необходим для постановки точного диагноза и для подтверждения или опровержения трансформации пораженной кожи в злокачественное образование;
- исследование мазка — данный анализ проводится в лабораторных условиях, в его процессе выявляется состояние микрофлоры влагалища, наличие патогенных бактерий вульвы;
- Шиллер-тест — химическое воздействие на воспаленные кожные пятна, при котором белые очаги становятся лучше видны;
- биопсия тканей вульвы — диагностический метод, при котором выявление лейкоплакии возможно в 100% случаев.
При обнаружении атипии, лейкоплакия вульвы считается предраковым состоянием организма. При отрицательных показателях атипии, заболевание вульвы является симптоматическим.