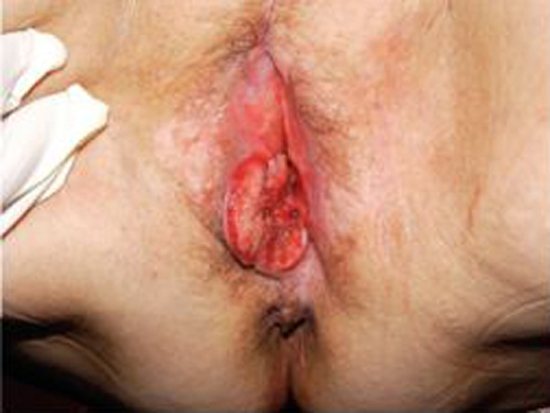
Крауроз вульвы
Содержание:
Симптомы
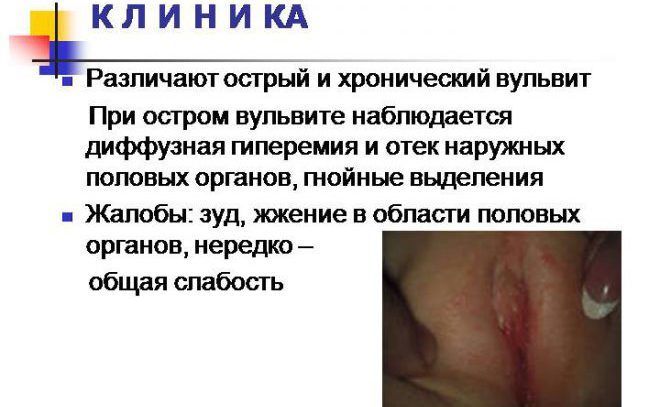
Еще задолго до появления патологии у женщины начинает быстро истончаться слизистая оболочка, из-за чего пациентка может ощущать сухость. Вульвит протекает в подострой, острой либо хронической форме. Во втором случае у девушки неожиданно появляется сильный зуд и жжение половых губ. При остром вульвите женщины жалуются на режущий болевой синдром во время мочеиспускания. Кроме того, у больных появляется дискомфорт в области вульвы, который обостряется во время полового акта, физической активности и ходьбы.
При атрофическом виде заболевания можно наблюдать покраснение и отек наружной части гениталий. Стоит уточнить, что клитор и сальные железы тоже сильно увеличиваются в размерах. В редких случаях после расчесывания на половых органах могут появляться маленькие изъявления. Иногда женщины жалуются на слабость, апатию и повышение температуры тела.
В ситуациях когда вульвит сочетается с вагинитом, у девушек могут образоваться необычные выделения из влагалища и слой налета на слизистых оболочках. Если заболевание спровоцировано аллергической реакцией, то у пациентки на вульве появляются мелкие высыпания.
На фоне некоторых негативных факторов (например, авитаминоз, простуда) болезнь может обостряться, что приводит к развитию симптоматики патологии острого типа.
Причины возникновения крауроза вульвы
Нарушение обменного процесса тканей вульвы может возникать из-за следующих причин:
- Климакс. Пациентки, находящиеся в периоде менопаузы чаще всего подвергаются риску появления крауроза вульвы. Это обуславливается общими изменениями в организме, прекращением выработки прогестерона, замедление микроциркуляции и т д.
- Механические повреждения. Любые перенесенные операции на половых органах могут стать причиной дальнейшего возникновения крауроза вульвы.
- Нарушения нейроэндокринной системы, а именно дисфункция надпочечников, щитовидной железы, яичников, а также изменение коры головного мозга.
- Психологические нарушения. Большинство пациенток, имеющих крауроз вульвы, склонны к депрессиям и стрессам, не имеют постоянного партнера для интимной близости, находятся преимущественно в подавленном настроении.
- Инфекция. Инфекционные заболевания, а также болезни хронического характера тоже могут быть причиной возникновения крауроза.
Отсутствие полноценной гигиены, использование веществ, которые могут создать ожоги, осуществление косметологических процедур у неквалифицированных специалистов — все это может спровоцировать возникновение крауроза.
Вульвит – причины
Вульвит – воспалительный процесс, локализующийся в наружных половых органах женщины. Воспаление вульвы, причины заболевания часто связаны с рядом провоцирующих факторов. Развитие патологии сопровождается инфицированием малых и больших половых губ, области клитора, преддверия влагалища. Вызвать вульвит у женщин, симптомы и лечение которого названы в статье, могут патогенные микроорганизмы. В качестве возбудителя выступают:
- гонококк;
- трихомонада;
- хламидии;
- вирусы;
- грибки;
- вирусы.
Вульвит у женщин (симптомы и лечение рассмотрены ниже) развивается при создании благоприятных условий в виде нарушения целостности слизистой оболочки вульвы. Это вызывает резкое снижение местного иммунитета, изменение среды влагалища, что способствует быстрому размножению и росту патогенов.
В качестве провоцирующих факторов, повышающих риск развития вульвита в разы:
- Нарушение правил интимной гигиены.
- Механическое воздействие на слизистые оболочки вульвы (ношение узкого, синтетического нижнего белья).
- Раздражение вульвы влагалищными выделениями, мацерации.
- Длительный прием антибактериальных препаратов, прохождение курса лучевой терапии.
- Нарушения работы эндокринной системы обменных процессов (ожирение, снижение секреторной функции половых желез).
- Свищи кишечника, мочевыводящих путей.
Первичный вульвит
Первичная форма заболевания, острый вульвит является самостоятельной формой болезни. Развивается он как результат травмы или нарушения правил гигиены. В большинстве случаев данная форма патологии регистрируется у девочек и молодых девушек, которые мало внимания уделяют интимной гигиене, соблюдению чистоты. Тонкая и нежная слизистая вульвы легко травмируется и становится входными воротами для инфекции и развития воспалительного процесса.
Вторым провоцирующим фактором развития первичного вульвита является изменение гормонального фона. Колебания уровня половых гормонов оказывают влияние на состояние слизистых оболочек половых путей, вызывая их истончение, сухость. Это является предрасполагающим фактором для развития инфекции в вульве и полости влагалища. Подобные случаи патологии фиксируются у молодых девушек в период полового созревания и у женщин во время менопаузы.
Вторичный вульвит
Вторичный вульвит у женщин возникает на фоне других имеющихся воспалительных процессов и инфекционных заболеваний внутренних органов половой системы. Цервицит, кольпит, аднексит могут приводить к распространению инфекции наружу, на область влагалища и вульвы. Как показывают наблюдения врачей, вторичный вульвит в отдельных случаях является следствием болезней эндокринной системы.
Сахарный диабет, ожирение, аллергические реакции, глистные инвазии могут провоцировать изменения гормонального фона, что ведет к размножению патогенных микроорганизмов. Нередко инфекция проникает в область вульвы из мочевыделительной системы, из уретры. Длительный, неконтролируемый прием антибактериальных средств тоже провоцирует развитие воспаления в наружных половых органах.
Online-консультации врачей
| Консультация маммолога |
| Консультация гинеколога |
| Консультация педиатра-аллерголога |
| Консультация невролога |
| Консультация гастроэнтеролога детского |
| Консультация уролога |
| Консультация инфекциониста |
| Консультация офтальмолога (окулиста) |
| Консультация детского невролога |
| Консультация сексолога |
| Консультация психолога |
| Консультация специалиста по лечению за рубежом |
| Консультация сурдолога (аудиолога) |
| Консультация эндокринолога |
| Консультация аллерголога |
Новости медицины
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Щедрость продлевает жизнь,
07.09.2020
Универсальной диеты не существует, — ученые,
19.06.2020
Новости здравоохранения
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Ученые выяснили, за какое время солнце убивает COVID-19,
28.05.2020
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Причины заболевания
Основная причина развития атрофических изменений влагалища – дефицит выработки эстрогенов. Снижение содержания женских половых гормонов в организме приводит к тому, что ткани влагалища истончаются, становятся более хрупкими, сухими, нежными и чувствительными к механическим повреждениям.
Уменьшение концентрации эстрогенов происходит в следующих случаях:
- пременопауза;
- постменопауза;
- грудное вскармливание;
- удаление обоих яичников;
- состояние после лучевой и химиотерапии органов малого таза;
- как побочные эффекты гормональной терапии рака молочной железы.
Как правило, изменения эндометрия влагалища начинаются за несколько лет до начала менопаузы, но иногда появляются после наступления этого периода. Атрофия вульвы также развивается непосредственно в период самой менопаузы.
Другая причина атрофии слизистой оболочки влагалища – отсутствие детей. Установлено, что женщины, которые никогда не рожали, более склонны к развитию атрофического воспаления влагалища, по сравнению с теми, которые хотя бы раз в жизни проходили через роды.
Существуют факторы, повышающие риск развития атрофии влагалища. К ним относится курение. Никотин нарушает кровообращение, к тканям влагалища и других органов поступает меньше кислорода. Снижение циркуляции крови и доставки питательных веществ приводит к атрофическим изменениям.
Никотин уменьшает воздействие естественных эстрогенов на ткани. Кроме того, у курящих женщин менопауза начинается раньше и наблюдается пониженная реакция организма на терапию эстрогенами.
Диагностика
Когда ткани начинают атрофироваться, крауроз сложно спутать с другим заболеванием. Однако на начальной стадии симптомы могут напоминать другие заболевания, поэтому пациентка требует детального обследования.
Диагностика включает:
- Осмотр врача. Доктор оценивает внешний вид вульвы, жалобы пациентки, определяет размеры зоны поражения.
- Инструментальное обследование. Проводится кольпоскопом, только врач оценивает не внутренние половые органы, а наружные ткани вульвы.
- Лабораторные исследования. Проводят анализ крови на сахар, берут мазок на обнаружение ВПЧ, проводят цитологию клеток вульвы для исключения малигнизации.
Симптомы крауроза влагалища и вульвы
Характер и выраженность клинической картины склерозирующего лишая зависят от давности, тяжести и степени распространенности патологического процесса.
Основным (патогномоничным) признаком крауроза вульвы выступает зуд интимных мест, который может появляться периодически или присутствовать постоянно. Также зуд может сопровождаться чувством жжения и стягивания кожи после использования гигиенических средств. Чаще зуд усиливается ночью, возникает вследствие эмоциональных переживаний или после гигиенических процедур.
Истончение кожи и слизистых приводит к их уязвимости перед воздействием инфекционных агентов и механических факторов. В местах травматических повреждений образуются трещинки и язвочки, которые вызывают болезненные ощущения. Атрофия половых губ и сужение влагалищного преддверия провоцируют появление боли во время интимной близости или делают ее невозможной. При сужении уретры возникают болевые ощущения при мочевыделении.
Кроме локальной симптоматики пациентки с краурозом имеют ярко выраженные нервные расстройства:
- нарушения сна;
- депрессивные состояния;
- эмоциональная неуравновешенность;
- повышенная агрессивность, раздражительность.
Возможно появление сосудистых дисфункций (артериальная гипертензия), проблем в углеводном или животом обменах. Как правило, заболевание крауроз вульвы характеризуется ярко выраженными признаками. Проявления патологии отсутствуют лишь у 2-5% пациентов.
Также выраженность клинической картины склерозирующего лишая зависит от стадии болезни:
- Начальная стадия. Основной признак патологии на данном этапе — отечность и покраснение наружных гениталий. При визуальном обследовании обнаруживается яркая гиперемия и отечность, напоминающие незначительное воспаление. К проявлениям болезни на начальной стадии относят незначительный, умеренный зуд, ощущение мурашек или покалывание по коже.
- Атрофическая стадия. При гинекологическом осмотре определяется крауротический треугольник с основанием у трети половых губ и вершиной в лобковой области. Малые губы становятся плоскими и истончаются, клитор уменьшается. Возможно изменение цвета кожи, слизистых наружных гениталий. Они приобретают бледно-синеватый либо восковидный оттенок. Нередко происходит сужение влагалищного входа.
- Склеротическая стадия. Характеризуется исчезновением клитора и малых губ. Они атрофируются и становятся незаметными. Большие половые губы увеличиваются и утолщаются, перекрывая влагалищный вход. Кроме влагалища начинает сужаться уретральное отверстие. Оволосение исчезает. Эпителий и слизистые становятся глянцевыми, приобретая перламутровый оттенок. На вульве появляются множественные складки, мелкие трещины, расчесы и кровоизлияния. Патологический процесс продолжает распространяться и прогрессировать, охватывая паховые складки, внутреннюю бедренную поверхность и перианальную область. Зуд может стать настолько нестерпимым, что постоянные расчесывания провоцируют появление новых нагноений и микротравм.
Механизм и причины образования крауроза вульвы
Точные причины развития склерозирующего лишая неизвестны. Есть несколько теорий появления болезни, однако ни одна из них не способна объяснить механизм возникновения и происхождение крауроза. Определенное значение в генезисе патологии играют психогенные факторы, вирусные и инфекционные патологии, нейроэндокринные расстройства и аутоиммунные нарушения. Также специалисты выделяют ряд факторов, которые могут спровоцировать образование склерозирующего лишая:
- несоблюдение правил интимной гигиены;
- частые перегревания;
- ожирение;
- снижение защитных свойств организма;
- эмоциональная лабильность;
- наличие вируса папилломы или герпеса;
- постоянные вульвиты, вульвовагиниты;
- психогенные факторы (частые стрессы, депрессивные состояния, навязчивые страхи);
- аутоиммунные заболевания;
- химические ожоги гениталий (при несоблюдении концентрации лекарственных средств, используемых для спринцевания);
- проведенная овариоэктомия;
- травмы или операции на наружных гениталиях;
- короткий детородный период (наступление климакса после 45 лет свидетельствует о гипофункции яичников);
- гормональные патологии (нарушения функционирования яичников, гипофиза, надпочечников, щитовидки).
Механизм развития болезни также досконально не изучен. Учитывая характер и последовательность патологических изменений различают три стадии крауроза вульвы:
- Первая стадия заболевания характеризуется нарушением микроциркуляции крови в клетках и тканях гениталий. Выглядят половые органы гиперемированными и отечными.
- Вторая стадия крауроза сопровождается потерей эластичности кожи и слизистых вульвы. Они становятся шероховатыми и сухими, покрываются белесыми чешуйками.
- На третьей стадии склерозирующего лишая слизистые половых органов атрофируются, сморщиваются и замещаются рубцовыми тканями. При этом у пациентки возникают трудности с дефекацией, мочеиспусканием и сексуальными контактами.
Как устанавливается диагноз?

Диагностика крауроза и лейкоплакии осуществляется на основании:
Жалоб пациентки, в числе которых особое внимание уделяется интенсивности и давности зуда.
Визуального осмотра (при хорошем освещении) наружных половых органов и других участков (лица, туловища, области локтевых, лучезапястных и коленных суставов) для исключения наличия на них проявлений других дерматозов или системной патологии и в целях проведения дифференциальной диагностики.
Осмотра влагалища и шейки матки.
Простой и расширенной (с пробой Шиллера) вульвоскопии с проведением оценки как не волосистых, так и волосистых участков наружных половых органов, что помогает установить границы поражения.
Проведения лабораторного исследования крови (полимеразная цепная реакция) для выявления папилломавирусной инфекции, бактериологического (выявление кандидоза) и цитологического исследований мазков в целях дифференциальной диагностики и определения сопутствующих составляющих хронических дистрофических процессов, анализов крови на уровень содержания в крови половых гормонов и гормонов щитовидной железы.
Гистоморфологического исследования.
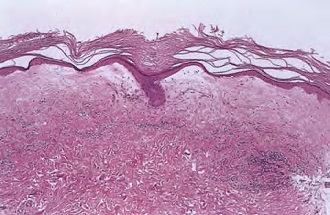
Гистоморфологическая картина
В диагностике является основным методом, позволяющим выявить характер участков поражения при любых формах хронических дистрофий вульвы и исключить наличие начальной стадии неопластического процесса. Она зависит от давности заболевания, частоты и числа рецидивов.
Крауроз
На ранних этапах заболевания отмечаются отеки различной степени выраженности верхних отделов дермы и нарушение микроциркуляции. В эпидермальном слое изменения отсутствуют или возможны признаки гиперкератоза. Развитие вакуольной дистрофии в базальной мембране эпидермиса также характерно для ранних стадий крауроза.
Прогрессирование болезни сопровождается дальнейшим усилением гиперкератоза, появлением или усилением отека в шиповатом слое (спонгиоз), отделением клеток от базальной мембраны эпидермиса.
Основные морфологические признаки склерозирующего лишая:
- отек дермы, отечность и уплощение ее сосочков;
- последующие их гиалиноз и склероз до полного исчезновения сосочкового слоя;
- разрушение структуры коллагеновых волокон в верхних слоях;
- фрагментация и разрушение эластических волокон в артериолах и в дерме в результате повышенной продукции фермента эластазы, продуцируемой фибробластами и нейтрофилами вульвы;
- разрушение окончаний нервных волокон;
- явления воспалительного процесса в средних и глубоких слоях дермы с формированием инфильтрата, состоящего, преимущественно, из лимфоцитов, гистиоцитов и плазмоцитов.
Вначале лимфатические и кровеносные сосуды расширены, их проницаемость повышается, в результате чего в ткань вокруг сосудов выходит жидкая часть крови и эритроциты с образованием микроскопических кровоизлияний.
Прогрессирование крауроза приводит к утолщению базальной мембраны, заращению сосудов, к уменьшению числа меланоцитов и депигментации участков кожи. Все это вместе с эпителиальным гиперкератозом и однородностью структуры коллагеновых волокон вследствие их гомогенизации внешне проявляется блестящей белесоватой окраской кожи. Кроме того, гистологически выявляется большое число разветвленных нервных волокон, которые образуют крупные сплетения, чем и обусловлены нередко интенсивные боли.
Лейкоплакия
Характерная гистологическая картина — отсутствие воспалительных и фиброзных изменений в дерме, утолщенный эпителий с явлениями акантоза, отсутствие меланина в клетках базального слоя, неравномерные процессы ороговения, возможны гипер- и паракератоз. При длительном существовании патологии определяются значительное утолщение плоского эпителия, неглубокие, но широкие тяжи акантоза, выраженный гиперкератоз.
Лечение вульвита у женщин
Вульвит не требует госпитализации, и вылечить его можно в домашних условиях. Обычно только при осложнениях и сопутствующих заболеваниях врач принимает решение о необходимости стационарного лечения вульвита. Самые лучшие результаты дает комплексный подход, включающий:
- терапию, направленную на уничтожение возбудителя инфекции или устранение другой причины;
- местное лечение (мази, свечи, примочки, компрессы, спринцевания и пр.);
- иммуностимулирующие препараты;
- коррекцию режима питания и пр.
Подбор схемы лечения в каждом случае выполняется индивидуально. Соблюдение постельного режима показано только для детей. В случае осложнений у взрослых предписывается полупостельный режим. До выздоровления необходимо воздерживаться от половых контактов и мастурбации.
Медикаментозное лечение
Для медикаментозного лечения вагинитов использую препараты, направленные на уничтожение возбудителя болезни. Обычно для лечения применяются антибиотики или антимикозные препараты. Первые назначают при трихомонадных, гонорейных, хламидийных вульвитах, вторые – при поражении кандидой. Но в ряде случаев требуется специфическое лечение:
- антигистаминные препараты в комплексе с диетой, если причина заболевания – аллергические реакции;
- гормональные средства и гидрокортизоновая мазь для местной терапии при вульвитах, вызванных себорейными дерматитами;
- эстрогены при атрофических вульвитах;
- противопаразитные средства, если заболевание спровоцировано наличием глистов;
- противовирусные препараты, если обнаружен генитальный герпес.
Наиболее эффективными признаны препараты комплексного воздействия (тержинан, полижинакс, Макмирор комплекс и другие). Они позволяют достичь более быстрого стихания симптомов и полного излечения (процент рецидивов очень низкий). Но детям обычно подбирают монокомпонентные препараты.
Положительные результаты дает применение физиотерапевтических процедур – электрофорез с новокаином, облучение ультрафиолетом. При образовании свищей может потребоваться хирургическое вмешательство.
Народная медицина
Среди народных средств наиболее часто используются отвары лекарственных трав. Их применяют для спринцеваний, обмываний, примочек, компрессов, ванночек. Наиболее эффективными являются отвары:
- ромашки;
- коры дуба;
- крапивы;
- зверобоя;
- душицы;
- календулы.
Также отвары лекарственных трав используют и для внутреннего употребления при хронических вульвитах длительными курсами (до трех месяцев с месячным перерывом).
Кроме того, нетрадиционная медицина советует обмывания крепким солевым раствором (в стакане воды развести стол. ложку морской соли). Пораженная слизистая обрабатывается ватным или марлевым тампоном, смоченным в растворе. Но не следует этот рецепт применять при выраженных повреждениях. В этих случаях предпочтительнее раствор марганцовки слабой концентрации – бледно-розового цвета, либо раствор борной кислоты.
Но лечить вульвит самостоятельно, без предварительного обследования и врачебной консультации категорически не рекомендуется, а возможность применения рецептов народной медицины следует согласовать с лечащим врачом.
Мифы и заблуждения о процедуре
Миф 1. Для лечения крауроза используют только эрбиевый лазер
На самом деле это не так. Кроме эрбиевого, также используют CO2 лазер — принцип его действия и результат процедур отличается. Так, эрбиевый лазер воздействует на поверхностные слои кожи и позволяет запустить естественные процессы регенерации без повреждения тканей. После облучения эрбиевым лазером на коже и слизистой остается лишь незначительное покраснение, которое быстро проходит.
CO2 лазер проникает в глубокие слои кожи и действует по принципу абляции, то есть выжигает патологические клетки. На их месте растут новые, здоровые. Лечение СО2 лазером хоть и считается щадящим, после него остаются следы, которые заживают в течение нескольких недель. В целом лечение эрбиевым лазером считается косметологической процедурой. А воздействие СО2 лазером относят к щадящим хирургическим вмешательствам.
Миф 2. Чтобы избавиться от крауроза, достаточно одной процедуры
К сожалению, это не так. При воздействии эрбиевым лазером первые результаты становятся заметны только через 2–3 процедуры. А пациенткам с запущенным краурозом может понадобиться до 4–5 процедур. После такого количества сеансов существенно уменьшается зуд и жжение, женщина испытывает меньше дискомфорта. Но это не значит, что нескольких процедур достаточно — в целом курс лечения эрбиевым лазером занимает 12–14 процедур.
Миф 3. Лазерное лечение помогает избавиться от крауроза навсегда
Это еще одно заблуждение о результатах лазерного лечения. Облучение эрбиевым лазером помогает существенно уменьшить или полностью избавиться от проявлений крауроза надолго, но не навсегда. Как правило, эффект после курса процедур сохраняется в течение одного-полутора лет. Затем лазерную терапию нужно проходить повторно, чтобы поддерживать результат и дальше.
ЗАПИСАТЬСЯ НА КОНСУЛЬТАЦИЮ
Вы можете позвонить нам по телефонам:+7(495)-565-31-97, +7(903)-006-85-01 либо заполнить форму и мы свяжемся с вами
Методы безоперационного лечения атрофии вульвы
Специалисты нашей клиники в первую очередь выясняют фон, на котором развилось заболевание. Если болезнь возникла из-за гормональных изменений, в первую очередь проводится коррекция гормонального фона, предполагающая прием индивидуально подобранных гормонсодержащих препаратов.
При лечении атрофии назначаются антигистаминные и седативные препараты, позволяющие уменьшить зуд, отек, дискомфорт в области гениталий. Местная терапия предполагает использование гормональных мазей с содержанием эстрогенов. Если на фоне атрофических изменений произошло инфицирование и воспаление тканей, назначаются препараты местного действия с антибактериальным эффектом.
Если консервативная терапия не приносит должного эффекта и болезнь прогрессирует, назначаются деструктивные методики терапии:
· Криодеструкция. Во время процедуры проводится прижигание патологических тканей жидким азотом, температура которого достигает — 190 °C. Вещество, проникшее в патологические ткани, вызывает мгновенное разрушение клеток, в результате чего развивается некроз и отмирание атрофированных участков.
· Лазерная абляция. Воздействие на патологические ткани гелий-неонового лазера позволяет улучшить состояние слизистой, нормализовать микроциркуляцию, снизить уровень гликогена, избавиться от рубцовых тканей.
· Фотодинамическая терапия. Для проведения процедуры используется свет лазерных или светодиодных источников, а также специальное вещество фотосенсибилизатор. Препарат накапливается только в патологических клетках. Методика представляет собой воздействие лазерными лучами на предварительно сенсибилизированные клетки, в результате чего патологические ткани разрушаются, при этом здоровые структуры остаются незатронутыми.
К сожалению, все перечисленные методики не дают полного излечения, болезнь часто рецидивирует, становясь причиной снижния качества жизни.
Лечение на аппарате HIFU
Специалисты Центра Репродукции и Генетики ФертиМед для лечения атрофических изменений вульвы применяют инновационную, высокоэффективную медицинскую технологию High-Intensity Focused Ultrasound – HIFU, суть которой заключается в целенаправленном воздействии на патологические ткани высокоинтенсивного фокусированного ультразвука. Главные достоинства методики:
• неинвазивное вмешательство;
• отсутствие лучевой нагрузки;
• максимально точное прицельное воздействие без поражения окружающих здоровых тканей;
• однократное воздействие достаточно в 90% случаев;
• отсутствие струпов и рубцов после прижигания;
• отсутствие кровопотери;
• максимально точное, прицельное воздействие
• короткий период реабилитации;
• снижении риска послепроцедурных осложнений и рецидивов.
Для лечения атрофии вульвы используется специальный аппарат Hifu Seapostar CZF (КНР). Все манипуляции, осуществляемые врачом, визуально контролируются в режиме реального времени: на экране монитора отслеживается расположение одноразовых аппликаторов-линз, энергетический режим, время воздействия, суммарная доза ультразвуковой энергии.
С помощью высокочастотных и высокоэнергетических ультразвуковых лучей, оказывающих целенаправленное воздействие на патологические участки, происходит их деструкция или разрушение путем повышения температуры и термической абляции. Основные этапы процедуры:
1. Ультразвуковой прибор-насадка располагается в непосредственной близости от зоны воздействия.
2. С помощью специальной оптической системы производится трехмерная визуализация места расположения патологического очага.
3. Затем прибор начинает сканировать пораженные атрофией ткани вульвы, оказывая узконаправленное ультразвуковое воздействие.
На даный момент HIFU-терапия является едва ли не единственным эффективным способом леченния крауроза. При отсутствии улучшения при проведении консервативной терапии это безальтернативный метод лечения. полное выздоровление при использовании технологии HIFU наступает в 90% и более случаев.
5
5
1
8
ребенка родилось благодаря нашим специалистам
Стоимость лечения
Стоимость услуг клиники по диагностике и лечению атрофии вульвы определяется следующими факторами:
· объем и продолжительность курса терапии в зависимости от степени поражения;
· необходимость в применении деструктивных методов удаления;
Ознакомиться с актуальными ценами можно у нас на сайте.
Терапевтические мероприятия при атрофии слизистой
Своевременно выявленный атрофический вагинит поддается медикаментозному лечению.
На начальных стадиях проводят симптоматическую терапию, которая направлена на устранение признаков — сухость и жжение слизистой.
Негормональные препараты для местного лечения:
- Вагикаль — суппозитории на основе календулы. Снимают воспаление, восстанавливают поврежденные ткани, стимулируют защитные функции слизистой, улучшают трофику, смягчают слизистую в период менопаузы.
- Метилурацил — свечи химического происхождения. Ускоряют заживление, усиливают клеточный и гуморальный (тканевой) иммунитет.
- Цикатридина — вагинальные суппозитории на основе гиалуроновой кислоты. Оказывают структурную поддержку тканям, тонизируют, улучшают питание и эластичность.
Лечение атрофического вульвовагинита гормональными средствами местного применения на основе эстриола (женский гормон):
- Овестин — вагинальное средство в виде крема и свечей. Препарат восстанавливает атрофированную слизистую, нормализует pH-среду и естественную микрофлору, повышает защитные свойства эпителия.
- Эстрокад — усиливает пролиферацию слизистой (разрастание клеток, восстановление структуры), кровоснабжение, местную сопротивляемость, нормализует кислотность влагалища, уменьшает воспаление, является профилактикой инфекций.
- Эстринорм — восполняет дефицит эстрогенов, снимает выраженность симптомов в период климакса, нормализует эпителий и внутреннюю среду женских половых органов, стабилизирует и обезболивает акт мочеиспускания, препятствует недержанию мочи.
Если местное лечение не оказывает должного эффекта, назначают прием эстрогенов внутрь.
Цель общей гормональной терапии:
- активизация разрастания эпителия влагалища;
- выработка молочной кислоты для подавления колоний патогенных микроорганизмов;
- поддержание равновесия однородности внутренней среды;
- улучшение кровообращения и предотвращение застойных процессов в малом тазу;
- восстановление физиологической экссудации (образование слизи) и устранение сухости;
- остановка процесса утраты коллагена;
- синтез гликогена в клетках;
- стимуляция производства иммуноглобулинов, запуск механизма противостояния инфекции.
Препараты эстрогена: Эстрейс, Эстрадиол, Эстриол, Этинилэстрадиол.
Средства на растительной основе: Премарин, Сенестин, Экстратаб, Экстратест.
В индивидуальных случаях назначают комбинированное лечение гормональными таблетками и свечами, мазями, вагинальными кольцами. Медикаментозный курс продолжительный, до 5 лет. Женщина должна регулярно проходить кольпоскопию и сдавать мазок на определение pH- среды влагалища.
Противопоказания для гормональной терапии:
- злокачественные новообразования;
- тяжелая функциональная патология почек и печени;
- маточные кровотечения в анамнезе;
- нарушение свертываемости крови;
- варикозное расширение вен, тромбоэмболия.