Почему на ногах появились пятна коричневого цвета?
Содержание:
Лечебные мероприятия
В любом случае красные пятна на стопах ног требуют консультации врача и назначения адекватной схемы лечения, она будет подбираться отдельно для каждого конкретного случая. Объясняется это тем, что самолечение не только не принесет положительных результатов, но и станет причиной формирования тяжелых осложнений.
Если же участки покраснения не сопровождаются другими патологическими симптомами, то:
- Укусы насекомых разрешается обрабатывать дезинфицирующими растворами. При интенсивном зуде можно использовать пасту приготовленную на основе соды и воды.
- Раздражение в ответ на бритье или депиляцию устраняют путем замены способа избавления от нежелательных волос. Рекомендуется пользоваться скрабами и кремами, а также использовать жесткую мочалку.
- При аллергии на средства ухода за кожей, химию, продукты или лекарства рекомендуется исключить аллерген и принимать противоаллергические средства.
- Если на ноге красное пятно чешется и шелушиться, а также присутствуют подозрения о том, что это может быть лишай или грибковые заболевания — лечение должно проходить только под контролем врача-дерматолога. Нужно тщательно следовать его рекомендациям, ведь только таким способом удастся вернуть ногам прежний вид. Врач осуществляет также подбор антибактериальных и противовирусных препаратов, нестероидных противовоспалительных на основе результатов проведенных исследований.
- Гиперемия, которая сопровождается ощущением зуда и шелушением может свидетельствовать и о таких патологических состояниях как: сахарный диабет, гипотиреоз, тиреоидит, тромбофлебит. Лечебная терапия должна подбираться узкими специалистами — эндокринологом, флебологом, инфекционистом и венерологом.
Подведя итог необходимо акцентировать внимание на том, что независимо от того, какой характер красных пятен необходимо пройти правильное лечение, ведь в противном случае неприятные в эстетическом плане (и не только) красные пятна могут сопровождать человека на протяжении всей его жизни. Параллельно с обращением к врачу необходимо стараться придерживаться диетического питания, отказаться от вредных привычек и следить за личной гигиеной
Если у вас или ваших близких на ноге появилось красное пятно и уплотнение, то в таком случае нельзя медлить с обращением к доктору, ведь это может быть тревожным звонком о серьезных проблемах.
Какие анализы и обследования может назначить врач при пятнах на ногах?
отеки
- Общий анализ крови ();
- Общий анализ мочи;
- Биохимический анализ крови ();
- Анализ крови на сифилис ();
- Анализ крови на концентрацию иммуноглобулинов в крови ();
- Коагулограмма (свертываемость крови) ();
- Кровь на реакцию бласттрансформации лимфоцитов (РБТЛ);
- Кал на яйца глист;
- Дермоскопия (осмотр пятен при помощи лупы с 20-тикратным увеличением);
- Витропрессия (давление на пятно часовым стеклом, штапелем или предметным стеклом);
- Соскоб или мазок-отпечаток с пятен с последующим исследованием под микроскопом;
- Бактериологический посев отделяемого пятен на среду;
- Аллергические кожные пробы ();
- Поскабливание пятен с осмотром образующегося дефекта;
- Осмотр пятен под лампой Вуда;
- Трансиллюминация (осмотр пятен в затемненном помещении под косыми лучами света);
- Выявление вирусов в содержимом пузырьков методом ПЦР () или реакцией Тцанка;
- Посев крови на стерильность.
калглистдерматоскопию ()
- Общий анализ крови;
- Анализ крови на концентрацию IgE;
- Кожные аллергологические пробы методом прик-теста или скарификации;
- Анализ повышенной чувствительности к различным аллергенам при помощи определения концентрации специфических IgE в крови (на морскую свинку, кролика, хомяка, крысу, мышь, латекс, апельсин, киви, манго, ананас, банан, яблоко, персик, амброзию обыкновенную, полынь обыкновенную, марь белую, подорожник, чертополох русский, колосок душистый, рожь многолетнюю, тимофеевку, рожь культурную, бухарник шерстистый, домашнюю пыль и на клещей домашней пыли);
- Реакция дегрануляции базофилов, бласттрансформации лимфоцитов, агломерации лейкоцитов (обычно при подозрении на токсикодермию).
аллергологические пробы ()
- Общий анализ крови;
- Общий анализ мочи;
- Биохимический анализ крови (общий белок, альбумин, гамма-глутамилтранспептидаза, билирубин (), мочевина, креатинин, АсАТ, АлАТ, щелочная фосфатаза, ЛДГ, липаза, амилаза, калий, натрий, хлор, кальций);
- Анализ свертываемости крови – коагулограмма (АЧТВ, ПТИ, МНО, ТВ, фибриноген);
- Определение уровня адренокортикотропного гормона (АКТГ) в крови;
- Определение уровня кортизола в крови;
- Определение уровня альдостерона в крови;
- Определение уровня дегидроэпиандростерон-сульфата (ДЭА-С);
- Определение уровня 17-кетостероидов в моче;
- Определение уровня катехоламинов в суточной моче;
- Определение уровня тиреотропного гормона (ТТГ) в крови ();
- Определение уровня трийодтиронина (Т3) и тироксина (Т4) в крови;
- Определение наличия антител к тиреопероксидазе в крови ();
- УЗИ печени (), щитовидной железы (), надпочечников ();
- Томография печени, щитовидной железы и надпочечников.
опухолиангиография ()УЗИ ()болями в ногахреовазографию ()
- Общий анализ крови с подсчетом количества тромбоцитов и лейкоформулой ();
- Анализ на определение морфологии тромбоцитов;
- Анализ крови на свертываемость (коагулограмма);
- Пункция костного мозга () с приготовлением мазков и подсчетом кроветворных стволовых клеток;
- Анализ на антитела к тромбоцитам в крови;
- УЗИ селезенки (), печени и других органов;
- Томография органов брюшной полости.
- Общий анализ крови;
- Анализ свертываемости крови;
- Анализ на количество циркулирующих иммунных комплексов (ЦИК) в крови;
- Биохимический анализ крови;
- Ревматоидный фактор в крови ();
- Определение количества иммуноглобулинов в крови;
- С-реактивный белок;
- Антикератиновые антитела в крови;
- Антитела к двуспиральной ДНК (анти-dsДНК-АТ);
- Антитела к гистоновым белкам;
- Анализ на LE-клетки в крови;
- Антитела к фосфолипидам (волчаночный антикоагулянт, антитела к кардиолипину (), положительная реакция Вассермана () при подтвержденном отсутствии сифилиса);
- Антитела к факторам свертывания VIII, IX и XII;
- Анализ на антинуклеарный фактор (АНФ) в крови;
- Биопсия кожи;
- УЗИ сосудов () и внутренних органов (сердца (), почек (), печени и т.д.);
- Допплерография сосудов ();
- Дуплексное ангиосканирование сосудов;
- ЭКГ ().
- Общий анализ крови;
- Общий анализ мочи;
- Количество тромбоцитов в крови;
- Анализ крови на вирусы гепатитов А, В, С и Д ();
- Анализ крови на уровень иммуноглобулинов;
- Анализ свертываемости крови (коагулограмма);
- Биохимический анализ крови (общий белок, альбумин, билирубин, мочевина, креатинин, калий, натрий, хлор, кальций, активность АсАТ и АлАТ, щелочной фосфатазы);
- УЗИ печени;
- Томография (компьютерная или магнитно-резонансная ());
- Биопсия печени ().
Причины появления красных пятен
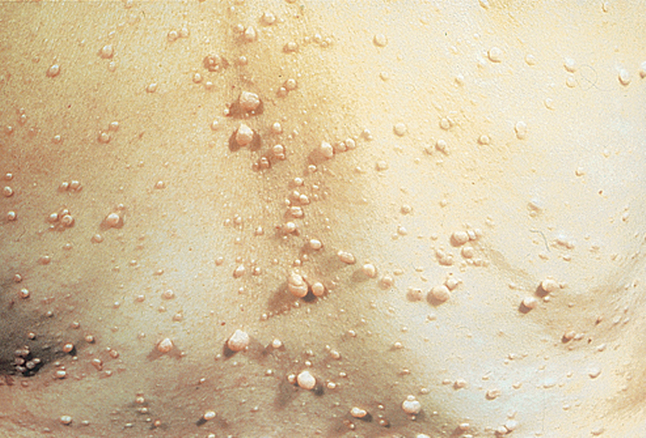
Красные твердые пятна на ногах могут быть признаком серьезной патологии
Возникновение сыпи или пятен – это защитная реакция организма на какое-либо воздействие. Причиной такого состояния часто служат сосудистые заболевания, аллергия, грибки или вирусы. Достоверно определить первопричину возникновения красных пятен может только врач.
Красные твердые пятна на ногах указывают на наличие отеков или подкожных узлов. При появлении такого симптома необходимо обратиться за медицинской помощью. В этом случае рекомендуется посетить терапевта или дерматолога. Врач оценивает размер и количество пятен, их локализацию, оттенок и контуры, уплотнения и болезненность, назначает дальнейшее обследование.
К наиболее частым причинам появления пятен на ногах относят:
- Аллергический дерматит. При воздействии аллергена сосуды в области непосредственного контакта расширяют, образуется красное пятно. Кожа в этом месте отекает, поэтому пятно кажется плотным. Чаще всего пятно одно или же несколько, но они могут сливаться. Аллергический дерматит может возникать при контакте с пыльцой, красителями, тканью, шерстью и т.д.
- Узловатая эритема. Это заболевание чаще встречается у молодых людей, в большинстве случаев – у девушек. Подкожные сосуды воспаляются, в результате на коже появляются бордовые или красные пятна. Возникновение узловатой эритемы, как правило, связано с инфекцией, аллергией или наследственной склонностью к сосудистым заболеваниям. При этом заболевании пятна локализуются в области голеней.
- Трофические нарушения. Подобные нарушения связаны с артериальной или венозной недостаточностью. На ногах образуются красные пятна, которые начинают темнеть. Волосы на них отсутствуют. Если лечения нет, пятна со временем превращаются в трофические язвы.
- Гемангиома. По сути гемангиома представляет собой постоянное расширение сосуда. Это пятно напоминает крупную родинку. Локализация может быть любой. Никаких особых симптомов и осложнений в этом случае не бывает. Это доброкачественное новообразование, которое чаще всего образуется у младенцев. У взрослых оно встречается редко.
Также к образованию красных пятен на ногах может приводить грибок, лишай, экзема. Нередко красные пятна на месте ссадины возникают при сахарном диабете.
Возможные дополнительные симптомы
Дополнительные симптомы помогут поставить диагноз
При возникновении красных плотных пятен на ногах нужно обращать внимание и на другие признаки заболевания. Чаще всего присутствуют дополнительные симптомы, которые помогут в диагностике
Наличие других признаков зависит от самого заболевания. Так, например, при аллергическом дерматите нередко возникают симптомы аллергии – зуд, шелушение, слезотечение. При сосудистых заболеваниях может появляться боль в ногах, отеки.
К дополнительным симптомам, сопровождающим образование красных пятен на ногах, относятся:
- Гипертермия. Повышение температуры нередко сопровождает рожистые воспаления (сами пятна в этом случае тоже будут горячими), инфекционные заболевания, лишай. У больного появляется озноб, мышечная слабость, вялость, сонливость.
- Зуд. Зуд может возникать при аллергии, трофических нарушениях, экземе. Сильный зуд приводит к еще большему покраснению и шелушению пятна.
- Отек. Как правило, ноги отекают при заболеваниях сосудов. Жидкость скапливается в тканях, вызывая отеки. Заметить их не всегда удается сразу. Считается, что отек присутствует, если после надавливания на кожу некоторое время остается небольшая вмятина. Если отек возникает только в области пятна, появляется небольшой, но заметный бугорок.
- Усталость в ногах. При варикозе, венозных и сосудистых заболеваниях возникает усталость в ногах к концу дня. Есть ощущение, что ноги «ноют». Через некоторое время, если заболевание прогрессирует, неприятная тяжесть в ногах появляется и без физических нагрузок, в состоянии покоя, но усиливается при ходьбе.
- Болезненность. Боль при надавливании на пятно говорит о наличии воспалительного процесса. Причиной часто служат сосудистые заболевания, травмы и повреждения.
Даже если помимо образования самого пятна ничего больше не беспокоит, не стоит оставлять его без внимания. Это может быть начальный этап какого-либо заболевания. Упускать время лечения может быть опасно.
Опасным симптомом является образование подкожных шишек в области пятна. Такие уплотнения могут быть признаком серьезного заболевания. Если причиной пятен является метаболическое нарушение (например, сахарный диабет), со временем могут образоваться хронические трофические язвы, которые остаются на всю жизнь.
Коричневые пятна на руках и ногах
Часто появляются волдыри, внешне напоминающие результат длительного (однократного) контакта с крапивой. С рук крапивница распространяется в зону живота и грудной клетки, а при отсутствии лечения, может охватывать все тело полностью. Может иметь неблагоприятный исход, вплоть до анафилактического шока и прогрессирующего отека Квинке, при котором отекают дыхательные пути и гортань. Это может привести к удушью, закончиться смертью. Поэтому нужно при появлении самых ранних признаков заболевания обратиться к врачу, или же вызывать скорую помощь при прогрессировании заболевания.
[], []
Патологии, провоцирующие появление пятен на ногах
Заболеваний, вызывающих пятнистость нижних конечностей, уйма. Это кожные и системные болезни, инфекции, сбои в эндокринной и репродуктивной системе. Также подобное явление вызывают нарушения работы печени, желчного пузыря, почек. Но существуют патологии, для которых появление пятен – обязательной симптом и одно из основных проявлений.
Варикозное расширение вен. Очень распространенное заболевание. Диагностируется примерно у половины населения планеты. Возникает из-за несостоятельности клапанов в сосудах и нарушения кровотока. Основная причина слабого тонуса вен — генетика. Но для того, чтобы развился варикоз, нужны предрасполагающие факторы. К ним относится сидячий образ жизни, тяжелые физические нагрузки, избыточный вес и ношение обуви на высоком каблуке. Начинается болезнь с отечности, тяжести в ногах, небольшой болезненности. Затем появляются сосудистые звездочки. Спустя некоторое время вены начинают вздуваться, появляются темные твердые пятна на ногах. С развитием заболевания пигментация становится черной. В некоторых местах кожа белеет и западает, появляются мокнущие воспаленные участки, трофические язвы. На начальном этапе применяют наружные средства. Сильно поврежденные вены лечат с помощью специальных инъекций или лазера
Для профилактики важно побольше ходить, делать гимнастику и как можно реже носить высокие каблуки.
Экзема. Дерматологическое заболевание, вызванное аллергией, нарушением обмена веществ, сбоями в работе нервной или эндокринной системы
Часто переходит в хроническую форму с периодическими рецидивами. Обычно представляет собой высыпания в виде водянистых пузырьков , покраснение и шелушение кожи, зуд и отечность. Разновидность болезни, которая локализуется в области нижних конечностей – варикозная экзема. Возникает из-за нарушения кровообращения и застоя крови. Кожа на ногах неравномерно темнеет, появляются красные пятна и раздражение, незаживающие язвы. Проявления обычно сконцентрированы в нижней части голени. Для лечения назначают кортикостероиды, успокоительные и антигистаминные средства. Для местного лечения используют примочки, мази и гели. При присоединении инфекции показан прием антибиотиков. Варикозной разновидности подразумевает обязательное лечение расширенных вен.
Пурпура. Мелкие кровоизлияния в кожу из-за выхода эритроцитов из сосудов. Является симптомом, а не самостоятельным заболеванием. Подобное явление характерно для нарушения выработки тромбоцитов, застоя крови, проблем свертываемости, интоксикации, патологии сосудистой стенки. Высыпания представляют собой темные пятна на ногах, как синяки. Сначала они красные или бордовые, затем постепенно темнеют до фиолетового цвета, а когда рассасываются, приобретают желтый оттенок. Одновременно с этим могут возникать судороги, лихорадка, головные боли и боль в области живота, аритмия. Терапия сводится снижению выработки антитромбоцитарных тел. Больным назначают гемостатики и аминокапроновую кислоту. При риске кровоизлияния в мозг проводят вливание тромбоцитов. В тяжелых случаях показано вырезание селезенки.
Лишай. Грибковое поражение кожи. Обычно характеризуется розовыми или красными высыпаниями, но при отрубевидном лишае появляются коричневые пятна . Чаще всего они концентрируются в верхней части туловища, но иногда переходят на ноги. Пигментация меняет оттенки на желтый и розовый, пораженные участки сливаются между собой, образуя обширные очаги. При этом кожа шелушится и зудит. Нередко хроническое течение цветного лишая с рецидивами весной и летом. Для лечения используют местные противогрибковые средства. При тяжелой форме прописывают антимикотические препараты для приема внутрь.
Если появилось темное пятно на ноге, нельзя оставлять его без внимания. Периодически возникающие дефекты говорят о сбоях в работе организма. Необычная пигментация может сигнализировать о проблеме в любом органе. Поэтому при ее появлении следует посетить дерматолога. Он выявит кожные болезни или направит к другим специалистам. Если выяснится, что серьезных патологий нет, то справиться с проблемой можно с помощью отбеливающих средств и косметологических процедур.
Красные точки на ногах (пятна, высыпания) могут быть плоскими, выпуклыми или бугристыми. Они также бывают разных размеров, от маленьких красных точек до больших пятен. Их формы могут быть разнообразными, а также они бывают зудящие или нет. Они могут образовываться не только на ногах, но иногда на руках и туловище.
Коричневое пятно на ногте ноги
Пятна на ногтях в основном обусловлены грибком. Чаще всего это онихомикоз, кандидоз, и другие грибковые заболевания. Заражение происходит преимущественно контактным путем. Возможно даже внутрисемейное заражение, если члены семьи носят одну и ту же обувь. Также часто заражение происходит в общественных местах: банях, саунах, бассейнах
Поэтому важно при посещении общественных мест пользоваться исключительно личной обувью, полотенцами. Сменную обувь лучше обувать непосредственно в помещении
Предпочтительнее использовать обувь закрытого типа.
Нужно учитывать, что грибок – очень устойчивая инфекция, требует длительного лечения. Меры нужно принимать как можно раньше, именно это и будет залогом успешного лечения. Нужно соблюдать все рекомендации и проходить полный курс лечения, поскольку в случае, если инфекция останется, хотя бы частично, они быстро распространится на соседние участки кожи, что приведет к дальнейшему прогрессированию заболевания. На месте развития грибкового заболевания происходит сначала уплотнение, затем — полное разрушение ткани.
[], [], [], [], [], []
Причины появления
Если на ноге появилось пятно розового или красного оттенка, которое чешется, постарайтесь вспомнить, какими обстоятельствами это может быть вызвано. Оно могло возникнуть в результате надавливания, контакта с чулочно-носочными изделиями, ношения тесной обуви. Если это произошло в летний период, пятна и зуд на ногах могли появиться вследствие укусов насекомых.
Проанализируйте, с чем соприкасались ваши ноги в течение дня, это поможет выявить причину раздражения. Среди часто встречающихся факторов, приводящих к возникновению покраснений и зудения, можно выделить:
- реакции аллергического характера, появившиеся в результате контакта кожи ног с внешними раздражителями;
- нарушение деятельности внутренних систем организма;
- возникновение поражений кожных покровов (грибковые или бактериального типа).
Помимо этого, красные зудящие пятна на ногах могут появляться вследствие распространения вирусной или инфекционной болезни (например, ветряная оспа). Нужно заметить, что, при данных инфекциях, сыпь возникает, как правило, в верхней части тела и уже потом переходит на конечности. Поэтому рассмотрим те случаи, когда на ноге обнаруживается отдельное локализованное пятно или несколько пятнышек.
]
Внешние факторы
Контактную аллергию можно считать одной из самых распространенных причин появления раздражений на ногах. Нижние конечности человека наиболее подвержены физическим нагрузкам. Каждый день они контактируют с обувью и другими деталями гардероба. Вследствие этого, может возникать излишнее давление на кожу ног, которое приводит к покраснениям и пятнам. Проявления контактной аллергии могут вызвать:
- Механическое давление. Покраснения возникают из-за ношения неудобной обуви, тугих носков и колготок, сдавливания другими предметами. При этом реакция может проявляться не сразу, а через некоторое время. Такие пятна, как правило, не шелушатся.
- Контакт с химикатами, косметическими средствами (крем, гель для душа и т. п.), шерстяная или синтетическая одежда и т. д. Обычно, данный вид раздражений сопровождается сильным зудом.
- Укусы различных насекомых и паразитов (осы, мошки, клопы, слепни и др.). Укушенное место краснеет, может отекать и сильно зудеть. При расчесывании зуд и боль увеличиваются.
- Переохлаждение или тепловой удар. В результате пересыхания дермы из-за солнца или мороза, на ней появляются покраснения, которые могут чесаться и шелушиться.
В том случае, если пятна на ваших ногах имеют подобную этиологию, справится с раздражением проще всего. Аллергическая реакция исчезает вместе с удалением раздражающего фактора. Для предотвращения таких проявлений необходимо пользоваться удобной обувью из натуральных материалов, носить чулочно-носочные изделия хорошего качества.
Нужно ограничить контактирование с химическими веществами (стиральные порошки, средства для уборки), избегать применения косметических продуктов на ногах. У женщин раздражение кожи, сопровождающееся зудом и красными пятнышками, может возникнуть из-за депиляции ног. В этом случае, необходимо пользоваться ухаживающими средствами или сменить вид обработки кожного покрова.
При иссушении кожи ввиду погодных условий хорошо помогают увлажняющие и питательные кремы и лосьоны. Раздраженную кожу нужно протирать успокаивающими средствами, смазывать маслом. Если пятна были вызваны укусами каких-либо насекомых, нужно смазать место противозудной мазью. В случае сильных реакций организма, примите антигистаминные препараты.
Внутренние причины
Если по каким-либо причинам, в работе внутренних органов происходит сбой, организм может реагировать на это кожным раздражением. Небольшие красные пятнышки в разных частях тела, в том числе, на ногах, иногда возникают из-за несбалансированного питания.
Это может быть при употреблении пряной или острой пищи, а также жирной. Такая же реакция бывает при нехватке витаминов, особенно, в осенние и весенние периоды. Высыпания могут дополняться зудом и шелушением, а могут проходить без этих симптомов. Для нормализации состояния пересмотрите свой рацион, пропейте витаминные комплексы.
Некоторые болезни могут вызывать такие симптомы, как зудящие пятна на ногах. Например, при сахарном диабете, на коже возникают красные участки и другие дефекты, которые шелушатся и чешутся. Для лечения подобных симптомов назначаются гормональные препараты или антибиотики. Побор лекарственных средств осуществляется лечащим врачом.
Красные пятна на ступнях ног
Хотя ступни и не видны окружающим, не стоит оставлять их без внимания, особенно если появились какие-то высыпания или другие дерматологические реакции. Красные пятна на ступнях ног являются одним из первых признаков серьезных нарушений в организме. Чаше всего они возникают из-за таких причин:
- Дерматит – это воспалительное поражение эпидермиса. Сыпь появляется из-за таких факторов: давление, трение, бактерии, вирусы, грибки, интоксикация, нарушение обмена веществ, солнечное излучение.
- Аллергия – при контакте с раздражителями (трава, пыль и другое) возникают покраснения, которые сопровождаются зудом.
- Микоз – грибковое поражение развивается из-за несоблюдения личной гигиены, при хождении босиком в общественных местах (бассейн, сауна, раздевалка), а также при ношении чужой обуви. Предрасполагающим фактором является повышенная потливость ног, плоскостопие, сахарный диабет и ослабленный иммунитет.
- Гемангиома – представляет собой доброкачественное новообразование из сосудистых оболочек. На начальной стадии данной болезни на теле, в том числе и на ступнях, формируются красные точки неправильной формы.
- Варикоз – проявляется не только вздутием вен, отечностью и застоем крови в нижних конечностях, но и высыпаниями на стопах.
- Сахарный диабет – эндокринное расстройство, при котором страдают все структуры организма. Особенно это заметно на нижних конечностях. Возможно развитие синдрома диабетической стопы, когда подошва ног приобретает темно-бордовый цвет из-за плохого питания кожных покровов.
- Заболевания ЖКТ – даже небольшое пятнышко на ноге может сигнализировать о нарушениях с пищеварением. Если покраснение занимает большую площадь стопы, то это говорит о дисбактериозе кишечника.
- Пролежни – представляют собой нарушение целостности эпидермиса, подкожной клетчатки и мышечных тканей. Развиваются из-за длительного сдавливания мягких тканей. Подобное наблюдается у лежачих больных. На начальной стадии нарушение проявляется гиперемированными участками, которые могут перейти в язвы.
- Авитаминоз и неправильное питание – употребление в пищу вредных продуктов (жареное, жирное, острое, сладкое, соленное), приводит к появлению кожных проблем, в том числе и на стопах. При авитаминозе, то есть дефиците полезных веществ в организме, наблюдаются такие же симптомы.
- Вегетативные нарушения – связаны с длительными стрессами, повышенными физическими или умственными нагрузками. В этом случае в организме включается адаптационный механизм, который приводит к расширению мелких капилляров. Это проявляется локальными участками покраснения.
- Вирусы – изменение кожи стоп наблюдается при краснухе, ветряной оспе и других вирусных поражениях. Подобные симптомы характерны и для ОРВИ.
Кроме вышеперечисленных причин, кожные расстройства возможны при действии различных раздражителей. Это могут быть механические, химические или физические факторы, вызывающие воспалительную реакцию. К примеру, ожоги, обморожение, агрессивные вещества в составе косметики, ношение неудобной или тесной обуви.