Лечение кератоконуса
Содержание:
Симптомы и стадии заболевания
На первых этапах заболевания пациенты редко жалуются и обращаются к врачу. Чаще всего симптомы схожи с различными другими заболеваниями органов зрения, такими как близорукость и астигматизм. Самыми распространёнными являются следующие проявления:
- диплопия или двоение зрения, которая особенно заметна, если рассматривать объекты на светлом фоне;
- снижение остроты зрения по мере прогрессирования заболевания;
- вокруг источников света создаются своеобразные круги рассеяния;
- сухость глаз, частое моргание не снижает проявление неприятных симптомов;
- снижение остроты зрения и частая смена очков из-за постоянного прогрессирования заболевания;
- роговица глаза выпячивается;
- усталость глаз, особенно при работе с компьютером;
- засветы вокруг предметов в тёмное время суток.
Существует несколько классификаций кератоконуса, но самой распространённой из них является предложенная в 1961 году офтальмологом Марком Амслером. Он выделил несколько стадий, которые характеризуются определёнными симптомами.
Таблица о степенях развития патологии
| Степень | Морфологические характеристики | Качество зрения | Величина кривизны роговицы |
| Первая степень | В центральной зоне нервных волокон легко выявляются участки более тонкого слоя роговицы, нарушения строения соединительной ткани. Появляется пятно выпячивания при обследовании с помощью компьютерной томографии. Выявляются нервы роговицы. | Острота зрения от 1,0 до 0,5. Формируется миопия и миопический астигматизм слабой формы. Для коррекции используют специальные линзы. | Менее 45 Дптр. |
| Вторая степень | Внешне схоже с проявлениями первой степени. Могут чуть усилиться нарушения строения роговицы. Изменяются клетки эндотелия. | Астигматизм прогрессирует, острота зрения падает до 0,4–0,1. Заболевание можно корректировать. | От 45 до 52 Дптр. |
| Третья степень | Появляются стрии Фогта — специфические линии, сформированные в строме. Также обнаруживается кольцо Флейшера, представляющие собой отложения гемосиредина в эпителии роговицы жёлтого или коричневого цвета. Сама форма роговицы искажается и ещё сильнее выпячивается. | Острота зрения от 0,1–0,05. Сильновыраженный астигматизм и миопия. Коррекция с помощью линз практически не приносит результата. | От 52 до 62 Дптр. |
| Четвёртая степень | Невозможно измерить рефракцию или провести обследование с помощью компьютерной диагностики. На поверхности глаза сильно выделяется характерный конус с заострённой вершиной. Роговица становится мутной, с разломами и рубцами, может сформироваться отёк. | Зрение очень сильно снижается, порой человек может разглядеть предметы, только близко поднеся их к лицу. | Более 62 Дптр. |
| Острый кератоконус | У пациентов сильно болят глаза, они становятся красного цвета, может сформироваться отёк. Строма мутнеет, изменяется дисцементовая мембрана. Если не провести операцию, может произойти перфорация роговицы и потеря зрения. | Зрение внезапно пропадает. | Данные различаются. |
Кольцо Флейшера — это характерный симптом кератоконуса
Во время компьютерной диагностики могут наблюдаться следующие виды кератоконуса, различающиеся по форме изменённой роговицы:
- атипичный низковершинный;
- атипичный пикообразный;
- островершинный;
- пикообразный;
- туповершинный;
- низковершинный.
Профилактика
В большинстве случаев кератоконус глаз имеет медленное хроническое течение. Чем позже происходит развитие заболевания, тем меньше осложнений оно приносит. Ранний кератоконус, в возрасте до 15 лет, обычно имеет более тяжелое течение.
Популярные вопросы пациентов о кератоконусе глаз:
- Есть ли ограничения по физическим нагрузкам для пациентов с кератоконусом?
- Можно ли обойтись очками при коррекции зрения с данной патологией?
- Берут ли юношей с таким диагнозом в армию?
- Можно ли с данным заболеванием работать за компьютером, не навредит ли это?
- Что такое кольцо Флейшера, почему этот симптом связывают с кератоконусом?
- Есть ли смысл в применении глазных каплей при кератоконусе глаз, в том числе витаминных или сосудистых комплексов «Тауфон» и «Солкосерил»?
Ответы врача-офтальмолога вы можете посмотреть в следующем видео:
Причины кератоконуса
В силу ряда обстоятельств (редкая встречаемость, сложности диагностики и пр.) кератоконус на сегодняшний день исследован недостаточно. В первую очередь, это касается причин и этиопатогенетических механизмов заболевания. В научной литературе сообщается о нескольких факторах, которые с различной степенью достоверности могут оказаться пусковыми: генетический, эндокринный, обменный, иммунный и пр. Наиболее аргументированной представляется полиэтиологическая гипотеза, согласно которой конусная деформация роговицы обусловлена наследственной предрасположенностью в сочетании с обменными и иммунными нарушениями; такое сочетание особенно опасно именно в периоды интенсивной и быстрой гормональной перестройки (что, в частности, и наблюдается у подростков). В различных источниках сообщалось также о возможном влиянии экологического фактора (радиационный фон, загрязнение воздуха), чрезмерной инсоляции (воздействие ультрафиолетовой части солнечного спектра), высказывались предположения о провоцирующей роли самых разных заболеваний (аллергических, инфекционно-воспалительных, травматических, генетических). Наконец, в последнее время стали появляться тревожные сообщения об участившихся случаях кератоконуса вследствие постоперационной кератоэктазии, которая, в свою очередь, иногда становится побочным эффектом лазерной коррекции зрения.

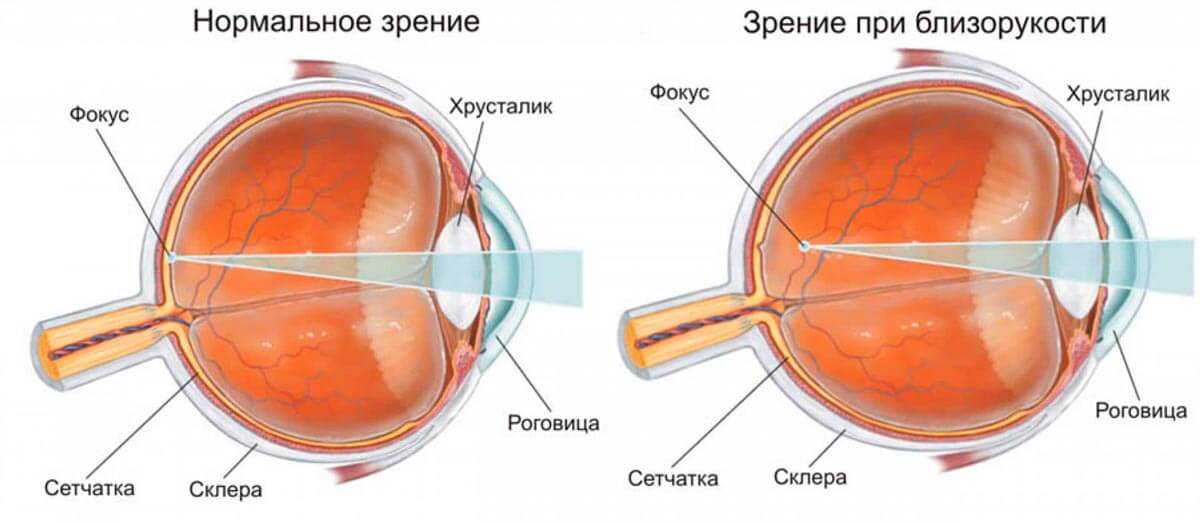
Известно, что в ткани пораженной кератоконусом роговицы происходят кардинальные биохимические сдвиги: снижается концентрация коллагена и белка, образуются свободные радикалы и т.д. В результате резко снижается упругость и эластичность роговичного слоя, он пребывает в постоянном жестком натяжении и постепенно вытягивается в конус.
Лечение кератоконуса
Лечение кератоконуса длительное и должно проводиться под обязательным наблюдением врача офтальмолога. Существует два основных направления в лечении: консервативное и хирургическое.
Консервативное лечение возможно только на начальных стадиях заболевания, к нему относится:
- ношение контактных линз;
- медикаментозное лечение.
Контактные линзы, применяемые при кератоконусе, могут быть как обычными мягкими, так и жесткими. Мягкие силикон-гидрогелевые линзы можно использовать только при 1 степени заболевания, такие линзы, как правило, не помогают при более выраженных изменениях. В этом случае переходят на использование жестких контактных линз.
Важно! Контактные линзы при кератоконусе назначаются только врачом!
Медикаментозное лечение является симптоматическим, направлено на улучшение биохимических процессов в роговице, но оно не может полностью затормозить патологический процесс и восстановить зрение. Для лечения используют специальные витаминные препараты или физиотерапевтическое лечение.
Применение народных способов лечения при кератоконусе неэффективно, например, медовые примочки для глаз.
При подозрении на развитие острого кератоконуса необходима срочная госпитализация в стационар для проведения комплекса лечебных мероприятий.
Основным лечением кератоконуса является хирургическое вмешательство. Операцию проводят не только на 3-4 степени заболевания, но, в некоторых случаях, даже при 1 или 2 степени. Показания к операции и вид операции определяется в каждом случае индивидуально.
Выделяют несколько видов операций, отличающихся техникой выполнения:
- кросслинкинг;
- рефракционные лазерные операции;
- имплантация интрастромальных роговичных колец или полуколец;
- кератопластика.
Перед операцией проводят полное диагностическое обследование для определения степени заболевания и выраженности изменений структуры роговицы, выявляют наличие противопоказаний к проведению того или иного вида операции.
Профилактика кератоконуса
Профилактика кератоконуса направлена на ранее выявление и лечение общих соматических и аллергических заболеваний, уменьшение воздействия на роговицу повреждающих факторов внешней среды и травмирующих факторов.
Людям с имеющимися аномалиями рефракции необходимо 1 раз в год проходить медицинский осмотр у врача.
Юлия Чернова, врач-офтальмолог, специально для Mirmam.pro
Причины и факторы риска
В большинстве случаев кератоконус начинается в подростковом и взрослом возрасте, затрагивая оба глаза (хотя и в разной степени).
По оценкам, по крайней мере 1 из 1500 человек страдают, вероятно, в результате:
- Наследственности: некоторые исследования показали, что около 10-15% пострадавших имеют члена семьи с таким же состоянием;
- Повреждения роговицы или травмы: они могут быть вызваны процессами втирания глаз, длительным использованием контактных линз, процессами раздражения, которые продолжаются с течением времени;
-
Другие заболевания глаз, такие как:
- Пигментный ретинит: наследственное заболевание сетчатки, которое вызывает прогрессирующую потерю зрения, что приводит к полной слепоте в тяжелых случаях.
- Весенний кератоконъюнктивит: хроническое воспалительное заболевание переднего глаза (конъюнктивы и роговицы) двусторонняя, сезонная и неизвестная причина; затрагивает детей и подростков, которые живут в основном в теплых странах или в умеренном климате.
- Ретинопатия недоношенных: двусторонняя патология, вызванная измененной васкуляризацией сетчатки; В основном поражает недоношенных детей, особенно с пониженным весом.
-
Системные заболевания, такие как:
- Синдром Дауна: генетическое состояние, вызванное наличием третьей копии (или ее части) хромосомы 21; вызывает интеллектуальный дефицит и физические отклонения.
- Несовершенный остеогенез: аутосомно-доминантное генетическое заболевание (пораженные пациенты имеют по крайней мере одного больного родителя), характеризующееся аномалиями в синтезе коллагена.
- Синдром Элерса-Данлоса: наследственная патология, характеризующаяся слабостью связок и гиперэластичностью кожи.
- Врожденный амавроз Лебера: заболевание сетчатки, характеризующееся слепотой и реакциями ниже порога электрофизиологической стимуляции, связанное с нарушением зрения в течение первого года жизни.
- Окислительное повреждение, вызванное свободными радикалами: роговица может быть более уязвимой из-за механизма дисбаланса в активности некоторых специфических ферментов (белков, которые ускоряют выполнение некоторых биологических реакций); кроме того, некоторые клетки роговицы, ответственные за обновление ткани, из-за этой нестабильности будут работать ненормально, вызывая уменьшение толщины и характерную деформацию.
Симптомы
В связи с тем, что на ранних стадиях кератоконус сходен по симптоматике с другими болезнями глаз, диагноз редко выставляется сразу. Заподозрить заболевание врач может уже тогда, когда при использовании корректирующих очков и линз невозможно достичь четкости зрения.
Характеризуется заболевание и рядом определенных признаков, поэтому тщательный сбор анамнеза у больного является обязательным условием осмотра.
Больной в начале патологического процесса предъявляет жалобы на:
- Нечеткость изображения – при взгляде на предмет он видится многоконтурным. Протестировать этот признак не сложно – пациенту выдают черный лист бумаги с нанесенной на нем белой точкой. При кератоконусе человек увидит вместо одной точки несколько хаотично расположенных.
- Двоение предметов, искажение формы букв при чтении.
- Свето рассеянность вокруг источников света.
- На поздних стадиях присоединяется светобоязнь, постоянное утомление глаз.
Признаки ухудшения зрения вначале определяются на одном глазу, затем фиксируются и на другом. На ранних стадиях все признаки патологии фиксируются только в сумеречные и ночные часы, затем пациент плохо начинает видеть и днем. На поздних стадиях вытянутая, конусовидная форма роговицы заметна и окружающим и самому больному.
У большинства пациентов болезнь прогрессирует медленно – изменения наблюдаются в течение 10 и больше лет. У половины пациентов дистрофические изменения приостанавливаются на ранней стадии, и заболевание переходит в стадию длительно продолжающейся ремиссии.
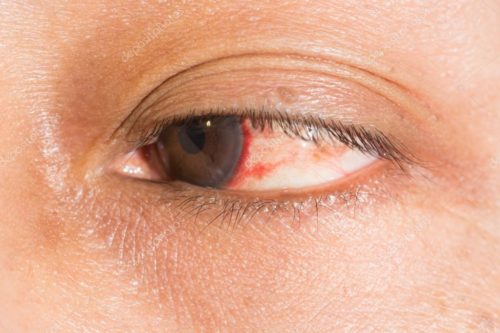
Иногда прогрессирование дистрофических изменений и растягивание роговицы приводит к ее полному истончению и разрыву. Осложнение характеризуется отеком роговицы и резким болевым синдромом. Острая стадия может протекать до трех недель, затем на роговице формируются рубцы, а зрение частично улучшается.
Причины возникновения
В настоящее время причины формирования кератоконуса ещё не до конца известны, учёными выдвигается множество предположений по поводу предпосылок к этому заболеванию. Сам процесс нарушения роговицы заключается в постепенном разрушении её боуменовой мембраны, при котором формируются более тонкие слои и рубцовые образования. Из-за деформации под воздействием глазного давления в истончённых местах может происходить растяжение и глаз перестаёт полноценно выполнять свои функции.
У пациента причиной может послужить один из следующих факторов:
- Нарушение обменных процессов в органах зрения. При обследовании многих больных выявляются отклонения в работе различных ферментов. К примеру, в роговице и слёзной жидкости регистрируется уменьшение активности ингибиторов протеинкиназ, и как следствие, усиление самих протеиназ. Это приводит к тому что коллагеновые волокна быстрей разрушаются, а ферменты, способные этому противостоять, практически прекращают действовать. Происходи это из-за свойств протеазы разрывать аминокислотные связи в белках, что приводит к быстрой дегенерации тканей в органах зрения. Также очень часто выявляется нарушение работы альдегиддегидрогеназы, которая способствует устранению свободных радикалов и уменьшению их воздействия на ткани. Практически у всех больных заболеванием обнаруживаются маркеры окислительного стресса, которые говорят о повреждении клеток.
- Генетическая предрасположенность. До сих пор учёные не смогли определить, какой именно ген ответственен за передачу по наследству этой патологии роговицы, однако существуют предположения, что он находится на 16 или на 20 хромосоме. В настоящее время генетическая аномалия считается наиболее частой причиной формирования кератоконуса. Если он есть у ближайших родственников, то это существенно увеличивает риск развития болезни. Также это заболевание часто встречается у людей с различными видами хромосомных заболеваний, таких как синдром Дауна, амавроз Лебера, синдром голубых склер.
- Связь заболевания с иммунологическими отклонениями. Точные механизмы зависимости патологии от аллергических реакций ещё неизвестны, однако установлена интересная статистика, согласно которой заболевание роговицы чаще встречается у людей, страдающих экземой, атопическим дерматитом, бронхиальной астмой, сенной лихорадкой. Ткани глаза постоянно атакуются различными биологическими веществами, постепенно регенерация снижается и острота зрения падает.
- Полученные механические травмы. Частое ношение линз, трение глаз и век, инородные тела и многое другое могут привести к нарушению строения роговицы. В некоторых случаях причиной формирования болезни являются последствия проведённой лазерной коррекции зрения.
- Ультрафиолетовое воздействие на роговицу, особенно у людей, проживающих в солнечных странах.
Симптомы кератоконуса
Клиническая картина при кератоконусе обусловлена помутнением и изменением формы роговицы. Она сводится к падению остроты зрения, астигматизму со склонностью к частой смене осей по мере развития заболевания. Явления близорукости развиваются поэтапно, присоединяется ощущение двоения предметов. Чаще патологические симптомы наблюдаются в одном органе зрения, позже охватывая и второй.
Больным приходится часто менять очки в связи с увеличением числа диоптрий. Нередко коррекция при помощи очков не дает должных результатов и неблагоприятно переносится. Иногда человек буквально не успевает покупать новые очки, что связано с быстрым прогрессированием кератоконуса.
Двоение предметов заключается в многократном увеличении их числа при получении изображения глазом, например, при чтении, смотрении телевизора. У некоторых пациентов присутствует светобоязнь, раздражение и зуд глаз, чувство жжения, а также быстрое наступление усталости глаз.
Если на ранних стадиях кератоконуса наблюдается лишь снижение остроты сумеречного зрения, то по мере развития патологии даже при нормальном уровне освещения человек не различает предметы четко. Последние стадии болезни приводят к визуально определяемой деформации роговой оболочки.
Обычно все стадии развития кератоконуса протекают не менее 10-15 лет. У половины больных патология может замедлить развитие и войти в состояние долгой ремиссии. У 5% пациентов, напротив, заболевание отягощено острой формой кератоконуса.
Симптомокомплекс острого кератоконуса: отек роговой оболочки, болевые ощущения, сильный дискомфорт. Через 14-21 день ткани роговицы рубцуются, что порой влечет снижение скорости конусообразной деформации и некоторое улучшение остроты зрения.
Кератоконус: жизнь после операции
По статистике, лишь пятой части больных кератоконусом требуется пересадка роговицы. Эта статья адресуется именно этим людям — прошедшим через операцию. Итак, поговорим о том, каким правилам должен следовать прооперированный пациент.
Операция нужна не всем
Проведенное исследование среди 2523 пациентов, страдающих кератоконусом, показали, что только лишь 21,6% от их числа потребовалось провести пересадку роговицы, причем среднее время от постановки диагноза до операции составило 8,8 лет.
Попросту говоря, если у Вас — кератоконус, это вовсе не значит, что операционный стол — Ваш единственный шанс сохранить зрение.
 Но в данной статье речь пойдет таки о тех людях, кому эта операция была необходима и которые уже прошли через нее.
Но в данной статье речь пойдет таки о тех людях, кому эта операция была необходима и которые уже прошли через нее.
Операция — это полдела. А что потом? Часть забот о здоровье пациента берет на себя врач. Остальное — в руках самого прооперированного.
Памятка пациента
Итак, Вам проведена микрохирургическая операция сквозной (послойной) пересадки роговицы. Тонкий шов, удерживающий донорскую ткань, может длительное время (до года) оставаться в роговице. Это позволяет Вам раньше приступить к работе с умеренной физической нагрузкой.
Вместе с тем, необходимо помнить о периодическом врачебном контроле за состоянием шва.
Поэтому после выписки из стационара Вам необходимо продолжить рекомендованное лечение в домашних условиях. Закапывание капель или закладывание мази можно производить самому чистыми руками перед зеркалом или в положении лёжа, а также с помощью родственников, используя те приёмы, с которыми Вы познакомились в стационаре.
Если Вам назначены таблетки дексазона, преднизалона или кортизона, то приём их надо производить строго по схеме, не допуская никаких самостоятельных изменений.
 На протяжении первого месяца спать нужно на спине, а затем на стороне, противоположной оперированному глазу.
На протяжении первого месяца спать нужно на спине, а затем на стороне, противоположной оперированному глазу.
Пища может быть обычной. Необходимо исключить алкогольные напитки и приём витаминных препаратов. Не желателен избыток сладостей.
Полезны лёгкие гимнастические упражнения без прыжков, бега и наклонов.
Во время отдыха и прогулок на протяжении первого года после операции нужно избегать пребывания на ярком солнце. Нельзя загорать, так как солнечные ванны могут вызвать воспаление пересаженной роговицы.
В холодное время года на улице оперированный глаз нужно закрывать повязкой. В помещении глаз должен быть открытым. Можно использовать затемнённые очки.
Поэтому нельзя резко тереть глаз платком или рукой, нужно быть осторожным при умывании, прикрывать оперированный глаз во время сильного ветра и избегать прогулок в морозные дни даже на второй и последующие годы после операции. Это поможет уберечь роговицу от повреждений и отморожений.
Вам можно смотреть телевизор, ходить в музеи, кино и театр, если это не связано с трудным и тесным перемещением в транспорте.
К обычной или ограниченной работе можно приступить через 2-4 месяца в зависимости от состояния оперированного глаза и условий труда.
После выхода на работу не забывайте показываться окулисту каждые 2-3 месяца в течение первого года после операции, особенно если не снят обвивной шов.
При появлении покраснения и ломоты в глазу, светобоязни и слезотечения Вам необходимо срочно показаться врачу. Только рано начатое лечение может предотвратить ухудшение зрения.
Классификация заболевания
Коническую роговицу можно условно разделить на 2 формы – хронический и острый процесс, но внезапное начало заболевания – это всегда не выявленная вовремя и медленно прогрессирующая дегенерация прозрачной части наружной оболочки глаза. При первом обследовании обязательно определяется стадия болезни:
- Минимальные внешние изменения (центральное расположение точечного конуса);
- Умеренное помутнение с формированием овальной формы выпячивания, которое смещается в нижнюю часть зрачка;
- Тонкая и мутная роговица с шаровидным конусом;
- Тотальное помутнение переднего отдела глаза.
Большое значение для прогноза имеет степень тяжести патологии, определяемая по степени кривизны и оптической силе глаза:
- умеренная (до 48 диоптрии);
- средняя (45-54)
- выраженная (более 54 диоптрии).
На начальных этапах болезни внешние изменения и симптомы минимальны
Дефект формы роговичной оболочки на начальных этапах заболевания проявляется симптомами, характерными для разных глазных болезней, поэтому важно при любых нарушениях сразу обращаться к специалисту
Определение болезни. Причины заболевания
Кератоконус — это хроническое заболевание роговицы, при котором она теряет свою способность поддерживать сферическую форму, истончается, вытягивается, мутнеет и не выполняет природные функции . Сегодня этот диагноз часто встречается во врачебных заключениях.
Заболевание впервые было подробно описано в 1854 году , но однозначного мнения о природе его возникновения в медицине пока что не существует.
В зависимости от причин заболевание бывает первичным и вторичным .
Первичный (врождённый) кератоконус развивается самостоятельно, как бы без явной причины. Почему вдруг запускается процесс изменения роговицы? Сегодня у медицинской науки на это нет единого ответа — существует лишь множество теорий развития заболевания. Рассмотрим наиболее популярные.
Наследственность. Наука отдаёт около 10 % данному фактору. Чаще всего наблюдается аутосомно-доминантный тип наследования — когда генетический дефект есть хотя бы у одного из родителей. Неоспоримые доказательства данной теории — семейные случаи кератоконуса, частое сочетание его с рядом наследственных заболеваний и синдромов, а также установленные особенности течения кератоконуса у монозиготных и дизиготных близнецов . По статистике, кератоконус чаще встречается у людей монголоидной расы и южных национальностей (азербайджанцев, армян и др.) .
Природные и экологические условия. Распространённость кератоконуса среди населения Англии составляет 3,3 на сто тысяч населения, в то время как в Новой Зеландии, где проживают выходцы из этой же страны, — более 20 на сто тысяч населения . Такая ощутимая разница в сходных генетических группах связана с изменившимися климатическими условиями — повышенной солнечной инсоляцией. В странах с более холодным климатом (Финляндии, Дании, Японии и России) заболеваемость кератоконусом значительно ниже, а формы болезни менее агрессивны.
Экологический фактор также играет свою роль. К примеру, кератоконус в высокоиндустриальных горных областях Урала встречается гораздо реже (один на 500 тысяч населения), чем в степных, экологически благоприятных районах (один на сто тысяч населения). При этом в 83 % случаев заболевают дети, подростки и молодые люди до 29 лет .
Иммуноаллергическая теория. Ещё 30 лет назад в сыворотке крови около 59 % пациентов с кератоконусом был обнаружен повышенный уровень иммуноглобулина (Ig) класса Е — антител, участвующих в иммунном ответе организма. Сегодня достоверно известно, что у людей с кератоконусом нарушен иммунный гомеостаз (защита организма от внешних воздействий), увеличено число Ig М, С3 и С4 компонентов комплимента, усилен дефект Т-супрессоров и увеличено количество Ig G, которые приводят к срыву аутотолерантности (устойчивости организма) к антигенам собственной роговицы. Но не смотря на такие данные, достоверность взаимосвязи противоречива и не подтвержена в мультицентровых исследованиях.
Нейрогуморальная теория. Начало кератоконуса чаще приходится на период полового созревания. Многие авторы видят в этом роль эндокринных факторов, дисбаланса гипофизарно-диэнцефальной системы, адипозогенитальной недостаточности, гипер- или гипотиреоза.
Также в литературе освещены вирусная и обменная теории, теория патологии десцеметовой мембраны (слоя роговицы) и другие. Вся их многофакторность указывает на отсутствие пока единого и полного понимания причины возникновения кератоконуса.
Вторичный (приобретённый) кератоконус развивается как последствие перенесённых операций на роговице, например, популярной эксимерлазерной коррекции зрения и кератотомии. Это связано со снижением биомеханических свойств роговицы при формировании её клапана и уменьшении общей толщины стромы (основного вечества) роговицы во время эксимерлазерной абляции.
Информация о проседании роговицы (кератэктазии) после эксимерлазерной хирургии была опубликована в 1998 году . В статье указывалось, что из всех пациентов с вторичным кератоконусом 4 % составили люди после ФРК (фоторефракционной кератэктомии), а 96 % — пациенты после лазерной коррекции LASIK.
В России риск спровоцированного хирургией кератоконуса составляет 1-5 % . Частота встречаемости, по данным зарубежных авторов, колеблется между 0,02 % и 0,6 % . Улучшение методов обследования пациентов и оборудования позволяет сегодня минимизировать риски развития заболевания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Коррекция кератоконуса контактными линзами
На данный момент медицина не располагает препаратами, которые бы приводили к регрессу кератоконуса или эффективно предотвращали его развитие. Однако пациент имеет возможность замедлить прогрессирование состояния. На первом этапе назначают ношение очков или контактных линз, а когда консервативная терапия становится неэффективной, проводят хирургическое лечение (сквозная или послойная кератопластика, эпикератофакия, кератотомия, кросслинкинг, имплантация роговичных колец).
Принимать решение о целесообразности хирургического вмешательства можно только после полного офтальмологического обследования. На раннем этапе заболевания эффект заметен только при длительной контактной коррекции. Пациентам с кератоконусом запрещается потирать глаза.
Контактные линзы при кератоконусе
На ранней стадии кератоконуса нарушение зрения можно исправить при помощи очковой коррекции. Пациенту выписывают очки, коррегирующие астигматизм и близорукость, которые чаще всего сопровождают это состояние. На более поздних стадиях рекомендованы контактные линзы для постоянного ношения.
При кератоконусе линзы следует подбирать индивидуально. Нет единого дизайна, который бы подходил всем пациентам с изменением формы роговицы. Для каждого типа и стадии нужны разные оптические системы.
Мягкие контактные линзы
Коррекция зрения при кератоконусе мягкими контактными линзами существенно ограничена, поскольку они копируют неправильную форму роговицы. Между линзой и слизистой нет прослойки слезной жидкости, что не повышает преломляющую способность роговицы (если сравнивать с исходной при кератоконусе).
Жесткие контактные линзы
Жесткие газопроницаемые линзы остаются основным методом коррекции кератоконуса в этой нише. Они позволяют исправить кератоконус и создать слезную пленку между наружным слоем роговицы и линзой, усиливая преломляющую способность и корректируя поверхность глаза. Существуют разные модели таких линз, но все они позволяют тканям глазного яблока свободно дышать. Жесткие газопроницаемые линзы изготавливают на заказ для конкретного случая. Такая линза сохраняет форму и создает единую преломляющую поверхность с глазом.
При индивидуальной непереносимости жестких линз, выраженном помутнении роговицы, истончении слоя или наличии эрозии эпителия пациенту выписывают комбинированные двухслойные линзы. Они включают жесткую линзу, установленную на поверхности мягкой. За счет этого удается сохранить нормальное зрение и скорректировать форму роговицы.
Гибридные контактные линзы
Гибридные контактных линзы включают жесткий центр и мягкий ободок, сочетая преимущества обоих видов: хорошее зрение и удобство. Благодаря большому диаметру такая линза постоянно находится в стабильном положении. Склеральные и полусклеральные относятся к жестким линзам. Они не давят на деформированную верхушку роговицы, поэтому носятся комфортно. Большой диаметр обеспечивает стабильное положение линзы.
На начальной стадии кератоконуса удается скорректировать зрение при помощи очков и контактных линз. Усиление деформации и, соответственно, неправильного астигматизма делает оптическую коррекцию малоэффективной. В этом случае рекомендуют хирургическое вмешательство.