Как проявляется холецистит у женщин?
Содержание:
Лечение острого холецистита
Если врач предполагает, что у вас острый холецистит, вас скорее всего положат для лечения в больницу. Сначала вам в вену введут антибиотики. Используются антибиотики широкого спектра действия, которые могут убивать большой спектр различных бактерий. Как только ваше состояние стабилизируется, вас могут выписать из больницы домой и назначить дату возвращения для проведения операции (см. ниже).
Однако если болезнь протекает особенно тяжело или присутствует высокий риск осложнений, операция вам может быть назначена через несколько дней после лечения антибиотиками. Наиболее распространённый тип операции при остром холецистите — холецистэктомия (удаление желчного пузыря).
Хирургическое лечение острого холецистита
Холецистэктомия — это удаление желчного пузыря хирургическим путём. Существуют два типа холецистэктомии:
- лапароскопическая холецистэктомия;
- полостная холецистэктомия.
Оба типа операции описаны ниже.
Лапароскопическая холецистэктомия — это современный метод операции, при котором вместо больших разрезов делаются только небольшие отверстия. Лапароскопическая холецистэктомия проводится под общей анестезией — это значит, что во время операции вы будете спать и не почувствуете никакой боли.
При лапароскопической холецистэктомии хирург делает четыре небольших разреза — каждый не длиннее 1 см в стенке живота. Один разрез делается рядом с пупком, а три других — в верхней части живота.
Затем через эти отверстия живот наполняется углекислым газом. Это делается для того, чтобы хирург мог лучше видеть внутренние органы и чтобы у него было больше места для работы.
В один из разрезов хирург вставляет инструмент, называемый лапароскоп. Лапароскоп — это тонкая жёсткая трубка, у которой на одном конце закреплены источник света и камера. Камера передаёт изображение брюшной полости на телевизионный экран.
Затем хирург вводит другие инструменты через остальные разрезы, чтобы удалить желчный пузырь и желчные камни, если они есть. После удаления желчного пузыря разрезы зашивают.
Так как при таком способе делаются только маленькие разрезы в стенке живота, после операции вы не будете испытывать сильных болей и быстро восстановитесь. Большинство пациентов возвращаются домой или сразу в день операции, или на следующий день.
Полостная холецистэктомия. В большинстве случаев лапароскопическая холецистэктомия лучше, чем полостная. Однако существует ситуации, в которых ее проведение не рекомендуется:
- беременным женщинам в третьем триместре;
- некоторым людям с циррозом печени (рубцевание печени).
В таком случае рекомендуется проведение полостной холецистэктомии. Полостная холецистэктомия может также проводиться, если плановая лапароскопическая холекцистэктомия не была успешна.
Как и лапароскопическая, полостная холецистэктомия проводится под общим наркозом, так что вы не будете чувствовать боль во время этой процедуры. Хирург сделает большой разрез на животе, чтобы удалить желчный пузырь.
Полостная холецистэктомия — эффективный способ лечения острого холецистита, однако восстановительный период после неё длиннее, чем после лапароскопической. Большинство пациентов после полостной холецистэктомии восстанавливаются примерно шесть недель.
Перкутанная холецистэктомия. Если у вас болезнь проявляется очень тяжело или общее состояние вашего здоровья неудовлетворительно, врачи могут решить, что немедленное проведение операции слишком рискованно.
В таком случае в качестве временных мер может проводиться перкутанная холецистэктомия. Она может проводиться под местной анестезией, которая лишает чувствительности живот пациента. Это означает, что во время операции вы будете бодрствовать.
При помощи УЗИ хирург сможет ввести иглу в ваш желчный пузырь. Затем по этой игле будет осуществляться отвод желчи из желчного пузыря, что приведёт к ослаблению воспаления (распухания). Когда острые симптомы пройдут, желчный пузырь можно будет удалить хирургическим путём.
Жизнь без желчного пузыря
Без желчного пузыря можно вести совершенно нормальный образ жизни. Это полезный орган, но не жизненно необходимый. Ваша печень по-прежнему будет производить желчь для переваривания пищи. Правда, у некоторых людей после удаления желчного пузыря наблюдается вздутие живота и понос после поглощения жирной или острой пищи. Если какая-то пища вызывает у вас такие симптомы, то возможно, вам стоит избегать её в будущем.
Терапевтические мероприятия
Лечебные меры для устранения воспаления зависят от нескольких факторов:
- формы болезни;
- возраста пациента;
- наличие осложнений;
- общего состояния при сопутствующих хронических патологиях.
Холецистит можно лечить медикаментозным и хирургическим способом. Операция в плановом порядке показана, если в полости есть конкременты. В случае запущенного состояния или неэффективности лекарственной терапии в течение 6 месяцев, единственный способ вылечить патологию – удалить воспаленный пузырь.
Хирургическое лечение хронического холецистита
Холецистэктомия определяется, как единственный способ лечения калькулезного холецистита и избавления от неприятных симптомов.
Операция бывает нескольких видов:
- Лапароскопия – для удаления органа используют эндоскопическое оборудование, делают через 4 небольших прокола (0,5-1 см).
- Лапаротомия – полостная операция, манипуляция осуществляется через большой разрез (15-20 см) на передней брюшной стенке.
- Мини-доступ – для резекции пузыря достаточно 4-6 см.
При наличии «жизненных» показаний (осложненных обострений) проводят экстренное оперативное вмешательство. Чаще всего традиционным (открытым) методом, после которого пациенту предстоит длительное восстановление.
Консервативная терапия
Ранняя диагностика дает возможность лечить хронический холецистит медикаментозными препаратами, физиотерапией. Большая роль отводится соблюдению диеты № 5. Больным рекомендуют есть часто (5-6 раз в день) небольшими порциями.
Блюда нужно готовить на пару, тушить, отваривать. Из рациона исключить жирные, жареные, копченые продукты. Нежелательно употреблять большое количество сырых овощей и фруктов, особенно с кислым вкусом. Полностью исключают острые приправы, жирные соусы, газированные напитки, алкоголь.
Лекарственные препараты назначает врач:
- НПВС (Индометацин, Пироксикам) – как обезболивающее и противовоспалительное средство.
- Спазмолитики (Но-Шпа, Папаверин) – для расслабления стенок сосудов и желчевыводящих путей.
- Антибиотики (Цефотаксим, Цефазолин) – чтобы уничтожить патогенную микрофлору.
- Желчегонные (Аллохол, Одестон) – для стимуляции секреции и улучшения выведения желчи.
В ремиссионный период хрон. холецистита хорошо помогают физиотерапевтические процедуры: грязевые ванны, электрофорез, индуктотермия, воздействие ультразвуком. Дополнительно назначают тюбажи с лечебными минеральными водами – промывание желчного.
Лечение холецистита народными средствами
При использовании народных средств от холецистита, необходимо придерживаться диеты, о которой написано в статье чуть выше.
Важно! Перед применением народных средств от холецистита, обязательно проконсультируйтесь с лечащим врачом!
Лечение холецистита готовыми травяными сборами
Комментарий специалиста-фитотерапевта Мальгина А.А.: лечение травами (фитолечение) имеет определенные замечательные преимущества, например:
- фитолечение устраняет причины заболевания,
- травы имеют минимальное количество противопоказаний (обычно это индивидуальная непереносимость),
- лечение травами имеет минимальное количество побочных эффектов,
- травы имеют в своем составе большое количество витаминов и других полезных веществ, которые помимо лечения заболевания, еще и способствуют оздоровлению организма в целом,
- ценовая доступность.
Фитотерапевты предлагают готовые решения, которые уже учитывают конкретный состав сбора, дозировки, очередность и т.д. Курсы разработаны специалистами — медиками, на основе своего многолетнего опыта.
Другие народные средства против холецистита
Настойка из соков. Тщательно смешать ровными порциями, по 500 мл, свежего сока моркови, красной свеклы, черной редьки, алоэ (взрослого, от 3х лет), мёда и водки. Смесь можно налить в 3х литровую банку и плотно закрыть капроновой крышкой. Банку поставить в прохладное темное место на две недели. Принимать настойку нужно по 1 ст. ложке за 30 минут до приема пищи. Положительным результатом является выделение застойной желчи в виде слизистых лент при дефекации.
Хрен. Натрите 1 стакан хрена, и залейте его 4мя стаканами горячей воды. Все тщательно перемешайте, и перелейте в эмалированную посуду. Дайте настояться средству 1 сутки в темном прохладном месте, после чего храните его в холодильнике. Перед употреблением средства, его необходимо процедить и разогреть. Принимать настой нужно по 50 г 3 раза в день, за 15 минут до приема пищи. Для улучшения вкусовых качеств, настой можно принимать с сахаром. Помимо желчевыводящих, мочегонных и обеззараживающих, этот настой также обладает рядом других полезных свойств.
Сбор из трав 1. Измельчите по одной части подорожника, петрушки, семени укропа, тысячелистника, мяты перечной и по две части бессмертника, пустырника, душицы, ромашки аптечной, продырявленным зверобоем и корня валерианы. Все залить 1 стаканом кипятка и дать настояться 2 часа. После чего процедите средство и принимайте его по 1-1,5 ст. ложке 3 раза в день, за 30 минут до приема пищи, на протяжении 3х недель, 3-4 раза в год.
Сбор из трав 2. 1 часть травы чистотела, 2 части цветков пижмы, 2 части мяты перечной, 2 части льнянки, 4 части корней одуванчика лекарственного и 4 корневища лапчатки прямостоячей измельчить, смешать, и залить горячей водой, из расчета 1 ст. ложка растительного сбора на 1 стакан воды. Средству нужно дать настояться 30 минут, после чего процедите его через ситечко. Употреблять настой необходимо по 50-70 г 3 раза в сутки, за 20 минут до приема пищи. Курс лечения – 21 день, с периодичностью 1-2 раза в год.
Масло, мёд и семечки. Смешать в равных порциях, по 100 г сливочное масло, очищенные белые семечки (из тыквы), подсолнечное масло и мёд. Далее смесь нужно залить в кастрюлю и довести до кипения, после чего прокипятить еще минуты 3-4, и отставить в прохладное место, чтобы остудить. После добавляем в полученную смесь 100 г спирта, перемешиваем и ставим в холодильник, накрыв кастрюлю крышкой. Принимать это лекарственное средство от холецистита нужно утром, на голодный желудок, по 1 ст. ложке 1 раз в сутки.
Классификация
Чаще всего пациенты поступают в больницу с обострением заболевания, которое уже перешло в хроническую форму. Патологию можно поделить на отдельные виды, все они могут отличаться клинической картиной развития и особенностями течения:
- Легкая форма. Заболевание переходит в стадию обострения и проявляется рецидивами не более двух раз в год. Может возникать желчная колика около четырех раз за год.
- Средняя форма. Обострение может возникать от двух до четырех раз в год, при этом клинические признаки выражают себя более ярко и остро.
- Тяжелая форма. В таком случае обострения возникают более четырех раз в год, при этом холецистит может сопровождаться различными осложнениями.
Так как воспалительный процесс возникает по определенным причинам, можно выделить различные типы недуга:
- Бактериальный. Холецистит у человека развивается по той причине, что в орган проникают патогенные бактерии.
- Вирусный. Орган поражается различными видами вирусов, что приводит к воспалению и появлению симптомов.
- Паразитарный. Сюда следует отнести различные глистные инвазии, например, аскаридоз, описторхоз или лямблиоз. Все эти паразиты могут спровоцировать воспаление.
- Иммуногенный. Может возникнуть у тех людей, которые страдают от аутоиммунных заболеваний.
- Аллергический. В этом случае холецистит является осложнением, развивающимся на основе длительной аллергии на пищевые продукты.
- Ферментативный. Провоцируется недостаточным количеством специальных ферментов, необходимых для полноценного пищеварения. Недостаток ферментов приводит к повышению нагрузки на орган пищеварения.
- Невыясненной этиологии. В этом случае врачи не могут точно установить причину, по которой начало развиваться заболевание.
Если заболевание постоянно рецидивирует, это приводит к тому, что в желчном застаивается желчь, что в итоге вызывает развитие камней.
По этой причине специалисты выделяют две формы холецистита:
- Некалькулезный. В этом случае в органе хотя и происходит воспалительный процесс, но он провоцируется исключительно патогенными микроорганизмами, которые смогли проникнуть в тело человека. В такой форме камни не образуются.
- Калькулезный. Такое заболевание начинает развиваться в том случае, если холецистит будет длительное время прогрессировать без должного лечения. Свойства желчи в этом случае изменяются, что приводит к образованию солей и их оседанию в органе. Таким образом образуются камни, которые в размерах могут быть от одного миллиметра до нескольких сантиметров.
Каждая из этих форм холецистита отличается определенными симптомами, и чтобы назначить лечение, необходимо определить форму заболевания и причину, по которой оно начало прогрессировать.
Симптомы воспаления в желчном пузыре
Ранее уже было отмечено, что симптомы будут зависеть от формы заболевания и поэтому целесообразно разделить перечень основных признаков по группам.
Холецистит в острой форме будет проявляться следующим образом:
- боли под правым ребром по типу приступов (резкая боль обусловлена закупоркой – обструкцией желчных протоков камнем или плотным сгустком желчи);
- потеря аппетита, человек худеет;
- кожные покровы окрашиваются в лимонный цвет;
- во время проведения диагностики доктор констатирует расширение желчных путей;
- озноб;
- температура повышается до отметки 38°-39°;
- человека тошнить;
- периодически случается рвота с примесью желчи и без нее;
- стул нестабилен (в основном возникает длительный запор);
- повышенное газообразование;
- в тяжелых случаях может пожелтеть кожа и слизистые оболочки глаз.
Калькулезный холецистит в обостренной форме почти всегда протекает тяжело. Осложнения такой болезни всегда небезобидны.
К примеру, может развиться абсцесс в печени (в печени развивается очаг воспаления с гнойной капсулой), перитонит, панкреатит – воспаление поджелудочной железы на фоне инфекции и холангит.
Для тех, кто не знает, что такое холангит поясняем, что это воспаление желчных протоков. Все описанные формы осложнений требуют безотлагательного обращения в медицинское учреждение и при необходимости размещения пациента в больницу.
Хронический холецистит:
- жжение или тянущие боли под реберной дугой справа (в области печени);
- иногда может болеть живот, в основном его верхняя часть;
- болевой синдром может отдавать в область крестца в поясничном отделе;
- болеть может и левая сторона, там, где расположена сердечная мышца (в медицине есть термин «холецистокардиальный синдром»), при этом ритмы сердца становятся нестабильными. Нарушения со стороны сердечной системы возникают по вине длительного токсичного воздействия в результате инфекции, развивающейся в желчном пузыре.
Если больной долгое время не обращается к докторам, то хронический холецистит может стать причиной солярного синдрома (боль локализуется в области солнечного сплетения). Основным отличительным признаком такого синдрома – это нестерпимая жгучая боль, которая отдает в пупок и/или спину.
Болевые спазмы при таком течении заболевания возникают и усиливаются после приема пищи, во время тяжелого физического труда, в стрессовых ситуациях, при злоупотреблении крепкими алкогольными напитками.
Острый холецистит всегда имеет признаки отравления (интоксикации) – температура резко поднимается, начинает болеть голова, появляется ломота в суставах, человек становится вялым, чувствует разбитость во всем теле, при этом отмечается резкое похудание.
Воспаление желчного пузыря симптомы, характерные для всех больных холециститом:
- часто возникающая отрыжка воздухом;
- привкус горечи во рту;
- вздутие живота;
- нарушается пищеварение (диспепсический синдром – поносы, запоры, тошнота, рвота);
- подкожный зуд (это явление возникает из-за воздействия на рецепторы кожи желчных кислот, которые накапливаются в крови при воспалительных процессах в желчном пузыре);
- рефлекторная рвота, которая чаще всего возникает при погрешностях в питании и при приеме алкоголя.
Также для многих пациентов, страдающих воспалением желчного пузыря, характерно ярко выраженное проявление вегето-сосудистой дистонии – повышенная потливость, сильное сердцебиение (тахикардия), частые головные боли, сон беспокойный и нарушенный.
А людей, которые страдают аллергией, может развиться самая опасная реакция, из всех имеющихся у аллергиков, – отек Квинке.
Следует также отметить, что хронический холецистит нередко зарождается в молодом возрасте. Особенно часто это заболевание возникает в подростковом периоде и при этом долгое время никак себя не проявляет, пока в печени и в желчном не разовьется серьезный воспалительный процесс.
Признаки воспаления желчного пузыря, характерные для женщин:
- нередко развивается так называемый синдром предменструального напряжения;
- до менструации, примерно за неделю или чуть больше, появляются головные боли;
- настроение становится переменчивым;
- нередко возникает пастозность нижних конечностей – небольшой отек кожи, сопровождающийся почти неразличимой припухлостью, при этом кожные покровы становятся бледными и похожими на тесто, отсюда и термин.
Так как желчный пузырь напрямую связан с печенью желчными протоками, то все, что было перечислено выше может означать, что у больного, кроме воспаления пузыря, существует и воспалительный процесс в печени.
Симптомы холецистита
Симптомы острого и хронического холецистита существенно отличаются по своей интенсивности и характеру проявления. Поэтому изложим их отдельно.
Симптомы острого холецистита
- Сильная боль и напряжение мышц в правом подреберье и эпигастрии (примерно в этой области находится желудок). Боль при остром холецистите интенсивная. Иногда отдает в правую лопатку, правую половину шеи, спину.
- Тошнота и рвота с примесью желчи, не приносящая облегчение.
- Положительный симптом Мерфи. Если попросить больного лечь на спину и вдохнуть, то пальпация (ощупывание) правого подреберья будет болезненным и приводить к вынужденной задержке дыхания.
- Часто отмечается небольшое повышение температуры тела – не выше 38 С. Это состояние, как правило, связано с болевым приступом.
- Озноб, липкий пот.
- Привкус горечи во рту.
- Вздутие живота, изжога и отрыжка горечью.
- Желтуха, потемнение мочи, обесцвечивание кала.
- Иногда при холецистите отмечается зуд кожи.
Симптомы хронического холецистита
- Тяжесть или ноющая терпимая боль в правом подреберье.
- Иногда боли отдают в область сердца.
- Тошнота
- Запоры, неустойчивый стул.
- Сухость и горечь во рту, особенно по утрам.
- Слабость, апатия, отсутствие аппетита.
- Желтушность кожи и склер глаз
- Обесцвеченный кал и моча
Симптомы хронического холецистита менее выразительны, а в период ремиссии могут вообще отсутствовать. Кроме того, бессимптомное течение хронического холецистита – далеко не редкость. Это тоже не очень хорошо, ведь человек может и не догадываться о своей болезни.
Хронический холецистит имеет свойство периодически обостряться. Обострение хронического холецистита может быть спровоцировано перееданием, обилием жирной пищи, стрессом или приемом медикаментов. Обострение холецистита после приема алкоголя – тоже не редкое явление.
Диагностика холецистита
При появлении острых симптомов нужно срочно обратиться к врачу, признаки хронического холецистита являются поводом для обследования. При острой боли самостоятельно принимать какие-либо обезболивающие или спазмолитические препараты нельзя, так как они могут смазать картину и врачу сложнее будет поставить правильный диагноз.
Для того чтобы поставить диагноз “холецистит” нужно комплексное обследование, которое помогает исключить другие заболевания с подобными симптомами.
При холецистите, в первую очередь проводят осмотр больного. Собирают жалобы, пальпируют живот, проверяют наличие характерных симптомов.
Анализ крови общий и биохимический
При холецистите внимание обращают на такие показатели крови, как лейкоциты и С-реактивный белок (являются маркерами воспаления), мочевина, щелочная фосфатаза, АЛТ, АСТ, билирубин, сахар.
УЗИ покажет эхографические признаки холецистита — увеличение размеров и утолщение стенки желчного пузыря, нарушение эхоструктуры, наличие камней и т.д.
ФГДС (эзофагогастродуоденоскопия) – осмотр пищевода, желудка и двенадцатиперстной кишки.
Дуоденальное зондирование при холецистите необходимо для исследования состава желчи. Также этот метод поможет уточнить наличие в желчи паразитов или бактерий.
Ретроградная панкреатохолангиография – сочетание рентгенографии и эндоскопического метода, позволяет установить патологию желчных протоков и протока поджелудочной железы
Лапароскопия – осмотр желчного пузыря и окружающего его пространства с помощью специальной оптики через маленький разрез брюшной стенки.
Холецистит – что это за болезнь?
Если желчь длительное время лишена естественного оттока, она застаивается и воздействует на эпителий внутренних стенок, нарушая его барьерную функцию. В результате патогенные микроорганизмы легко проникают в полость органа, начинают активно размножаться и вырабатывать токсины, которые вызывают местное повышение уровня гистаминов. Возникает воспалительный процесс с отеком и болевым синдромом. Повышенная активность лейкоцитов в зоне поражения приводит к появлению гнойных и даже гангренозных изменений в тканях, которые в отсутствии лечения распространяются на более глубокие слои желчного пузыря и прилегающие органы.
Как проходит диагностика
Обследование включает визуальный осмотр со сбором анамнеза и вынесением предварительного диагноза, а также комплекс лабораторно-инструментальных методик для получения более полной картины состояния.
Лабораторные методики:
- общий анализ мочи;
- общий анализ крови для выявления воспаления – уровень лейкоцитов и нейтрофилов, СОЭ;
- биохимический анализ крови – уровень билирубина, щелочной фосфатазы, АСТ, АЛТ и др.;
- биохимическое исследование желчи – содержание белков, иммуноглобулинов, билирубина, пищеварительных ферментов;
- бакпосев желчи с определением инфекционного возбудителя;
- микроскопия желчи – проверяют наличие микролитов, кристаллов билирубина и холестерина, клеток эпителия и коричневых пленок, лейкоцитов, слизи;
- анализ на сахар, липидограмма, тест на уровень панкреатической амилазы выявляют сопутствующие заболевания – сахарный диабет, панкреатит, липидемии и пр.;
- иммуноферментный анализ (ИФА) на антитела к паразитам (лямблиям, гельминтам);
- копрограмма.
Инструментальные методики используют для уточнения диагноза и в качестве вспомогательных мер при лабораторных исследованиях:
- УЗИ определяет размеры пузыря, наличие деформаций и конкрементов в протоках и полости;
- ЭКГ – для дифференциальной диагностики с инфарктом миокарда;
- эзофагогастродуоденоскопия – для исключения патологий в верхних отделах ЖКТ;
- холецистография (рентген желчного пузыря) и гепатобилисцинтиграфия (радиоизотопное исследование) выявляют мельчайшие конкременты и незначительные пороки желчевыводящих путей;
- КТ или МРТ с контрастом – выявляют изменения мягких тканей;
- панкреатохолангиография – для оценки состояния поджелудочной железы;
- дуоденальное зондирование – для забора пищеварительных соков, желчи.
Список методик может изменяться и дополняться. В тяжелых случаях, когда неинвазивные методы обследования не дают полной картины, используют лапароскопическую диагностику.
Диета
Жесткие ограничения в еде – важная часть терапии при холецистите в период обострения. Даже после купирования приступа больному следует полностью пересмотреть свой режим питания. В противном случае тяжелые осложнения и радикальное лечение неизбежны.
Диетический рацион основан на следующих принципах:
- прием пищи малыми порциями, не меньше 5-6 раз в день;
- общая калорийность блюд не должна превышать 500 ккал;
- допускается только свежеприготовленная еда;
- контролировать баланс тепла – не горячая, не холодная;
- тщательно подсчитывать соотношение белков, жиров и углеводов в каждой порции.
Как лечить обострение холецистита при помощи питания, подробно описал советский ученый М.И. Певзнер, автор знаменитой диеты №5. Люди, страдающие патологиями желчного пузыря, должны всю жизнь придерживаться правил здоровой пищи.
Продукты, разрешенные к употреблению, согласно диете:
- приготовленное на пару мясо – птица, постная говядина, кролик;
- злаковые крупы – рис, манка, овсяные хлопья;
- картофель вареный – мундир, пюре, без добавления сливочного масла;
- макаронные изделия из твердых сортов пшеницы;
- салаты из свежих овощей и фруктов;
- обезжиренный творог и сыр;
- компоты из сухофруктов, зеленый чай;
- допускается съедать небольшой кусочек отрубного хлеба.
Несмотря на строгость диеты, привыкание наступает за 7-14 дней. Комбинирование продуктов, запекание овощей и мяса, вкусные натуральные соусы разнообразят меню и не лишат радости жизни, как может показаться с первого взгляда.
Желчекаменная болезнь
Это патология желчного вывода ассоциируется с дестабилизацией билирубинового обмена и холестерина. Болезни желчного пузыря характерно формирование конкрементов в структуре печени, желчном протоке и самом органе.
В группе риска находятся женщины, которые рожали два и более раз, имеющие лишний вес и светлые волосы. Также они должны быть старше 40 лет.
Симптомы
Само по себе это заболевание желчного пузыря не характеризуется выраженными признаками. Проявляться они начинают спустя пять и более лет. Классические симптомы заболевания в этом случае:
- развитие желтухи, которая затрагивает слизистые поверхности, кожный покров;
- приступы желчной колики, спровоцированные перемещением конкрементов по желчным протокам;
- внезапные боли, которые также развиваются из-за камней в органе.
Любые другие симптомы идентифицируются под влиянием сопутствующих патологий. Боли имеют режущий или колющий характер, они могут отдавать в область поясницы, правого подреберья или лопатки. Реже боли могут иррадиировать за грудину, стимулируя приступ стенокардии.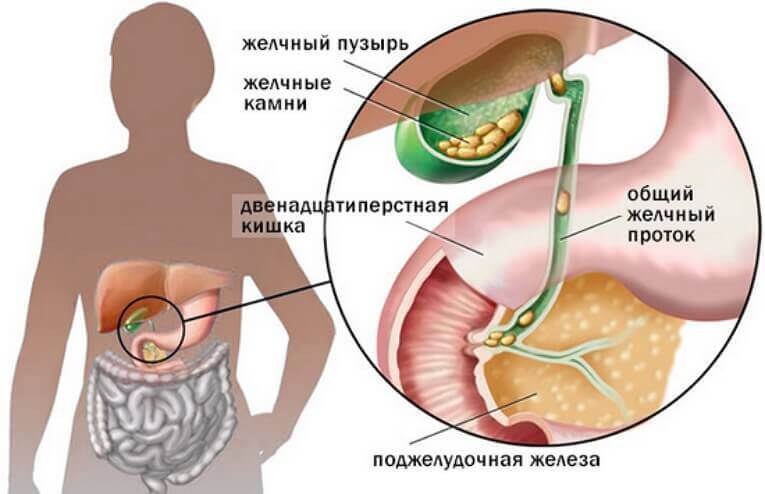
Лечение
Восстановительный курс должен проводиться сразу в нескольких направлениях
Важно соблюдение постельного режима и введение специальной диеты (стол №5). В данном случае исключается вся жирная, высококалорийная и насыщенная холестерином еда
Это поможет достигнуть еще одной цели – нормализовать вес и нормализовать отток желчи.
В лечении болезни используются медикаменты:
- Составы с урсодезоксихолевой кислотой: Урсофальк или Урсосан. Они улучшают отток и эвакуацию из желчевыводящих путей.
- Антибактериальные средства. Речь идет о Цефазолиме, Амикацине, Ципрофлоксацине.
- Миотропные спазмолитики. Мебевердин или Дуспаталин позволяют справиться с мышечными спазмами при коликах.
- Гепатопротекторы. Они делают невозможным появление реактивной формы гепатита. Используют Гептрал, Эссенциале.
Дополнительно при камнях в желчном пузыре используют анальгетики. Чаще всего это Кетанов, Промедол. Если не удается улучшить состояние пациента, а приступы печеночной колики повторяются все чаще, назначают хирургическую операцию. Показана холецистэктомия, при которой проводится полное удаление желчного пузыря.
Виды и формы холецистита
Холецистит классифицируется следующим способом:
По форме заболевания:
Острый холецистит. Эта форма холецистита характеризуется тупыми болями в правой половине живота, с отдачей в правую лопатку, плечо. Боль может быть переменной, то усиливаться, то вообще исчезать. При этом заболевание может сопровождаться тошнотой и рвотой, повышением температуры тела, ознобом, пожелтением кожного покрова и зудом. Опасным осложнением острого холецистита является – перитонит.
Хронический холецистит. Воспаление желчного пузыря происходит медленно и постепенно, часто без ярких признаков заболевания. Как и в острой форме, больного могут преследовать боли в правом боку, в подреберье, особенно после резкой встряски тела. Периодически наблюдается вздутие живота. После приема некачественной пищи, особенно жирной, жаренной и копченой, через несколько часов, часто проявляется диарея.
По этиологии заболевания:
Калькулезный холецистит. Характеризуется наличием в желчном пузыре камней. Часто наличие камней не беспокоит человека, но это происходит до того времени, пока они не попадают в проток желчного пузыря, и застревая там, вызывают колику. Со временем, они затрудняют отток желчи, которая начинает застаиваться, и со временем, при других неблагоприятных факторах, начинают процессы воспаления пузыря;
Бескаменный холецистит. Характеризуется отсутствием в желчном пузыре камней.
По признаках заболевания:
Острый холецистит подразделяется на следующие виды:
Катаральный холецистит. Характеризуется сильными болями под ребрами, с правой стороны, отдающими в правую лопатку, плечо, сторону шеи, а также поясничную область. В начале развития болезни, боли то приходят (во время усиленного сокращения желчного пузыря, для очищения внутреннего содержимого) то отходят. Со временем, из-за перенапряжения органа, боли переходят в постоянный симптом заболевания. У больного происходят частые рвоты, сначала желудочным, а далее дуоденальным содержимым, после которых, облегчение так и не наступает. Температура повышается до 37-37,5°C. Сами же приступы катарального холецистита могут длиться на протяжении нескольких суток.
Дополнительно, при катаральном холецистите может наблюдаться небольшая тахикардия (до 100 ударов/мин.), небольшое повышение артериального давления, влажный язык, иногда с беловатым налетом, резкая болезненность в правом боку живота, при его пальпации, умеренный лейкоцитоз (10-12*109/л или 10000—12000), гиперемия, увеличение СОЭ.
Причина катарального холецистита кроется в основном в неправильном питании: еда всухомятку и с большими перерывами, а также употребление жирной, жаренной и копченой пищи.
Флегмонозный холецистит. В сравнении с катаральным видом, характеризуется более сильными болями и усиленными признаками заболевания. Боли проявляются при смене положения тела, дыхании, кашле. Больного постоянно сопровождает тошнота с приступами рвоты. Температура повышается до 38-39 °С, общее состояние больного резко ухудшается, проявляется озноб. У живота наблюдается некоторое вздутие, тахикардия увеличивается до 120 ударов/минуту. Пальпация живота крайне болезненна, желчный пузырь увеличен, и может прощупываться. Анализ крови показывает лейкоцитоз с показателями 20-22*109/л или 20000—22000 и увеличение СОЭ
При флегмонозном холецистите стенка желчного пузыря утолщена, а на покрывающей его брюшине наблюдается фибринозный налет, в просвете, на стенках органа наблюдается гнойный экссудат, иногда с гнойниками. Проявляется выраженная инфильтрация стенок желчного пузыря лейкоцитами.
Гангренозный холецистит. Фактически, гангренозный холецистит является третьей стадией развития острого холецистита. Все процессы поражения желчного пузыря усиливаются. Иммунная система ослаблена настолько, что уже не в состоянии самовольно сдерживать поражение органов болезнетворными микроорганизмами. Проявляются симптомы выраженной интоксикации с проявлениями гнойного перитонита. Температура тела составляет 38-39°С. Тахикардия до 120 ударов в минуту. Дыхание поверхностное, учащенное. Язык сухой. Живот вздут, брюшина раздражена, перистальтика кишечника сильно угнетена или отсутствует. Анализы крови показывают высокий лейкоцитоз, увеличенный СОЭ, нарушение кислотно-щелочного баланса и электролитного состава крови. Кроме того, наблюдаются протеинурия и цилиндрурия.
Причина гангренозного холецистита часто кроется в тромбозе артерии желчного пузыря, причина же которого в основном становятся проявление атеросклероза и снижении регенерации тканей. В связи с этим, гангренозный холецистит чаще всего преследует лиц пожилого возраста.
Причины возникновения заболевания
Главная причина развития патологии — инфекция в органе, возникшая на фоне застоя желчи. Болезнетворные бактерии (стрептококки, кишечная палочка, стафилококки), вирусы, паразиты, простейшие проникают внутрь желчного пузыря из кишечника, а также через лимфу или кровь из очагов инфекции в организме (гнойный отит, пародонтоз).
Проблемы с оттоком желчи из желчнопузырных тканей возникают на фоне:
- желчнокаменного заболевания. Патология возникает в 80–90% диагностируемых случаев. Образования в ЖП не дают секрету нормально отходить, потому что травмируют слизистую и закупоривают выход. На этом фоне возникает спаечный процесс, а воспаление не утихает;
- врожденных аномалий. Если орган с рождения в перетяжках и рубцах, у него суженные протоки из-за аномального внутриутробного развития плода, риск заболевания повышается. Патологические состояния ведут к нарушению оттока желчи и застою;
- дискинезии желчевыводящих путей. Патология возникает из-за функционального нарушения моторики органа. Кроме того, к ней приводит тонус билиарной системы. Вследствие этого ЖП освобождается не весь, часть секрета остается. На этом фоне возникают воспалительные процессы, образуются камни и отложения на стенках. Может возникнуть холестаз;
- прочих нарушений системы выведения желчи из организма. Новообразования также могут оказывать негативное влияние на работу желчного пузыря (полипы, кисты, опухоли доброкачественного и злокачественного характера). Ухудшает состояние желчевыводящей системы стаз желчи. Происходит это по причине сдавливания протоков, деформации пузыря из-за синдрома Мириззи, дисфункции клапанной системы билиарного тракта.
Вероятность возникновения болезни повышается при некоторых состояниях, влияющих на вывод секрета и изменение состава от нормального к патологическому:
- Дисхолия относится к подобным нефункциональным расстройствам (когда консистенция желчи не соответствует норме).
- Гормональная перестройка организма во время климакса или при наступлении беременности также провоцирует развитие воспаления в ЖП.
- Ферментативный вид патологии развивается при постоянном поступлении в полость пузыря ферментов поджелудочной железы. Гастроэнтерологи называют такое состояние панкреатобилиарным рефлюксом.
- Неправильное питание, употребление алкогольных напитков и курение – еще одна часто встречающаяся причина возникновения болезни.