Двс синдром
Содержание:
Стадии развития и формы ДВС-синдрома
Существуют разнообразные подходы к классификации тромбогеморрагического синдрома: по этиологии, особенностям патогенеза и клиническим проявлениям.
Исходя из механизмов возникновения, выделяют следующие стадии ДВС-синдрома:
- Гиперкоагуляции – характеризуется поступлением в кровь тромбопластина, запускающего процесс свертывания крови и тромбообразование;
- Коагулопатия потребления – интенсивный расход факторов свертывания, последующее увеличение фибринолитической активности (как защитный механизм против массивного тромбоза);
- Стадия гипокоагуляции – в результате расходования компонентов свертывающей системы наступает несвертываемость и дефицит тромбоцитов (тромбоцитопения);
- Восстановительная стадия.
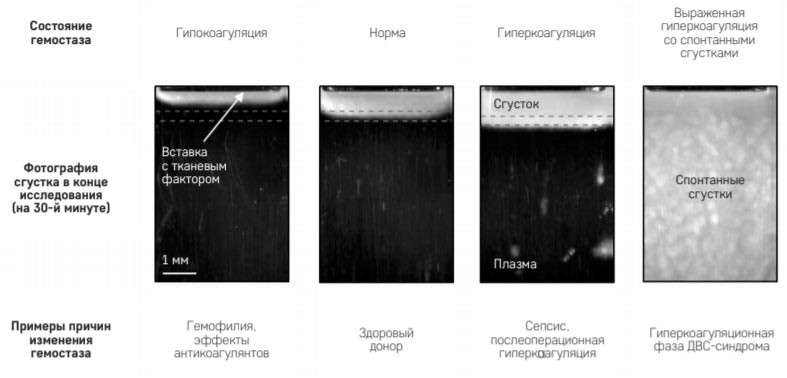
тромбодинамика фибринового сгустка при различных состояниях свертывающей системы
Таким образом, при воздействии повреждающего фактора, например, травмы или кровотечения, запускается защитный механизм – тромбоз, но неконтролируемый расход факторов свертывания приводит к их дефициту и неизбежной гипокоагуляции, что выражается в выраженной кровоточивости. Если больному повезет и своевременно будет оказана вся необходимая квалифицированная помощь, то наступит восстановительная фаза с остаточными тромбозами.
Стоит отметить, что процесс тромбоза происходит в микроциркуляторном русле и носит генерализованный характер, поэтому в патологический процесс вовлекаются все органы и ткани, что создает тяжелейшие нарушения в их работе.

Инициирующие факторы и основные звенья патогенеза ДВС-синдрома
Клиническая классификация ДВС-синдрома подразумевает выделение следующих форм:
- Острый;
- Подострый;
- Хронический;
- Рецидивирующий;
- Латентный.
Существует так называемый молниеносный ДВС-синдром, для возникновения которого достаточно нескольких минут. Особенно часто этот вариант встречается в акушерстве.
Острый ДВС-синдром длится от нескольких часов до нескольких суток и сопровождает травмы, сепсис, хирургические операции, переливания больших количеств крови и ее компонентов.
Подострое течение характерно для хронических инфекционных процессов, аутоиммунных заболеваний (например, системная красная волчанка) и продолжается несколько недель.
Хронический ДВС возможен при тяжелых заболеваниях сердца и сосудов, легких, почек, при сахарном диабете. Такая форма может длиться несколько лет и наблюдается в терапевтической практике. При нарастании признаков тромбогеморрагического синдрома происходит прогрессирование того заболевания, которое явилось его причиной.
Диагностика гемосиндрома
При подозрении на ДВС-синдром для установки точного диагноза проводят ряд лабораторных исследований
Диагностические мероприятия должны начинаться с устного анамнеза больного. Необходимо точно установить время начала кровотечений, уменьшения объёма выделяемой мочи, падения артериального давления.
В обязательном порядке у пациента выясняют возможные причины ДВС-синдрома. Например, его укусила змея, были получены травмы, перенесены операции или тяжёлые инфекции.
На развитие заболевания могут повлиять наследственные факторы, некоторые препараты, опухоли, вредные привычки и хронические заболевания. Все полученные данные должны быть занесены в медицинскую карту больного.
Поэтому для постановки точного диагноза проводят ряд лабораторных исследований, которые подразумевают выжидательную тактику:
- время, необходимое для свёртываемости крови, по мере прогрессирования заболевания увеличивается примерно на тридцать минут
- в периферической плазме крови количество тромбоцитов значительно уменьшается
- данные коагулогического исследования крови показывает увеличение времени от 11 секунд до минуты
- в норме D-димеры отсутствуют в плазме крови, но при внутрисосудистом свёртывании они резко повышаются
В случае почечного кровотечения в моче при лабораторных следованиях будут найдены эритроциты.С помощью биохимического анализа крови выявляют уровень холестерина, глюкозы, креатинина, мочевой кислоты и электролитов.
При подтверждении гемосиндрома исследуют работу уязвимых для недуга органов: сердца, лёгких, головного мозга, печени, почек и надпочечников. Для этого проводят ультразвуковое исследование, которое позволяет определить нарушения в структурах внутренних органов и обнаружить кровяные сгустки в капиллярах.
СКТ (спиральная компьютерная томография) и МРТ проводят для получения более точных результатов о внутреннем состоянии органа, наличии и размерах образовавшихся тромбов.
Сдача ОАК и ОАМ для выявления ДВС не играют большой роли. Но с помощью них можно поставить предварительный диагноз, спровоцировавший недуг.
Признаки и симптомы ДВС-синдрома
Симптомы диссеминированного внутрисосудистого свертывания (ДВС-синдром) часто являются симптомами основного заболевания, которым было вызвано состояние (см. раздел причины). Такие заболевания могут включать в себя следующее:
- сепсис или тяжелая инфекция (с любым микроорганизмом);
- травма (например, политравма, нейротравма или );
- разрушение органов (например, тяжелый панкреатит);
- злокачественные новообразования. Солидные опухоли и миелопролиферативные/лимфопролиферативные злокачественные новообразования;
- акушерские бедствия (например, ; отслойка плаценты);
- сосудистые аномалии — синдром Касабаха-Мерритта и крупные сосудистые аневризмы;
- тяжелая печеночная недостаточность;
- тяжелые токсические или иммунологические реакции — укусы змей, рекреация на препараты, переливание крови и отторжение трансплантата.
В дополнение к симптомам, связанным с основным заболеванием, обычно наблюдается кровопотеря в результате кровотечений в таких областях, как десна и желудочно-кишечный тракт (см. таблицу 3 ниже). Острое проявление ДВС-синдрома часто проявляется как петехии и экхимозы (кровоизлияния в кожу или слизистую).
В послеоперационном ДВС кровотечения могут происходить вблизи хирургических участков, дренажей и трахеостомий, а также в полостях сердца.
Таблица 3. Основные особенности признаков диссеминированной внутрисосудистой свертываемости (исследования 118 пациентов).
| Характеристики | Пострадавшие пациенты,% |
| Кровотечение | 64% |
| Почечная дисфункция | 25% |
| Печеночная дисфункция | 19% |
| Дыхательная дисфункция | 16% |
| Шок | 14% |
| Дисфункция центральной нервной системы | 2% |
Ищите на теле симптомы и признаки тромбоза в крупных сосудах (например, тромбоз глубоких вен ) и микрососудистого тромбоза (как при почечной недостаточности).
Пациенты с поражением легких могут иметь одышку, кровохарканье и кашель. Коморбидная болезнь печени, а также быстрое производство гемолитического билирубина могут привести к желтухе (желтоватый цвет кожи). Неврологические изменения (например, кома, нарушенный психический статус и парестезии) также возможны.
У пациентов с так называемым хроническим или подострым ДВС, основным проявлением которого является тромбоз (см. фото выше) из-за избыточного образования тромбина (фактор свёртывания II), могут присутствовать признаки венозной тромбоэмболии.
Признаки со стороны кровообращения следующие:
- спонтанные и опасные для жизни кровоизлияния;
- подострые кровотечения;
- диффузный или локализованныйтромбоз;
- кровотечение в серозные полости.
Признаки со стороны центральной нервной системы включают следующее:
- неспецифическое измененное сознание или ступор;
- преходящий очаговый неврологический дефицит
Сердечно-сосудистые признаки включают в себя следующее:
- гипотония;
- тахикардия сердца;
- сосудистый коллапс.
Респираторные симптомы:
- хрипы, крепитация и шум в легких;
- признаки острого респираторного дистресс-синдрома (ОРДС).
Симптомы со стороны желудочно-кишечного тракта:
- рвота с кровью;
- кровянистый стул.
Мочеполовые признаки включают следующее:
- недостаточность;
- ацидоз;
- гематурия (кровь в моче);
- олигурия (замедляется образование мочи);
- метроррагия (нарушения менструального цикла);
- маточное кровотечение
Дерматологические признаки:
- петехии (крошечные, размером менее 2-3 мм, кровоизлияния на коже);
- желтуха (дисфункция печени или гемолиз);
- ;
- геморрагические буллы (фото A и B выше);
- акральный цианоз;
- некроз кожи нижних конечностей;
- локализованный инфаркт и гангрена;
- глубокие подкожные гематомы;
- тромбоз.
Симптомы
Несмотря на то, что гиперкоагуляционный синдром может ликвидироваться самостоятельно, отменять лечение нецелесообразно из-за того, что для больного важной является активная реабилитационная терапия. Именно от наличия реабилитационных манипуляций зависит появление окончательного исхода
Кроме этого, в характеристике ТГС существует еще один процесс. Когда происходит активирование факторов, свертывающих кровь, в этот же период наблюдается и активация простагландинов из-за выброса в кровь калликреина, кинина, фибрина. Так, тромбогеморрагический синдром и эти факторы в совокупности нарушают систему микроциркуляции крови. Кроме этого, расстройство гемодинамики определяет степень тяжести патологии «ДВС-синдром» у детей.
В 1978 году были выделены стадии расстройства гемодинамики (ДВС-синдром), симптомы которых следующие:
- на компенсированной стадии наблюдается гиперемия кожного покрова, артериальная гипертензия, тахикардия. Также присутствуют явления метаболического ацидоза и увеличения уровня гематокрита на 0,6–8%. Как правило, данная стадия протекает во время I фазы диссеминированного внутрисосудистого свертывания. Кроме этого, компенсированная стадия улавливается сложно в случае, если у патологии ДВС-синдром клиника определяет его быстрое развитие;
- субкомпенсированная стадия имеет в характеристике признаки централизованного кровообращения, при этом наблюдается бледность кожи, явление геморрагической сыпи и повышения диастолического давления при артериальной гипертензии. Гематокрит увеличивается на 10%. Кроме этого, ДВС-синдром, патогенез которого определяет данную стадию на переходном периоде между первой фазой и фазой гипокоагуляции, может повлечь расстройство нервной системы.
Характеристика декомпенсированной стадии имеет парезы сосудов периферии. Наблюдается серовато-цианотичный цвет кожи, снижение артериального давления, но если возникла патология «ДВС-синдром» в акушерстве, как правило, происходит его значительное повышение. У пациентов на декомпенсированной стадии имеется тахикардия, которая превышает 200/1 минуту, или же брадикардия, а также возможно возникновение анурии и повышенной температуры тела, прогресс неврологических расстройств. Вследствие лабораторных анализов определяется смешанный ацидоз и снижение гематокрита из-за анемии. Стадия декомпенсации, как правило, выявляется уже в протекании фазы гипокоагуляции в глубокой степени.
Причины ДВС-синдрома
Поскольку ДВС не является самостоятельным заболеванием, то без какого-то воздействия, активирующего систему коагуляции, он не возникает. Наиболее частые причины его возникновения:
- Инфекции – сепсис, септический шок, тяжелые бактериальные и вирусные поражения;
- Различные виды шока (травматический, инфекционно-токсический, гиповолемический и др.), терминальные состояния;
- Травмы, в том числе травматичные хирургические вмешательства (пересадка органов, протезирование клапанов сердца), использование аппаратов искусственного кровообращения и гемодиализа при проведении оперативных вмешательств;
- Онкологические заболевания, особенно лейкозы и распространенные формы рака;
- ДВС-синдром в акушерстве – массивные кровотечения, преждевременная отслойка плаценты, эмболия околоплодными водами;
- При беременности в случае возникновения поздних токсикозов (эклампсия, преэклампсия), резус-конфликте матери и плода, внематочной беременности и др.;
- Тяжелые заболевания сердечно-сосудистой системы, гнойно-воспалительные процессы внутренних органов.
Таким образом, ДВС-синдром сопровождает большинство тяжелых заболеваний и терминальные состояния (клиническая смерть, последующие реанимационные мероприятия). На этапе установления их наличия, гиперкоагуляция либо уже имеется, либо разовьется в случае, если не принять соответствующих профилактических мер.
У новорожденных детей, родившихся здоровыми и в срок, ДВС-синдром встречается крайне редко. Чаще он бывает при тяжелой гипоксии, родовых травмах, эмболии околоплодными водами (в этом случае его признаки будут и у матери, и у плода), дыхательных расстройствах.
У детей возможны наследственные коагулопатии, в частности, гемофилия и болезнь Виллебранда, сопровождающиеся повышенной кровоточивостью, в то время как тромбогеморрагический синдром встречается сравнительно редко, а причинами его могут стать тяжелые инфекции и травмы.
I. Полнокровие.
Артериальное
— усиливается приток крови к органу
или части органа. Внешне орган красный,
повышение температуры органа (он теплый).
Плетора
— общее артериальное полнокровие.
Причины:
1.
Воспалительные реакции.
2.
Усиленно работающие коллатерали.
Венозный
застой — пассивный процесс. Отек ткани,
плазморрагия, диапедезные кровоизлияния,
дистрофические изменения клеток в
результате гипоксии, язвы.
При
хроническом процесса развиваются
атрофические и склеротические процессы.
Застой
при нарушении оттока.
Местная
— закупорка вены тромбом, воспалительные
заболевания, развитые венозные
коллатерали.
Общая
— острая (острая сердечная недостаточность,
острый инфаркт миокарда, асфиксия);
хроническая (морфологическое выражение
хронической сердечной недостаточности.
Исход ПС, инфаркта, кардиосклероз).
Наблюдаются
изменения в:
— легких
— увеличенные, бурого цвета, плотные
(бурая индурация легких). В результате
расширения капилляров, из них выходят
эритроциты — образуются сидерофаги
(клетки “сердечных пороков”). Они
находятся в альвеолярных перегородках
и внутри альвеол.
— печень.
Полнокровна вначале, затем приобретает
мускатный цвет, на желтом фоне прожилки
красного цвета, атрофия печеночных
клеток, в центре жировая дистрофия. В
синусоидах разрастается соединительная
ткань (капилляризация синусоидов), т.е.
идет разрастание фибробластов.
В
подкожной клетчатке развиваются отеки.
Почки, селезенка, кожа — цианотическая
индурация.
II.
Стаз.
Остановка и застой крови в мелких
сосудах.
Причины:
1.
Физические факторы
2.
Химические факторы
3.
Инфекции
4.
Воспалительные процессы
5.
Сердечная недостаточность
6.
Нейротрофические и дисциркуляторные
нарушения
Стадии:
1.
Замедление тока крови (предстаз)
2.
Стаз
3.
Постстатические изменения (тромбы)
Стаз
необратим. Клинически стаз — кома.
Slage-феномен
— сгущение крови в капиллярах, эритроциты
приближаются друг к другу.
III.
Тромбоз.
Прижизненное свертывание крови в
просвете сосуда или сердца. Сверток
крови при этом носит название тромба.
Тромбоз
может быть благоприятным процессом.
Механизм
тромбообразования.
1.
Агглютинация тромбоцитов
2.
Коагуляция фибриногена и образование
фибрина.
3.
Агглютинация эритроцитов
4.
Преципитация белков плазмы (осаждение)
Вначале
происходит агрегация тромбоцитов.
Происходит травма тромбоцитов. Они
меняют свою форму.
агрегация
тромбоцитов
“травма”
тромбоцитов
высвобождение
гиаломера (ЛПК)
агглютинация
тромбоцитов
дегрануляция
серотонин ТФП
активный
тромбопластин (тромбокиназа)
протромбин+Ca2++
тромбокиназа тромбин
фибириноген+тромбин
фибрин-мономер (грануломер ретрактазин
пластинок)
отжатие
фибринового свертка (агглютинация
эритроцитов, лейкоцитов и белков плазмы
крови)
преципитация
белков
Внешний
вид тромба:
макроскопически — суховатый, интимно
спаян со стенкой сосуда. Посмертные
свертки — на спаяны со стенкой сосуда.
Тромбы
бывают:
1.
Красные (в венах) — фибрин + эритроциты
2.
Белые (в артериях) — лейкоциты, фибрин,
тромбоциты
3.
Смешанные (чаще в артериях)
Имеют
головку, тело и хвостик.
В
сосудах МЦР тромбы состоят из фибрина
и форменных элементов. Тромбы в МЦР
появляются при ДВС-синдроме, стрессах.
Маразтические
(?) тромбы — при истощении, дегидратации
в синусах твердой мозговой оболочки, в
конечностях.
Исходы:
1.
Аутолиз асептический (под действием
ферментных систем)
2.
3.
Васкуляризация
4.
Реканализация — образование в тромбе
сосудистой полости.
5.
Петрификация (флебоилит — венный камень)
6.
Септический аутолиз (расплавление
тромба)
Закрытие
просвета тромба — приводит к некрозу.
Причины
тромбообразования:
1.
Состояние сосудистой стенки (атеросклероз,
воспалительные заболевания, аллергические
изменения). Поврежденный эндотелий.
2.
Нарушение кровотока (замедление,
извращение — завихрения в валексах).
3.
Главная причина — изменения качества
крови. Недостаток гепарина, антитромбина,
избыток свертывающих факторов и т.д.
Заболевания
при гипертромбоцитозах:
1.
Некоторые инфекции
2.
Спленэктомия
3.
Операция
4.
Роды
ДВС-синдром
— синдром диссеминированного
внутрисосудистого свертывания
(коагулопатия, тромбогеморрагический
синдром).
Характеризуется
образование тромбов в сосудах МЦР с
кровоизлияниями, с несвертыванием в
крупных сосудах.
Стадии:
1.
Гиперкоагуляция
2.
Переходная (коагулопатия потребления)
3.
Гипокоагуляции
4.
Восстановление или исход и осложнения
ДВС-синдром
развивается при:
1.
Переливании несовместимой крови
2.
Эмболия околоплодными водами
3.
Шоковые реакции
4.
Генерализованные поражения сосудистых
стенок
5.
Инфекционные заболевания
6.
Сепсис
7.
Реакция отторжения трансплантата
Причины ДВС-синдрома
Множество тяжелых и критических состояний могут стать причиной ДВС-синдрома. Практически любая патология, при которой отмечается повреждение сосудистой стенки, изменение свойств крови, скорости ее протекания по сосудам, способна запустить каскад реакций, ведущих к внутрисосудистому свертыванию. Основные же причины болезни следующие:
- Любая форма шока. При этом состоянии отмечается серьезное ухудшение реологических свойств крови (повышение ее вязкости), а также повреждение стенки мелких сосудов.
- Тяжелые инфекции септического характера. В этом случае механизм внутрисосудистого свертывания может быть запущен напрямую бактериальными токсинами либо опосредованно — через разрушение эндотелия (внутренней оболочки) сосудов микроорганизмами и продуктами их жизнедеятельности.
- Гемолиз (массивное разрушение эритроцитов). Возникает он вследствие переливания несовместимой или просроченной крови, при тяжелых физических нагрузках, сильном переохлаждении, перепадах атмосферного давления, а также приеме некоторых лекарств (хинидин, нитрофурановые и сульфаниламидные химиопрепараты).
- Синдром массивных трансфузий. Объем переливания свыше 5 литров может стать пусковым фактором ДВС-синдрома.
- Некрозы в различных органах. Инфаркт миокарда, острое нарушение мозгового кровообращения (инсульт), некоторые формы панкреатита, острая дистрофия печени, ожоги кожи и слизистых оболочек, массивные хирургические вмешательства и травмы, краш-синдром (или синдром длительного сдавления) – все это приводит к мощному выбросу в кровь так называемого тканевого фактора – основного вещества, запускающего каскад реакций гиперкоагуляции.
- Иммунные и иммунокомплексные заболевания.
- Опухолевый процесс, особенно с множественными метастазами.
- Гемодиализ, гемосорбция, экстракорпоральное кровообращение (например, при операциях на сердце).
- Острые отравления гемолитическими ядами.
- Акушерская патология. Сюда включают многие ситуации, возникающие во время беременности и в родах – гестозы, предлежание плаценты, раннее излитие околоплодных вод, ранняя отслойка плаценты, внутриутробная гибель плода).
Стадия 4 (неблагоприятное течение)
При молниеносном ДВС-синдроме или тяжёлом течение заболевания на 4 стадии развиваются полиорганные нарушения.
Как проявляется
Для 4 фазы характерно полное несвёртывание крови. Оно проявляется сильным кровотечением даже из неповреждённых слизистых. Вытекающая кровь не образует сгустков.
Усиливаются:
- геморрагический синдром;
- тромботические явления;
- микроциркуляторные нарушения.
В поражённых органах и тканях развиваются склеротические изменения, возникают функциональные нарушения. Значительно прогрессирует основное заболевание.
Необходимое лечение
При затяжных и рецидивирующих формах ДВС-синдрома показаны плазма- и цитофорез. При этой процедуре из крови пациента удаляют по 600-800 мл плазмы вместе с иммунными и белковыми комплексами и замещают её свежезамороженной плазмой. При 4 стадии ДВС-синдрома лечение направлено не только на восстановление гемостаза, купирование симптомов нарушения сворачиваемости крови, но и профилактику:
- «шокового лёгкого»;
- почечной недостаточности;
- гнойно-деструктивных процессов;
- печёночной недостаточности.
Поэтому кроме трансфузионной терапии назначают такие препараты:
- фуросемид;
- осмотические диуретики;
- медикаменты, восстанавливающие электролитный баланс.
Помимо этого пациенты нуждаются в искусственной вентиляции лёгких.
Классификация ДВС-синдрома
С клинической точки зрения целесообразно выделять 4 стадии ДВС-синдрома:
- Стадии ДВС-синдрома:
- I — стадия гиперкоагуляции
- II — стадия коагулопатии потребления
- III — стадия гипокоагуляции (афибриногенемии или патологического фибринолиза)
- IV — восстановительная стадия
По характеру течения ДВС-синдрома выделяют:
1. Острое (минуты, сутки). Наблюдается при деструктивных процессах в легких, дистрофии печени вирусного или токсического происхождения, некротических или геморрагических панкреатитах, остром внутрисосудистом гемолизе, травматичных операциях, укусах змей и т.д. Эти формы патологии часто сочетаются с септицемией и различными формами суперинфекции.
2. Подострое (1-3 недели). Нередко наблюдается при затяжном септическом процессе, острых лейкозах, повторных массивных трансфузиях крови, воспалительных заболеваниях, отморожениях и других.
3. Хроническое (более 1 месяца). Встречается в основном при онкологических, иммунокомплексных и миелопролиферативных заболеваниях, сердечной недостаточности, деструктивно-склеротических процессах в органах, хроническом гемодиализе, протезировании сосудов и клапанов сердца и др.
4. Рецидивирующее. Наблюдается при деструктивных процессах в органах, особенно связанных с вирулентной микрофлорой (стафилококки, протей, синегнойная палочка) или с токсическим влиянием. При этих формах временные ремиссии сменяются повторными острыми нарушениями гемостаза, приводящими больных к гибели.
По степени нарушения периферического кровотока при ДВС-синдроме выделяют:
1. Компенсированную стадию, которая характеризуется гиперемией кожи, артериальной гипертензией за счет повышения систолического артериального давления, тахикардией. Соотношение между ректальной и кожной температурой не нарушено. Определяется компенсированный метаболический ацидоз и уве-личение гемагокрита на 0,5-7%. Компенсированная стадия определяется в первой фазе ДВС-синдрома
2. Субкомленсированную стадию, характеризующуюся при-знаками централизации кровообращения. Кожа бледная, петехи- альная геморрагическая сыпь, артериальная гипертензия с высоким диастолическим давлением. Нарастает тахикардия. Отмечается несоответствие между кожной и ректальной температурой. Появляются неврологические расстройства, декомпенсирован- ный метаболический ацидоз, увеличение гематокрита на 10%. Эта стадия наблюдается в переходный период и начальный этап фазы гипокоагуляции
3. Декомпенсированную стадию, проявляющуюся развитием пареза периферических сосудов. В большинстве случаев артериальное давление снижено, хотя возможна и значительная артериальная гипертензия. Наблюдается тахикардия или брадикардия, гипертермия, анурия, неврологические расстройства. Выражен геморрагический синдром. Лабораторно определяется состояние смешанного ацидоза, в результате анемии гематокрит снижен. Декомпенсированная стадия наблюдается в фазе глубокой гипокоагуляции.
- Формы ДВС-синдрома:
- геморрагическая
- гипотоническая
- с недостаточностью функций внутренних органов
- макро/микротромботическая
- смешанная
Лабораторная диагностика ДВС-синдрома
Цели лабораторной диагностики ДВС-синдрома:
1. Дифферендировка ДВС-синдрома от других патогенетических форм геморрагий
2. Распознавание ДВС-синдрома на ранних доклинических и малосимптомных этапах его развития
3. Распознавание ДВС-синдрома в тех ситуациях, когда он развивается вторично, наслаиваясь на другие нарушения гемостаза
4. Определение в каждом конкретном случае преобладающих механизмов развития ДВС, прослеживание их динамики в процессе болезни и лечения
5. Оценка степени дисфункции отдельных звеньев системы гемостаза и эффективности их устранения
6. Выявление скрытых, малосимптомных хронических форм ДВС-синдрома и своевременная коррекция системы гемостаза и микроциркуляции.
К методам, применяемым для диагностики ДВС-синдрома, предъявляют следующие требования: информативность, сравнительную простоту, оперативность и доступность для клинической практики.
- Исследуемые параметры гемостаза при ДВС-синдроме:
- количества тромбоцитов
- количества тромбоцитов
- протромбинового времени и ПТИ
- эхитоксового времени (тест с ядом эфы)
- тромбинового времени
- активности АТ-III
- концентрации фибриногена
- ПДФ (паракоагуляционные тесты)
- ФАК
| Исследуемый показатель | Норма | I стадия | II стадия | III стадия |
|---|---|---|---|---|
| Количество тромбоцитов, х10^9/л | 150-400 | более 300 | более 150 | менее 100 |
| Время свертывания крови, мин | 8-10 | менее 8 | 10 | более 10 |
| АПТВ, сек | 35-45 | менее 35 | 40 | более 50 |
| АКТ на 10-й минуте, сек | 7-10 | менее 7 | 10-12 | более 12 |
| Протромбиновый индекс, % | 90-105 | более 105 | 90-100 | менее 90 |
| Фибриноген, г/л | 2-4 | более 3-4 | 2-3 | менее 2 |
| Тромбиновое время, сек | 12-17 | менее 12 | 15-20 | более 20 |
| AT-III, % | 80-120 | 80-90 | 75-80 | 30-60 |
| Этаноловый тест | отрицательный | положительный | положительный | положительный/отрицательный |
| Протамин-сульфатный тест | отрицательный | положительный | положительный | положительный |
| ФАК, мин | 150-200 | менее 150 | менее 100 | более 200 |
| Фактор XIII, % | 80-120 | 130 | 110 | менее 50 |
| ПДФ, мг/л | менее 2 | более 20 | более 15 | более 10 |
| Наличие обломков эритроцитов в мазке крови («легкие» эритроциты) | нет | единицы в препарате | единицы в препарате | единицы в поле зрения |
Необходимо подчеркнуть, что динамика (и даже спектр) коагулогических. показателей ДВС-синдрома зависит от характера его клинического течения (острое, подострое, хроническое) и конкретного патологического процесса, вызвавшего развитие ДВС. Так, например, острый ДВС-синдром характеризуется ранним снижением активности фактора ХIII плазмы, увеличением в крови ПДФ и продуктов паракоагуляции. Подострое течение ДВС-синдрома далеко не всегда сопровождается тромбоцитопенией. Хроническое течение ДВС также может характеризоваться отсутствием тромбоцитопении, более того, в ряде случаев имеют место тромбоцитозы.
Лабораторно-диагностический контроль эффективности терапии ДВС-синдрома осуществляется на основании динамики гемостазиологических параметров. При остром ДВС-синдроме тесты целесообразно повторять в первые сутки лечения каждые 2-3 часа. Тенденция к их нормализации позволяет судить об эффективном лечении ДВС. При этом наибольшую диагностическую информативность имеет динамика следующих показателей: времени свертывания крови, уровня АТ-III, ПДФ, фибриногена, ФАК.
При диагностике хронического ДВС-синдрома раннее выявление ДВС по результатам наиболее распространенных исследований весьма маловероятно. В этом случае, а также для контроля эффективности лечения целесообразно динамически определять АПТВ, АКТ, уровень фибриногена, ПДФ, АТ-III, ФАК и обязательно дополнять этот перечень определением в динамике числа и функции тромбоцитов, а также тромбоцитарного фактора 4.
Это может быть полезным для Вас:
Скорая помощь при ДВС-синдроме
Чтобы помочь больному с такой патологией до попадания в стационар, нужно, прежде всего, ликвидировать причины этого процесса, конечно же, если это возможно. Необходимо приложить максимум усилий на остановку кровотечения, нормализацию основных показателей организма – дыхания, сердечной деятельности, артериального давления.
Сотрудники неотложной помощи вводят внутривенно пациенту альфа-адреноблокаторы («Феноламин») и прочие препараты для восстановления объема крови («Реополиглюкин»).
Заболевание достаточно серьезное, поэтому терапия должна проводиться незамедлительно. Лечение патологии проводится только в условиях стационара.
Вопросы и ответы
Как лечить ДВС-синдром?
Курс лечения при ДВС-синдроме разрабатывается в индивидуальном порядке с учетом возраста пациента, наличия у него сопутствующих заболеваний, общего состояния организма. В качестве основной меры может быть выбран медикаментозный курс для устранения основного заболевания, инъекции разжижающих кровь препаратов, переливание плазмы и т.д.
Чем опасен ДВС-синдром?
В числе осложнений при ДВС-синдроме – геморрагический шок, симптомы тяжелой интоксикации организма, образование многочисленных тромбов и нарушение проводящей способности сосудов, выраженная почечно-печеночная недостаточность. Говорить об успешном излечении заболевания можно только при условии раннего обращения к врачу и своевременного начала лечебного курса.
Что может стать причиной ДВС-синдрома?
Нарушения процесса свертываемости крови вызывает несколько внутренних и внешних факторов. Это могут быть хронические заболевания, травмы и обильное кровотечение, прием препаратов, способствующих повышению свертываемости крови, сложные роды, последствия развития в организме онкологического заболевания. Точную причину можно назвать только на основании результатов диагностики.
Как лечить ДВС-синдром?
Основной принцип лечения ДВС-синдрома — устранение усиленного и бесконтрольного свертывания крови. Для его реализации необходимо усилить антикоагулянтную(влияние на плазменное звено гемостаза) и антиагрегантную (влияние на тромбоцитарное звено гемостаза) активность, устранить избыточное содержание активаторов свертывания крови, исключить патологические продукты, образовавшиеся при свертывании крови.
Усиление антикоагулянтной активности можно достичь введением гепарина, однако при отсутствии антитробина-III в крови гепарин теряет антикоагулянтную способность. Поэтому введение гепарина должно сопровождаться насыщением крови антитромбина-III, который в большой дозе содержится в свежезамороженной плазме крови.
Эффективность лечения ДВС-синдрома зависит от своевременного начала этиотропной терапии патологического процесса, его причин, противошоковых мероприятий, дезинтоксикации, борьбы с дисфункцией органов-мишеней и гипоксией.
Рекомендуют включать в комплексную терапию ДВС-синдрома следующие этапы:
- Активная внутривенная антибиотикотерапия (полусинтетические пенициллины, ристомицин, цефалоспорины) при первых признаках инфекционно-септического процесса или симптомах эндотоксического шока. Профилактическая «стерилизация» кишечника (употребление эритромицина внутрь).
- Раннее введение свежезамороженной донорской плазмы как источника не только антитромбина-III, но и других компонентов системы свертывания крови, протеина С (физиологического антикоагулянта, который защищает организм от патогенного действия кишечной палочки и бактериального эндотоксина). Свежезамороженная плазма крови в сочетании с гепарином эффективно действует на ключевые механизмы развития ДВС-синдрома, способствует быстрому торможению внутрисосудистого свертывания крови. При таких условиях скорость образования комплекса антитромбина-III увеличивается почти в 1000 раз, что приводит к быстрой (почти молниеносной) инактивации тромбина. Одновременно нейтрализуются другие факторы (Ха, ХIIа, IХа, ХIа).
- В гиперкоагуляционную фазу трансфузионную терапию следует начинать с препаратов, нормализующих нарушения реологических свойств крови, вызванных внутрисосудистой активацией и агрегацией тромбоцитов и других клеток крови (трентал, дипиридамол, реополиглюкин, фраксипарин, клексан). Дезагрегантной активностью отмечаются чеснок, лук и тому подобное.
- Во II и III стадиях ДВС-синдрома, при выраженной гипокоагуляции и геморрагиях для ингибирования избыточной активации фибринолиза целесообразно использовать, кроме свежезамороженной плазмы крови, большие дозы трасилола или его аналогов в сочетании с минимальными дозами гепарина (2500 ЕД в сутки внутривенно в течение острого периода — 4-5 часов). Гепарин следует вводить под контролем показателей гемостаза.
- При кровопотере до 1000 мл, уровне гемоглобина не менее 60 г/л, отсутствии угрозы повторного кровотечения от замещающих трансфузий эритроцитной массы следует отказаться.
- Для удаления микросгустков, клеточных агрегатов, продуктов протеолиза, активированных лейкоцитов и т.д. рекомендуется проведение плазмафереза (при инфекционно-септических, гемолитических, травматических, ожоговых явлениях,).
- При доминировании массивных тромботических проявлений и тяжелых нарушений функции органов ишемического характера (тромбоэмболическая форма ДВС-синдрома) заместительную терапию свежезамороженной плазмой сочетают с прерывистым введением тромболитических препаратов. Струйно вводят 400-600 мл свежезамороженной плазмы крови и 5000-10000 ЕД гепарина, а затем проводят инфузию стрептокиназы в дозе 500000 ЕД. В дальнейшем перед каждым введением тромболитического препарата вводят криоплазму и гепарин (под контролем лабораторных тестов).
- Абсолютно противопоказано при всех видах ДВС введение фибриногена и препаратов сухой плазмы крови, которые усиливают блокаду микроциркуляции, повышают вязкость крови. Не рекомендуется также применять ингибиторы фибринолиза (аминокапроновой кислоты). При неэффективности этих мер показано введение Новосэвена в дозе 90 мг/кг внутривенно болюсно через каждые 2 часа.