Как вылечить артроз
Содержание:
Коленный артроз
Данный вид заболевания имеет еще одно название – гонартроз. Протекает он в хронической форме, провоцируя дегенеративно-дистрофические процессы в хрящевых тканях коленных суставов. Характеризуется стойкими болями в колене.
Строение коленного сустава
Чаще всего гонартроз диагностируется у женщин в возрасте 40-45 лет на фоне наступления менопаузы, при которой наблюдаются гормональные изменения и замедление обмена веществ. У молодых людей развитию болезни способствуют травмы – переломы, вывихи.
В развитии гонартроза большое значение также играет состояние менисков. Они также могут повреждаться, причем не только при получении ударов или ушибов, но и во время чрезмерных физических нагрузок.
Когда человек получает травму, в ходе которых повреждается коленный сустав, двигательная функция конечности становится невозможной, т. к. в этом случае поврежденный участок обездвиживаются, плотно фиксируя его в одном положении. Это приводит к нарушению кровообращения в данной области и развитию посттравматического гонартроза.
Коленный артроз могут спровоцировать и другие суставные заболевания, например артриты. Также в группу риска входят лица, у которых отмечается избыточная масса тела и болезни, сопровождающиеся нарушенным обменом веществ.
Симптоматика
Главным симптомом гонартроза является тупая боль в области колена. В самом начале развития болезни она возникает редко и появляется основном после чрезмерных физических нагрузок. Такая клиническая картина может наблюдаться от 2-3 месяцев до нескольких лет.
Далее гонартроз переходит во 2 стадию. На данном этапе развития боль в коленях возникает не только после двигательной активности, но и в состоянии покоя. А ее выраженность усиливается. А когда болезнь переходит в 3 стадию, отмечается деформация колена – оно сохраняет свои формы, но сильно опухает.
Как говорилось, при артрозе усиливается синтез синовиальной жидкости, что становится причиной развития синовита. Ее скопление приводит образованию кисты Бейкера, которую видно невооруженным взглядом. Это состояние не опасно для человека, но вызывает еще большие нарушения двигательных функций. При своевременном обращении за медицинской помощью, киста Бейкера легко лечится консервативными методами.
Еще несколько симптомов, характерных для гонартроза 2 и 3 степени:
- хруст, возникающий при сгибании и разгибании колена, сопровождающийся болью;
- ограничение двигательной способности сустава.
Параллельно с этим отмечается деформация суставных тканей. И когда болезнь достигает 3 стадии, разрушительные процессы могут привести к полному его обездвиживанию.
Диагностика и лечение
Так как гонартроз имеет клиническую картину, схожую с другими суставными заболеваниями, прежде чем приступать к лечению обязательно осуществляется диагностика с целью постановки точного диагноза. Для этого применяется рентгенография или МРТ.
Нужно отметить, что МРТ является более информативным методом диагностики гонартроза, т. к. он дает точную оценку состояния сустава и помогает определить размер зазора.
Тактика лечения гонартроза напрямую зависит от скорости и тяжести протекания болезни. Чаще всего применяется комплексная терапия, включающая в себя консервативные и восстанавливающие методики. В тяжелых случаях проводят операцию.
Консервативное лечение гонартроза подразумевает под собой:
- снижение двигательной активности (желателен полный покой);
- прием НПВС («Ибупрофен», «Диклофенак»);
- постановку внутрисуставных инъекций при выраженном болевом синдроме;
- введение в сустав жидкости («Гиастат») для смазки хрящевых тканей и улучшению процесса их скольжения – применяется на поздних стадиях развития гонартроза;
- проведение физиотерапевтических процедур (УВЧ), магнитотерапии, электромиостимуляции, иглотерапии;
- ЛФК.
Во время лечения обязательным является прием хондропротекторов («Хондроитин»), способствующих естественному восстановлению хрящевых тканей. Однако, прием таких препаратов на 3 стадии гонартроза бесполезен.
В ситуациях, когда сустав полностью разрушен, применяется хирургическое лечение, которое подразумевает под собой удаление поврежденных тканей с последующей заменой их на протез.
Об артрозе коленных суставов смотрите в видео:
Лечение суставов при остеоартрозе
Лечение артроза (остеоартроза) основывается на двух постулатах – устранить нагрузки и обеспечить суставы полноценным питанием. Как лечить остеоартроз, чтобы достигнуть стабильного улучшения и остановить разрушение хряща и дегенерацию кострой ткани?
Лечение деформирующего артроза использует комплексное воздействие. Больному назначают таблетки и инъекции, компрессы и физиопроцедуры.
Нельзя только питать хрящевую ткань хондропротекторами или только расслаблять мышцы. Однобокие меры не помогут справиться с таким серьёзным недугом.Как лечить артроз правильно? При лечении выбирается несколько направлений терапии:
-
Медикаментозная терапия: таблетки, уколы, блокады. При артрозе лечение таблетками, порошками и капсулами поставляет в организм хондропротекторы. Препараты с хондроитином усиливают синтез коллагена, который питает и восстанавливает хрящевую ткань. Это глюкозамин и хондроитин сульфат. Их выпускают в виде таблеток от артроза, капсул или порошков. Какие таблетки при артрозе наиболее эффективны? Структум, Артра, Дона, Терафлекс, а также российские Хондроитин и Хондралокс.
Они помогают в начальных стадиях болезни и теряют эффективность в запущенных состояниях, когда хрящ почти полностью изношен или разрушен. В этом случае больному делают операцию (эндопротезирование), заменяют разрушенный сустав искусственными тканями. Также назначают инъекции с противовоспалительными и обезболивающими компонентами – блокады. И уколы в сустав. При артрозе с их помощью внутрь костного соединения вводят гели, имитирующие внутрисуставную жидкость, а также обезболивающие и противовоспалительные вещества.
Использование таких уколов позволяет уменьшить количество таблеток от артроза. Также, для питания тканей назначают витаминно-минеральные комплексы;
-
ЛФК. При артрозе лечащий врач подбирает комплекс гимнастических упражнений для самостоятельного выполнения дома. Обучиться их выполнению можно на занятиях ЛФК в поликлинике.
Гимнастика при артрозе помогает восстановить мышечный тонус и убрать одну из причин заболевания – слабость мышечных волокон;
- Физиотерапевтическое лечение. Сюда относится ударно-волновая терапия (разрушает крупные отложения солей, нормализует кровоток, активизирует синтез собственного коллагена), оксигенотерапия (насыщение сустава кислородом), массаж (расслабление мускулов и разгрузка суставов), электролечение, волновые методики и тд;
- Диетическое питание. При диагнозе остеоартроз течение болезни зависит от питания. При остеоартрозе диета исключает любые паслёновые растения (картофель, помидоры, сладкие перцы, баклажаны). Также питание при артрозе ограничивает алкоголь, сахар, сдобу, кондитерские изделия;
-
Применение дополнительных усилителей (ортопедических корсетов для поддержания суставов – ортезов);
- Альтернативные методы лечения. К ним относятся иглоукалывание (точечное воздействие на рефлекторные точки, которые активизируют кровоток в определённых частях тела), гомеопатическое лечение, гирудотерапия.
Артроз – что это такое
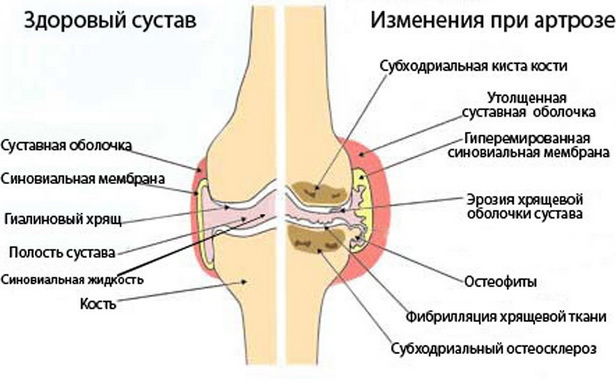
Артроз суставов – это дегенеративные изменения в их строении, которые сопровождаются болью и видимой деформацией. Второе название болезни, которое употребляется в международной классификации – остеоартроз. Давайте рассмотрим, по каким причинам он возникает и как диагностируется. Остеоартроз – что это такое?
При развитии болезни разрушается хрящ
Заболевание начинается с нарушения питания хряща и его разрушения. Внутренняя хрящевая прослойка становится тонкой, сустав теряет прочность, а костная ткань заполняется солями и наростами (для компенсации прочности).
Деформирующий артроз имеет три стадии развития:
- Остеоартроз 1 степени – не имеет заметных симптомов, кроме слабого похрустывания и периодической боли при движении;
- Остеоартроз 2 степени – сопровождается образованием наростов, появлением заметных болей, усилением хруста, ослаблением мышц;
- Артроз 3 степени – называют острой формой заболевания. Острый артроз сопровождается появлением суставных деформаций и ограничением подвижности.
Симптомы заболевания
Признаки реберно-позвоночных патологий идентичны и имеют общие черты. Человек ощущает боль в спине разной интенсивности в зависимости от стадии болезни, которая может усиливаться при внешней нагрузке. В состоянии покоя больной дискомфорта не испытывает. Утренней скованности при заболевании не отмечается, если не считать стартовой боли в начале движения. Другие признаки — незначительная отечность мягких тканей, покраснение кожи. Но чаще эти симптомы отсутствуют.
При усугублении состояния больного признаки принимают более выраженный характер. Боли становятся интенсивными, ограничение подвижности в сочленениях — более сильными. В зависимости от того, какие суставы грудины повреждены, реберный артроз имеет отличия.
При разрушении костных и хрящевых структур между ребрами и позвонками характерны следующие симптомы:
- появление болевых ощущений в спине в области грудной клетки;
- дискомфорт усиливается при глубоких вдохах и во время движения;
- в зоне локализации воспаления может отмечаться отек тканей и болезненность;
- появляются рефлекторные спазмы в области позвоночника;
- в суставах постепенно ухудшается подвижность, которая приводит к сильным болям даже при дыхании;
- скованность при движении проходит в короткое время;
- во время движения могут возникать хруст и щелчки в спине.
Иногда реберно-позвоночный артроз какое-то время протекает бессимптомно. Часто узнать о болезни удается случайно, при плановой рентгенографии. Сначала признаки выражены слабо. Однако клиническая картина изменяется с прогрессированием патологии. Симптомы усиливаются к концу дня после продолжительного напряжения спины, вызывая ее утомление. Воспаление распространяется в основном на сочленения нижней части грудной клетки. Наиболее часто этот вид патологии диагностируют у женщин старше 40 лет.
Воспаление соединения ребер с грудиной встречается намного реже. В основном оно развивается из-за системных заболеваний, травм и инфекций. Клинические признаки реберно-поперечного артроза:
- появление неприятных ощущений по краю грудины;
- выраженный болевой синдром возникает при максимальном вдохе;
- воспаление реберно-поперечных сочленений незначительно;
- при пальпации отмечается легкий отек мягких тканей;
- рефлекторные спазмы в области позвоночника отсутствуют;
- скованность подвижности суставов продолжается достаточно долго.
Этот вид заболевания редко приводит к серьезной деформации грудной клетки, не вызывает сильной боли при дыхании. Течение патологии более благоприятное, чем при реберно-позвоночной.
Любой из видов артроза негативно влияет на осанку. В состоянии покоя и при движении у больного формируется перманентно-сутулая поза, когда плечи опускаются и поворачиваются вперед. При отсутствии лечения в структуре позвонков и сухожилий продолжают формироваться дистрофические процессы, разрушающие целостность костно-хрящевого аппарата. Если болезнь принимает тяжелое течение, решается вопрос о трудоспособности такого пациента и о его дальнейшей инвалидности.
Что такое артроз реберно-позвоночных суставов?
Грудной отдел включает 12 позвонков. По своему строению они отличаются от поясничных или шейных тем, что имеют меньший диаметр и длину. Но остистые отростки у них несколько длиннее. Чтобы позвонки могли соединяться друг с другом, им необходимы пары симметричных сочленений, расположенных между этими отростками. Они носят название межпозвоночных, фасеточных или дугоотростчатых. Такие костные сочленения есть во всех отделах хребта, кроме крестца и копчика. В этом участке позвонки срослись между собой. В грудном отделе они плоские и малоподвижные.
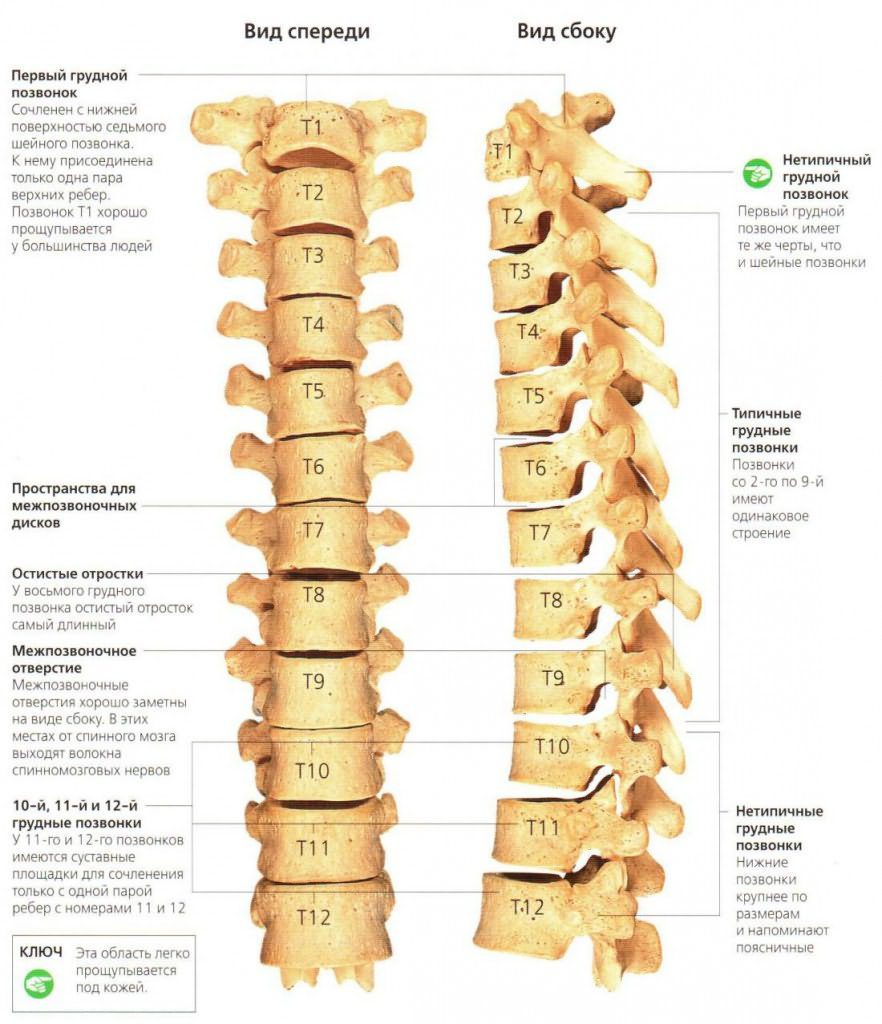 Анатомия грудного отдела позвоночника.
Анатомия грудного отдела позвоночника.
Артроз реберно-позвоночных суставов – это разрушение хрящей и сухожилий между краями сочленений позвонков, редчайшая форма остеоартроза или спондилоартроза. Дегенеративные изменения прогрессируют, хрящи и сухожилия воспаляются, а любое трение в зоне воспаления вызывает болевой синдром и скованность. Самая распространенная локализация дистрофических нарушений при реберно-позвоночной патологии – 9 и 10 ребра.
Изменения в сочленениях позвоночника часто приводят к нарушению функциональности всего опорно-двигательного аппарата. И если до недавнего времени считалось, что заболевание свойственно пожилым людям, у которых естественные процессы старения сказываются на скорости обменных реакций, то сейчас оно встречается и среди молодых людей старше 30-40 лет. У мужчин риски развития реберно-позвоночных патологий в 3-5 раз выше, чем у женщин. Большинство случаев приходится на период от 20 до 35 лет.
 Схема кровеносных сосудов.
Схема кровеносных сосудов.
Реберно-позвоночный артроз развивается постепенно и проходит несколько стадий. Под действием провоцирующих негативных факторов грудной отдел спины подвергается воздействию извне. В ответ на раздражитель в области хрящей и сухожилий возникает воспаление. Если оно повторяется, патология переходит в хроническую форму. Возникает компенсаторная реакция – разрастание соединительной ткани в области дистрофии и формирование остеофитов. Это приводит к ухудшению подвижности суставов, деформации. Процесс замыкается: воспаление провоцирует деформацию, а деформация порождает воспаление. Чем больше изменений в суставе, тем более выраженными становятся симптомы заболевания: боль различной степени интенсивности, ограничение подвижности тела, амплитуда которого постепенно стремится к нулю.
Диагностика артроза суставов
Форму заболевания, его тяжесть и причины под силу определить только специалистам. Причем необходимо провести комплексную диагностику артроза суставов. Опытный врач оценивает состояние всего организма и ставит диагноз. Система исследований обычно включает опрос пациента, который должен выявить перенесенные ранее заболевания. Также необходимо сдать лабораторные анализы, пройти рентгенографическое обследование
Крайне важно провести инструментальные обследования
Рентгенодиагностика благодаря доступности, экономичности и эффективности до сих пор является актуальной. Снимки выполняются в двух проекциях: прямой и боковой. Но этот способ не всегда помогает. Порой при серьезных болях снимки показывают незначительные изменения тканей, поэтому нужно попробовать и ультразвуковое исследование. По мнению многих специалистов это результативный метод, который позволяет не только обнаружить жидкость в суставе, но и оценить стадию патологических изменений. Можно понять состояние всего участка, где возникла болезнь, поскольку врач изменяет положение датчика, как ему необходимо.
Магнитно-резонансная и компьютерная томография дают еще больший объем информации. На экране создается трехмерное изображение пораженного сустава.
Насколько эффективны физиотерапевтические методы в лечении артроза плечевого сустава?
Сравнительная характеристика применяемых при деформирующем артрозе физиотерапевтических методов
| Физиотерапевтический метод | Физиологические эффекты | Рекомендации к использованию |
| Ультрафиолетовое облучение(СУФ-облучение) в эритемных дозах | Обезболивающий эффект достигается посредством создания отека околосуставного пространства, который сдавливает чувствительные нервные волокна, передающие болевые импульсы в мозг. Помимо этого, раздражение нервных волокон на поверхности кожи отводит доминанту боли от первичного очага. | В первый сеанс назначают 5 — 6 биодоз. Через 2 дня дозу облучения разово увеличивают на 1 — 2 биодозы. Длительность курса 4 — 6 процедур ежедневно или через день. |
| Низкоинтенсивная ультравысокочастотная терапия(УВЧ) | Противовоспалительное действие достигается за счет активации фагоцитов (клетки, уничтожающие чужеродные вещества в организме) и фибробластов (клетки-строители соединительной ткани). Помимо этого, снижается проницаемость сосудов для воспалительного экссудата, замедляется формирование свободных радикалов и стабилизируются мембраны всех типов лейкоцитов (белых кровяных телец). Ускоряются восстановительные процессы в хряще. | Показаниями для использования данного метода является реактивное воспаление суставной капсулы на первой и второй стадиях заболевания. При мощности в 20 — 30 Вт длительность процедуры должна достигать 5 — 12 минут. В курс входят от 8 до 12 процедур ежедневно. |
| Высокоинтенсивная магнитотерапия | Противовоспалительное и регенераторное действие оказывается за счет нагревания тканей на глубине от 8 до 12 см. При этом расширяются кровеносные сосуды, открываются неактивные до этого коллатерали. Вместе с этим улучшается лимфоотток и уменьшается отечность вокруг воспаленного сустава. Активация хондробластов (клеток-строителей хрящевой ткани) и фибробластов восстанавливает структуру хряща и пораженной воспалением суставной капсулы. | Метод применяется при деформирующем артрозе первой и второй степени, отсутствии или слабовыраженном воспалении синовиальной оболочки. При мощностях от 20 Вт длительность процедуры составляет 15 минут. В курсе 12 процедур, проводимых ежедневно. |
| Ультразвуковая терапия | Противовоспалительное и мощное регенераторное действие является следствием улучшения кровоснабжения сустава и околосуставных тканей. Уменьшение отека приводит к снижению скованности и болей в суставе. | Используется ультразвук малой и средней амплитуды волн. Назначается по 10 — 12 процедур, длительностью от 10 до 12 минут. Процедуры проводятся ежедневно. |
| Бальнеотерапия(лечебные ванны) | Сероводородные ванны вносят изменения в кислотно-щелочное равновесие крови, которые благоприятствуют метаболизму составных элементов хряща. | Сероводородные ванны противопоказаны при почечной недостаточности. Для остальной категории пациентов концентрация серы должна колебаться в пределах 50 — 150 мг/л. Длительность процедуры от 8 до 15 минут. Температура воды – 34 — 36 градусов. Курс включает 10 — 14 процедур через день. |
| Пелоидотерапия(лечебные грязи) | Выраженный восстановительный эффект обусловлен ускорением процессов регенерации хряща и замедлением процессов его разрушения. Улучшается снабжение хряща кислородом и питательными веществами. В масштабах всего организма происходит усиление выработки стероидных гормонов, и создаются условия для активного формирования новой хрящевой ткани. | При артрозе плечевого сустава аппликации грязи производятся на всю воротниковую зону. Температура грязи должна быть в пределах 40 — 44 градусов. При использовании сульфидной грязи длительность процедуры составляет 15 — 20 минут, а при использовании сапропелевой и торфяной грязи – 25 — 30 минут. Курс состоит из 12 — 18 процедур, проводящихся через один или через два дня на третий. |
| Амплипульстерапия(амплипульс) | Обезболивающий эффект достигается за счет создания упорядоченной восходящей импульсации и отведения болевой доминанты. Помимо этого, улучшается внутрисуставное кровообращение, усиливаются восстановительные процессы в хрящевой ткани. | При деформирующем остеоартрозе плечевого сустава первые электроды накладываются на уровне шейно-грудного отдела позвоночника. Вторые электроды накладываются непосредственно над больным суставом. Длительность процедуры 10 минут. Курс состоит из 10 процедур, проводимых ежедневно. |
Голеностопный артроз
Данный вид артроза поражает голеностопные хрящевые ткани, которые больше всего подвергаются нагрузке и относятся к самыми активным суставам опорно-двигательного аппарата. Поэтому проблемы с ним могут возникать в любом возрасте.
Голеностопный артроз
Основными причинами развития голеностопного артроза являются:
- чрезмерные физические нагрузки;
- ожирение;
- травмы;
- ношение неудобной обуви;
- возрастные изменения в организме;
- нарушенный обмен веществ;
- наследственная предрасположенность;
- другие заболевания опорно-двигательной аппарата.
Нужно отметить, что голеностопный артроз является самыми распространенным заболеванием среди спортсменов, увлекающихся силовыми упражнениями.
Симптоматика
Голеностопный артроз также имеет 3 степени развития. В самом начале активизации патологии симптоматика отсутствует. Отмечаются только повышенная утомляемость и ноющие боли в ногах во время сна.
Но когда болезнь переходит во 2 стадию, появляются следующие симптомы:
- боль – возникает не только во время активности, но и в состоянии покоя;
- гиперемия кожных покровов, местное повышение температуры (указывают на развитие воспаления);
- отек конечности;
- ухудшение двигательных функций;
- возникновение метеозависимости.
При переходе голеностопного артроза в 3 степень, боли становятся постоянными. Это связано с окостенением хрящей, что также провоцирует появление характерного хруста во время двигательной активности. Отсутствие лечение болезни на данной стадии приводит к инвалидности – полному обездвиживанию сустава.
Диагностика и лечение
Для диагностики голеностопного артроза применяется рентгенологическое исследование. Оно позволяет увидеть степень сужения суставной щели, а также образовавшиеся остеофиты. Если болезнь находится на 1 или 2 стадии и ренография не позволяет дать точную оценку состояния пораженных тканей, проводится МРТ.
Лечение голеностопного артроза – длительный и сложный процесс. Результаты оно дает только на начальной стадии развития болезни. Когда уже произошли дегенеративно-дистрофические изменения в суставе, терапия сводится к приостановке прогрессирования заболевания и снятие симптоматики.
Лечение патологии осуществляется по такой же схеме, как и терапия гонартроза. На 1 и 2 стадии применяются консервативные методики, 3 степень болезни требует только хирургического вмешательства.
Для облегчения болевого синдрома применяются глюкокортикостероиды («Кеналог», «Гидрокортизон»). Такие препараты помогают быстро, но используют их редко. Объясняется это побочными действиями, а также высоким риском развития на фоне лечения остеопороза (глюкокортикостероиды разрушают костные ткани).
Глюкокортикостероиды для облегчения болевого синдрома
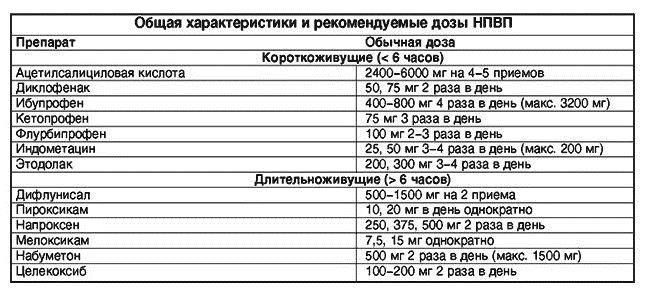
Поэтому в качестве обезболивающих препаратов чаще всего применяются НПВС. Но используют их минимальными курсами (до 5 дней), т. к. они вызывают привыкание и могут провоцировать развитие патологий со стороны ЖКТ.
Когда удается победить фазу обострения, лечение голеностопного артроза направляется на восстановление хрящевой ткани. Для этого применяются хондропротекторы. Также используются медикаменты, улучшающие кровообращение и укрепляющие сосудистые стенки («Трентал», «Троксевазин», «Детралекс»), т. к. это обеспечивает нормализацию питания хрящевых тканей. А для улучшения свойств синовиальной жидкости применяются внутрисуставные инъекции гиалуроновой кислоты («Ферматрон», «Остенил»).
Признаки
Артроз имеет определенные первые признаки, исходя из его классификации, но есть и обобщенный список:
- Болевой синдром, который усиливается в сырую погоду и от промерзаний;
- Сустав увеличивается в объеме из-за деформаций и остеофитов;
- Температура кожи вокруг заболевшего сустава увеличивается. Может наблюдаться общее увеличение температуры.
- Сустав начинает отекать, наблюдаются припухлости и уплотнения;
- При напряжении и работе сустава слышится и осязается хруст или скрип от трения костных образований.
На более поздних стадиях боль может возникать и в спокойном состоянии из-за застоя крови и повышения внутрикостного давления.
Профилактика артроза суставов стопы
Выделяют следующие факторы риска для развития артроза стопы:
- Внутренние факторы. Внутренними факторами называют такие обстоятельства, которые не могут быть изменены и в большинстве случаев предопределены либо генетическими аномалиями, либо анатомо-физиологическими особенностями человека. К данным факторам относят плоскостопие, асимметрию конечностей, врожденные патологии суставов и соединительной ткани, избыточный вес и т.д.
- Внешние факторы. К внешним обстоятельствам возникновения артроза стопы относят различные стрессовые механизмы, которые воздействуют на организм извне и складываются из влияния окружающей среды и поведенческого стереотипа человека. Наибольшее значение имеет занятие спортом, ведение стоячего образа жизни, ношение неудобной обуви, переохлаждение.
спортсмены, военнослужащие, стоматологи, хирурги, преподаватели, воспитателиНеобходимо придерживаться следующих правил при выборе обуви:
- использование обуви с более гибкой подошвой и ортопедическими стельками;
- своевременная смена обуви в случае, когда имеет место интенсивный рост (у детей и подростков);
- следует отдавать предпочтение обуви, соответствующей месту и погоде.
питание